| Поджелудочная железа | |
|---|---|
 Анатомия поджелудочной железы Анатомия поджелудочной железы | |
| Подробности | |
| Произношение | / Р æ ŋ к г я ə с / |
| Предшественник | Почки поджелудочной железы |
| Система | Пищеварительная система и эндокринная система |
| Артерия | Нижняя панкреатодуоденальная артерия, передняя верхняя панкреатодуоденальная артерия, задняя верхняя панкреатодуоденальная артерия, селезеночная артерия |
| Вен | Панкреатодуоденальные вены, вены поджелудочной железы |
| Нерв | Панкреатическое сплетение, чревные ганглии, блуждающий нерв |
| Лимфа | Спенические лимфатические узлы, чревные лимфатические узлы и верхние брыжеечные лимфатические узлы |
| Идентификаторы | |
| латинский | Поджелудочная железа |
| Греческий | Πάγκρεας (Панкреас) |
| MeSH | D010179 |
| TA98 | A05.9.01.001 |
| TA2 | 3114 |
| FMA | 7198 |
| Анатомическая терминология [ редактировать в Викиданных ] | |
Поджелудочная железа является органом из пищеварительной системы и эндокринная системы из позвоночных. У людей он расположен в брюшной полости за желудком и функционирует как железа. Поджелудочная железа - это смешанная или гетерокринная железа, то есть она выполняет как эндокринную, так и экзокринную функцию пищеварения. Поджелудочная железа на 99% является экзокринной, а на 1% - эндокринной. Как эндокринная железа, она в основном регулирует уровень сахара в крови, вырабатывая гормоны инсулин, глюкагон, соматостатин и полипептид поджелудочной железы. Как часть пищеварительной системы, он функционирует как экзокринная железа, выделяющая панкреатический сок в двенадцатиперстную кишку через проток поджелудочной железы. Этот сок содержит бикарбонат, нейтрализующий кислоту, попадающую в двенадцатиперстную кишку из желудка; и пищеварительные ферменты, которые расщепляют углеводы, белки и жиры в пище, поступающей в двенадцатиперстную кишку из желудка.
Воспаление поджелудочной железы, известное как панкреатит, часто бывает вызвано хроническим употреблением алкоголя и желчными камнями. Благодаря своей роли в регуляции уровня сахара в крови поджелудочная железа также является ключевым органом при сахарном диабете. Рак поджелудочной железы может возникнуть в результате хронического панкреатита или по другим причинам и имеет очень плохой прогноз, поскольку он часто выявляется при распространении на другие части тела.
Слово поджелудочная железа происходит от греческого πᾶν (pân, «все») и κρέας (kréas, «плоть»). Функция поджелудочной железы при диабете известна по крайней мере с 1889 года, а ее роль в производстве инсулина была определена в 1921 году.
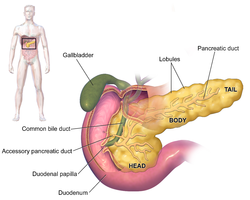
 Поджелудочная железа (показана здесь розовым цветом) находится за желудком, при этом тело находится у кривизны двенадцатиперстной кишки, а хвост тянется, чтобы коснуться селезенки.
Поджелудочная железа (показана здесь розовым цветом) находится за желудком, при этом тело находится у кривизны двенадцатиперстной кишки, а хвост тянется, чтобы коснуться селезенки.  Диаграмма, показывающая различные функциональные части поджелудочной железы
Диаграмма, показывающая различные функциональные части поджелудочной железы Поджелудочная железа - это орган, который у человека расположен в брюшной полости, простираясь от задней части живота до левой верхней части живота рядом с селезенкой. У взрослых, это около 12-15 сантиметров (4.7-5.9) в длину, дольчатых и лосось цветных по внешнему виду.
Анатомически поджелудочная железа делится на голову, шею, тело и хвост. Поджелудочная железа простирается от внутренней кривизны двенадцатиперстной кишки, где голова окружает два кровеносных сосуда : верхнюю брыжеечную артерию и вену. Самая длинная часть поджелудочной железы, тело, тянется за желудком, а хвост поджелудочной железы заканчивается рядом с селезенкой.
Два протока, главный проток поджелудочной железы и дополнительный проток поджелудочной железы меньшего размера, проходят через тело поджелудочной железы. Главный проток поджелудочной железы соединяется с общим желчным протоком, образуя небольшой баллон, называемый ампулой Фатера (гепатопанкреатическая ампула). Эта ампула окружена мышцей, сфинктером Одди. Эта ампула открывается в нисходящую часть двенадцатиперстной кишки. Открытие общего желчного протока в главный проток поджелудочной железы контролируется сфинктером Бойдена. Дополнительный проток поджелудочной железы открывается в двенадцатиперстную кишку с отдельными отверстиями, расположенными над открытием главного протока поджелудочной железы.
Головка поджелудочной железы находится в пределах кривизны двенадцатиперстной кишки и обвивает верхнюю брыжеечную артерию и вену. Справа находится нисходящая часть двенадцатиперстной кишки, а между ними проходят верхняя и нижняя панкреатодуоденальные артерии. Позади находится нижняя полая вена и общий желчный проток. Спереди находится брюшная перепонка и поперечная ободочная кишка. Из-под головы выходит небольшой крючковатый отросток, расположенный за верхней брыжеечной веной, а иногда и за артерией.
Шейка поджелудочной железы отделяет головку поджелудочной железы, расположенную в кривизне двенадцатиперстной кишки, от тела. Шея имеет ширину около 2 см (0,79 дюйма) и находится перед местом формирования воротной вены. Шея лежит в основном за привратником желудка и покрыта брюшиной. Передняя верхняя панкреатодуоденальная артерия проходит в передней части шеи поджелудочной железы.
Тело представляет собой самую большую часть поджелудочной железы и в основном лежит за желудком, сужаясь по длине. Брюшина располагается поверх тела поджелудочной железы, а поперечная ободочная кишка - перед брюшиной. Позади поджелудочной железы находятся несколько кровеносных сосудов, включая аорту, селезеночную вену и левую почечную вену, а также начало верхней брыжеечной артерии. Под телом поджелудочной железы находится часть тонкой кишки, в частности последняя часть двенадцатиперстной кишки и тощая кишка, с которой она соединяется, а также поддерживающая связка двенадцатиперстной кишки, которая проходит между этими двумя. Перед поджелудочной железой находится поперечная ободочная кишка.
Поджелудочная железа сужается к хвосту, который находится рядом с селезенкой. Обычно он составляет 1,3–3,5 см (0,51–1,38 дюйма) в длину и располагается между слоями связки между селезенкой и левой почкой. Селезеночной артерии и вены, которая также проходит позади тела поджелудочной железы, проходят за хвост поджелудочной железы.
Поджелудочная железа имеет богатое кровоснабжение с сосудами, берущими свое начало как ветви чревной артерии и верхней брыжеечной артерии. В селезеночной артерии проходит вдоль верхней части поджелудочной железы и расходных материалов левой части тела и хвоста поджелудочной железы через ее панкреатических ветвей, самый большой из которых называется больше панкреатической артерии. В улучшенных и низшие панкреатодуоденальной артерии проходят вдоль задней и передней поверхности головки поджелудочной железы, прилегающих к двенадцатиперстной кишке. Они снабжают головку поджелудочной железы. Эти сосуды соединяются ( анастамозируют ) посередине.
Тело и шейка поджелудочной железы впадают в селезеночную вену, которая находится за поджелудочной железой. Голова втекает в верхнюю брыжеечную и воротную вены и охватывает их через панкреатодуоденальные вены.
Поджелудочная железа стекает в лимфатические сосуды, которые проходят вдоль ее артерий, и имеет богатое лимфатическое снабжение. В лимфатических сосудах сливного тела и хвоста в селезеночные лимфатических узлы, и в конечном счете в лимфатические узлах, которые лежат в передней части аорты, между целиакией и верхней брыжеечной артерией. Лимфатические сосуды головы и шеи стекают в промежуточные лимфатические сосуды вокруг панкреатодуоденальной, брыжеечной и печеночной артерий, а оттуда - в лимфатические узлы, расположенные перед аортой.
 На этом изображении показан островок поджелудочной железы при окрашивании ткани поджелудочной железы и просмотре под микроскопом. Части пищеварительной («экзокринной») поджелудочной железы можно увидеть вокруг островка более темным. Они содержат мутные темно-фиолетовые гранулы неактивных пищеварительных ферментов ( зимогенов ).
На этом изображении показан островок поджелудочной железы при окрашивании ткани поджелудочной железы и просмотре под микроскопом. Части пищеварительной («экзокринной») поджелудочной железы можно увидеть вокруг островка более темным. Они содержат мутные темно-фиолетовые гранулы неактивных пищеварительных ферментов ( зимогенов ). 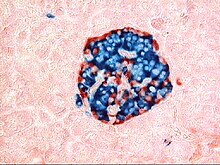 Островок поджелудочной железы, который использует флуоресцентные антитела, чтобы показать расположение различных типов клеток в островке поджелудочной железы. Антитела против глюкагона, секретируемые альфа-клетками, показывают свое периферическое положение. Антитела против инсулина, секретируемые бета-клетками, демонстрируют более широкое и центральное положение, которое, как правило, занимают эти клетки.
Островок поджелудочной железы, который использует флуоресцентные антитела, чтобы показать расположение различных типов клеток в островке поджелудочной железы. Антитела против глюкагона, секретируемые альфа-клетками, показывают свое периферическое положение. Антитела против инсулина, секретируемые бета-клетками, демонстрируют более широкое и центральное положение, которое, как правило, занимают эти клетки. Поджелудочная железа содержит ткань, выполняющую эндокринную и экзокринную роль, и это разделение также заметно, когда поджелудочная железа рассматривается под микроскопом.
Большая часть ткани поджелудочной железы выполняет пищеварительную функцию. Клетки, выполняющие эту роль, образуют скопления ( лат. Acini) вокруг небольших протоков и располагаются в долях с тонкими волокнистыми стенками. Клетки каждого ацинуса секретируют неактивные пищеварительные ферменты, называемые зимогенами, в небольшие интеркалированные протоки, которые они окружают. В каждом ацинусе клетки имеют форму пирамиды и расположены вокруг интеркалированных протоков, причем ядра лежат на базальной мембране, большом эндоплазматическом ретикулуме и ряде гранул зимогена, видимых в цитоплазме. Интеркалированные протоки стекают в более крупные внутрилобулярные протоки внутри дольки и, наконец, в межлобулярные протоки. Воздуховоды выложены одним слоем ячеек столбчатой формы. По мере увеличения диаметра каналов образуется более одного слоя ячеек.
Ткани, играющие эндокринную роль в поджелудочной железе, существуют в виде кластеров клеток, называемых островками поджелудочной железы (также называемыми островками Лангерганса ), которые распределены по всей поджелудочной железе. Островки поджелудочной железы содержат альфа-клетки, бета-клетки и дельта-клетки, каждый из которых выделяет свой гормон. Эти клетки имеют характерные положения: альфа-клетки (секретирующие глюкагон ) имеют тенденцию располагаться по периферии островка, а бета-клетки (секретирующие инсулин ) более многочисленны и обнаруживаются по всему островку. Энтерохромаффинные клетки также разбросаны по островкам. Островки состоят из 3000 секреторных клеток и содержат несколько небольших артериол для приема крови и венулы, которые позволяют гормонам, выделяемым клетками, попадать в системный кровоток.
Размер поджелудочной железы значительно различается. Существует несколько анатомических вариаций, связанных с эмбриологическим развитием двух зачатков поджелудочной железы. Поджелудочная железа развивается из этих зачатков по обе стороны от двенадцатиперстной кишки. Вентральная почка поворачивается к лежите рядом с дорсальным зародышем, в конце концов сплавление. Примерно у 10% взрослых может присутствовать добавочный проток поджелудочной железы, если основной проток дорсального зачатка поджелудочной железы не регрессирует; этот проток открывается в малый сосочек двенадцатиперстной кишки. Если две зачатки, каждая из которых имеет проток, не сливаются, поджелудочная железа может существовать с двумя отдельными протоками, состояние, известное как деление поджелудочной железы. Это состояние не имеет физиологических последствий. Если брюшная зачатка не вращается полностью, может существовать кольцевая поджелудочная железа, в которой часть или вся двенадцатиперстная кишка окружена поджелудочной железой. Это может быть связано с атрезией двенадцатиперстной кишки.
10 000 генов, кодирующих белок (50% всех генов), экспрессируются в нормальной поджелудочной железе человека. Менее 100 из этих генов специфически экспрессируются в поджелудочной железе. Подобно слюнным железам, большинство генов, специфичных для поджелудочной железы, кодируют секретируемые белки. Соответствующие специфичные для поджелудочной железы белки либо экспрессируются в экзокринном клеточном компартменте и имеют функции, связанные с пищеварением или поглощением пищи, такие как пищеварительные ферменты химотрипсиногена и панкреатическая липаза PNLIP, либо экспрессируются в различных клетках эндокринных островков поджелудочной железы и имеют функции, связанные с секретируемыми гормоны, такие как инсулин, глюкагон, соматостатин и полипептид поджелудочной железы.
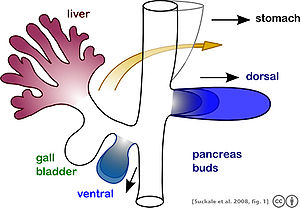 Поджелудочная железа происходит от передней кишки, трубки-предшественника части пищеварительного тракта, в виде дорсальной и вентральной зачатков. По мере развития брюшная почка поворачивается на другую сторону, и две почки сливаются вместе.
Поджелудочная железа происходит от передней кишки, трубки-предшественника части пищеварительного тракта, в виде дорсальной и вентральной зачатков. По мере развития брюшная почка поворачивается на другую сторону, и две почки сливаются вместе. Поджелудочная железа формируется во время развития из двух зачатков, которые возникают из двенадцатиперстной части передней кишки, зародышевой трубки, которая является предшественником желудочно-кишечного тракта. Он имеет энтодермальное происхождение. Развитие поджелудочной железы начинается с формирования дорсальной и вентральной зачатков поджелудочной железы. Каждый соединяется с передней кишкой через проток. Дорсальный зачаток поджелудочной железы образует шею, тело и хвост развитой поджелудочной железы, а вентральный зачаток поджелудочной железы образует головку и крючковидный отросток.
Окончательная поджелудочная железа возникает в результате вращения брюшной зачатка и слияния двух зачатков. Во время развития двенадцатиперстная кишка вращается вправо, и брюшная зачатка вращается вместе с ней, переходя в положение, которое становится более дорсальным. Достигнув своего конечного пункта назначения, вентральный зачаток поджелудочной железы оказывается ниже более крупного спинного зачатка и в конечном итоге сливается с ним. В этой точке слияния основные протоки вентрального и дорсального зачатков поджелудочной железы сливаются, образуя главный проток поджелудочной железы. Обычно проток дорзальной зачатка регрессирует, оставляя главный проток поджелудочной железы.
Клетки- предшественники поджелудочной железы представляют собой клетки- предшественники, которые дифференцируются в функциональные клетки поджелудочной железы, включая экзокринные ацинарные клетки, эндокринные островковые клетки и протоковые клетки. Эти клетки-предшественники характеризуются совместной экспрессией факторов транскрипции PDX1 и NKX6-1.
Клетки экзокринной части поджелудочной железы дифференцируются посредством молекул, которые вызывают дифференцировку, включая фоллистатин, факторы роста фибробластов и активацию рецепторной системы Notch. Развитие экзокринных ацинусов проходит три последовательных стадии. Это преддифференцированная, протодифференцированная и дифференцированная стадии, которые соответствуют неопределяемому, низкому и высокому уровням активности пищеварительных ферментов соответственно.
Клетки-предшественники поджелудочной железы дифференцируются в эндокринные островковые клетки под влиянием нейрогенина-3 и ISL1, но только в отсутствие передачи сигналов рецептора notch. Под руководством гена Pax эндокринные клетки-предшественники дифференцируются с образованием альфа- и гамма-клеток. Под руководством Pax-6 эндокринные клетки-предшественники дифференцируются с образованием бета- и дельта-клеток. Островки поджелудочной железы образуются по мере того, как эндокринные клетки мигрируют из системы протоков, образуя небольшие скопления вокруг капилляров. Это происходит примерно на третьем месяце развития, а инсулин и глюкагон могут быть обнаружены в кровообращении плода человека к четвертому или пятому месяцу развития.
Поджелудочная железа участвует в контроле уровня сахара в крови и метаболизме в организме, а также в секреции веществ (в совокупности панкреатического сока ), которые помогают пищеварению. Они подразделяются на «эндокринную» роль, связанную с секрецией инсулина и других веществ в островках поджелудочной железы, которые помогают контролировать уровень сахара в крови и метаболизм в организме, и «экзокринную» роль, относящуюся к секреции ферментов, участвующих в переваривании. вещества в пищеварительном тракте.
 Поджелудочная железа поддерживает постоянный уровень глюкозы в крови (показан волнообразной линией). Когда уровень глюкозы в крови слишком высок, поджелудочная железа выделяет инсулин, а когда уровень слишком низкий, поджелудочная железа выделяет глюкагон.
Поджелудочная железа поддерживает постоянный уровень глюкозы в крови (показан волнообразной линией). Когда уровень глюкозы в крови слишком высок, поджелудочная железа выделяет инсулин, а когда уровень слишком низкий, поджелудочная железа выделяет глюкагон. Клетки поджелудочной железы помогают поддерживать уровень глюкозы в крови ( гомеостаз ). Клетки, которые это делают, расположены в островках поджелудочной железы, которые присутствуют по всей поджелудочной железе. Когда уровень глюкозы в крови низкий, альфа-клетки секретируют глюкагон, что увеличивает уровень глюкозы в крови. Когда уровень глюкозы в крови высокий, бета-клетки секретируют инсулин, чтобы снизить уровень глюкозы в крови. Дельта-клетки островка также секретируют соматостатин, который снижает высвобождение инсулина и глюкагона.
Глюкагон увеличивает уровень глюкозы, способствуя образованию глюкозы и расщеплению гликогена на глюкозу в печени. Он также снижает поглощение глюкозы жиром и мышцами. Высвобождение глюкагона стимулируется низким уровнем глюкозы или инсулина в крови, а также во время физических упражнений. Инсулин снижает уровень глюкозы в крови, облегчая ее усвоение клетками (особенно скелетными мышцами ) и способствуя ее использованию для создания белков, жиров и углеводов. Первоначально инсулин создается в виде прекурсора, называемого препроинсулином. Он превращается в проинсулин и расщепляется С-пептидом до инсулина, который затем сохраняется в гранулах в бета-клетках. Глюкоза попадает в бета-клетки и разлагается. Конечным эффектом этого является деполяризация клеточной мембраны, которая стимулирует высвобождение инсулина.
Основным фактором, влияющим на секрецию инсулина и глюкагона, являются уровни глюкозы в плазме крови. Низкий уровень сахара в крови стимулирует высвобождение глюкагона, а высокий уровень сахара в крови стимулирует высвобождение инсулина. Другие факторы также влияют на секрецию этих гормонов. Некоторые аминокислоты, являющиеся побочными продуктами переваривания белка, стимулируют высвобождение инсулина и глюкагона. Соматостатин действует как ингибитор как инсулина, так и глюкагона. Вегетативная нервная система также играет роль. Активация бета-2 рецепторов в симпатической нервной системы путем катехоламинов, секретируемых из симпатических нервов стимулирует секрецию инсулина и глюкагона, в то время активации альфа-1 рецепторы секреции ингибирует. М3 - рецепторы по парасимпатической нервной системы действуют при стимуляции правого блуждающего нерва, чтобы стимулировать высвобождение инсулина из бета - клеток.
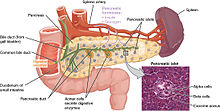 Поджелудочная железа играет важную роль в пищеварении, о чем здесь говорится. Протоки поджелудочной железы (зеленые) проводят пищеварительные ферменты в двенадцатиперстную кишку. На этом изображении также показан островок поджелудочной железы, часть эндокринной поджелудочной железы, который содержит клетки, ответственные за секрецию инсулина и глюкагона.
Поджелудочная железа играет важную роль в пищеварении, о чем здесь говорится. Протоки поджелудочной железы (зеленые) проводят пищеварительные ферменты в двенадцатиперстную кишку. На этом изображении также показан островок поджелудочной железы, часть эндокринной поджелудочной железы, который содержит клетки, ответственные за секрецию инсулина и глюкагона. Поджелудочная железа играет жизненно важную роль в пищеварительной системе. Это достигается путем выделения жидкости, содержащей пищеварительные ферменты, в двенадцатиперстную кишку, первую часть тонкой кишки, которая получает пищу из желудка. Эти ферменты помогают расщеплять углеводы, белки и липиды (жиры). Эта роль называется «экзокринной» ролью поджелудочной железы. Клетки, которые это делают, организованы в кластеры, называемые ацинусами. Секреции в середине ацинуса накапливаются во внутрилобулярных протоках, которые стекают в главный проток поджелудочной железы, который стекает непосредственно в двенадцатиперстную кишку. Таким образом каждый день выделяется около 1,5 - 3 литров жидкости.
Клетки в каждой ацинусе заполнены гранулами, содержащими пищеварительные ферменты. Они секретируются в неактивной форме, называемой зимогенами или проферментами. При попадании в двенадцатиперстную кишку они активируются ферментом энтерокиназой, присутствующим в слизистой оболочке двенадцатиперстной кишки. Проферменты расщепляются, образуя каскад активирующих ферментов.
Эти ферменты секретируются жидкостью, богатой бикарбонатом. Бикарбонат помогает поддерживать щелочной pH жидкости, pH, при котором большинство ферментов действует наиболее эффективно, а также помогает нейтрализовать желудочные кислоты, попадающие в двенадцатиперстную кишку. На секрецию влияют гормоны, включая секретин, холецистокинин и VIP, а также стимуляция ацетилхолином блуждающего нерва. Секретин высвобождается из S-клеток, которые образуют часть оболочки двенадцатиперстной кишки в ответ на стимуляцию желудочной кислотой. Наряду с ВИП увеличивает секрецию ферментов и бикарбоната. Холецистокинин высвобождается из клеток Ито выстилки двенадцатиперстной и тощей кишки в основном в ответ на длинноцепочечные жирные кислоты и усиливает действие секретина. На клеточном уровне бикарбонат секретируется ацинарными клетками через котранспортер натрия и бикарбоната, который действует из-за деполяризации мембраны, вызванной регулятором трансмембранной проводимости при муковисцидозе. Секретин и VIP увеличивают раскрытие регулятора трансмембранной проводимости при муковисцидозе, что приводит к большей деполяризации мембраны и большей секреции бикарбоната.
Различные механизмы действуют, чтобы гарантировать, что пищеварительное действие поджелудочной железы не влияет на переваривание самой ткани поджелудочной железы. К ним относятся секреция неактивных ферментов (зимогенов), секреция ингибитора защитного фермента трипсина, который инактивирует трипсин, изменения pH, которые происходят с секрецией бикарбоната, которая стимулирует пищеварение только при стимуляции поджелудочной железы, и тот факт, что низкий уровень кальция внутри клеток вызывает инактивацию трипсина.
Поджелудочная железа также секретирует вазоактивный кишечный пептид и панкреатический полипептид. Энтерохромаффинные клетки поджелудочной железы секретируют гормоны Мотилин, серотонин и вещество Р.
Воспаление поджелудочной железы известно как панкреатит. Панкреатит чаще всего связан с рецидивирующими камнями в желчном пузыре или хроническим употреблением алкоголя, с другими распространенными причинами, включая травматическое повреждение, повреждение после ERCP, некоторые лекарства, инфекции, такие как свинка, и очень высокий уровень триглицеридов в крови. Острый панкреатит может вызывать сильную боль в центральной части живота, которая часто иррадирует в спину, и может быть связана с тошнотой или рвотой. Тяжелый панкреатит может привести к кровотечению или перфорации поджелудочной железы, что приведет к шоку или синдрому системной воспалительной реакции, появлению синяков на боках или в области вокруг пупка. С этими тяжелыми осложнениями часто обращаются в отделении интенсивной терапии.
При панкреатите ферменты экзокринной части поджелудочной железы повреждают структуру и ткань поджелудочной железы. Обнаружение некоторых из этих ферментов, таких как амилаза и липаза, в крови, наряду с симптомами и результатами медицинской визуализации, такой как УЗИ или компьютерная томография, часто используется для указания на то, что у человека панкреатит. Панкреатит часто лечится с медицинской точки зрения с помощью обезболивающих и мониторинга для предотвращения или купирования шока, а также лечения любых выявленных основных причин. Это может включать удаление камней в желчном пузыре, снижение уровня триглицеридов или глюкозы в крови, использование кортикостероидов при аутоиммунном панкреатите и прекращение приема любых лекарственных препаратов.
Хронический панкреатит - это развитие панкреатита с течением времени. Он имеет много схожих причин, наиболее распространенными из которых является хроническое употребление алкоголя, а также другие причины, включая повторяющиеся острые эпизоды и муковисцидоз. Боль в животе, обычно облегчающаяся при сидении вперед или употреблении алкоголя, является наиболее частым симптомом. Когда пищеварительная функция поджелудочной железы серьезно нарушена, это может привести к проблемам с перевариванием жиров и развитию стеатореи ; когда нарушается эндокринная функция, это может привести к диабету. Хронический панкреатит исследуется аналогично острому панкреатиту. В дополнение к лечению боли и тошноты и устранению любых выявленных причин (которые могут включать отказ от алкоголя ) из-за пищеварительной роли поджелудочной железы может потребоваться замена ферментов для предотвращения мальабсорбции.
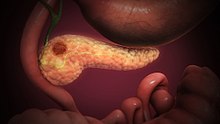 Показанный здесь рак поджелудочной железы чаще всего возникает в виде аденокарциномы в головке поджелудочной железы. Поскольку симптомы (например, пожелтение кожи, боль или зуд) проявляются не раньше, чем на более поздних стадиях заболевания, они часто проявляются на более поздней стадии и имеют ограниченные возможности лечения.
Показанный здесь рак поджелудочной железы чаще всего возникает в виде аденокарциномы в головке поджелудочной железы. Поскольку симптомы (например, пожелтение кожи, боль или зуд) проявляются не раньше, чем на более поздних стадиях заболевания, они часто проявляются на более поздней стадии и имеют ограниченные возможности лечения. Рак поджелудочной железы, особенно наиболее распространенный тип, аденокарцинома поджелудочной железы, по-прежнему очень трудно поддается лечению и чаще всего диагностируется только на стадии, которая слишком поздно для операции, которая является единственным методом лечения. Рак поджелудочной железы редко встречается у людей моложе 40 лет, и средний возраст диагноза составляет 71 год. Факторы риска включают хронический панкреатит, пожилой возраст, курение, ожирение, диабет и некоторые редкие генетические состояния, включая множественную эндокринную неоплазию типа 1, наследственный неполипозный рак толстой кишки и синдром диспластического невуса среди других. Около 25% случаев связаны с курением табака, а 5–10% случаев связаны с унаследованными генами.
Аденокарцинома поджелудочной железы является наиболее распространенной формой рака поджелудочной железы и возникает в экзокринной пищеварительной части поджелудочной железы. Большинство из них возникает в головке поджелудочной железы. Симптомы, как правило, возникают на поздних стадиях развития рака, когда он вызывает боль в животе, потерю веса или пожелтение кожи ( желтуху ). Желтуха возникает, когда отток желчи блокируется раком. Другие менее распространенные симптомы включают тошноту, рвоту, панкреатит, диабет или рецидивирующий венозный тромбоз. Рак поджелудочной железы обычно диагностируется с помощью медицинской визуализации в виде ультразвукового или компьютерного томографа с контрастным усилением. Эндоскопическое ультразвуковое исследование может быть использовано, если опухоль рассматриваются для хирургического удаления и биопсия руководствоваться ЭРХПГОМ или ультразвуком может быть использована для подтверждения неопределенного диагноза.
Из-за позднего развития симптомов в большинстве случаев рак находится на поздней стадии. Только от 10 до 15% опухолей подходят для хирургической резекции. По состоянию на 2018 год, когда химиотерапия назначается по схеме FOLFIRINOX, содержащей фторурацил, иринотекан, оксалиплатин и лейковорин, было показано, что выживаемость превышает традиционные схемы гемцитабина. По большей части лечение носит паллиативный характер и направлено на устранение возникающих симптомов. Это может включать лечение зуда, холедохоеюностомию или установку стентов с ERCP для облегчения оттока желчи, а также лекарства, которые помогают контролировать боль. В США рак поджелудочной железы является четвертой по частоте причиной смерти от рака. Заболевание чаще встречается в развитых странах, где в 2012 г. было 68% новых случаев. Аденокарцинома поджелудочной железы обычно имеет плохие результаты: средний процент выживших в течение как минимум одного и пяти лет после постановки диагноза составляет 25% и 5% соответственно. При локализованном заболевании, когда рак небольшой (lt;2 см), число живущих через пять лет составляет примерно 20%.
Существует несколько типов рака поджелудочной железы, поражающих как эндокринную, так и экзокринную ткань. Многие типы эндокринных опухолей поджелудочной железы встречаются редко или редко, и имеют разные перспективы. Однако заболеваемость этими видами рака резко возросла; неясно, в какой степени это отражает повышенное обнаружение, особенно с помощью медицинской визуализации, опухолей, которые будут развиваться очень медленно. Инсулиномы (в основном доброкачественные) и гастриномы являются наиболее распространенными типами. Для тех, кто страдает нейроэндокринным раком, число выживших через пять лет намного выше - 65%, что значительно варьируется в зависимости от типа.
Солидная опухоль pseudopapillary является низкосортной злокачественной опухолью поджелудочной железы от папиллярной архитектуры, которая обычно поражает молодые женщина.
Сахарный диабет 1 типа - это хроническое аутоиммунное заболевание, при котором иммунная система атакует секретирующие инсулин бета-клетки поджелудочной железы. Инсулин необходим для поддержания оптимального уровня сахара в крови, а его недостаток может привести к высокому уровню сахара в крови. При отсутствии лечения хроническое состояние может привести к осложнениям, включая ускоренное заболевание сосудов, диабетическую ретинопатию, заболевание почек и невропатию. Кроме того, если не хватает инсулина для использования глюкозы внутри клеток, может возникнуть диабетический кетоацидоз, который часто является первым симптомом, который может иметь человек с диабетом 1 типа. Диабет 1 типа может развиться в любом возрасте, но чаще всего его диагностируют до 40 лет. Для людей, живущих с диабетом 1 типа, инъекции инсулина имеют решающее значение для выживания. Экспериментальной процедурой лечения диабета 1 типа является трансплантация поджелудочной железы или изолированная трансплантация островковых клеток для снабжения человека функционирующими бета-клетками.
Сахарный диабет 2 типа - наиболее распространенная форма диабета. Причины высокого уровня сахара в крови при этой форме диабета обычно являются комбинацией инсулинорезистентности и нарушения секреции инсулина, причем как генетические факторы, так и факторы окружающей среды играют роль в развитии болезни. Со временем бета-клетки поджелудочной железы могут стать «истощенными» и менее функциональными. Ведение диабета 2 типа включает сочетание мер, связанных с образом жизни, при необходимости, приема лекарств и, возможно, инсулина. Что касается поджелудочной железы, некоторые лекарства действуют для усиления секреции инсулина бета-клетками, особенно сульфонилмочевины, которые действуют непосредственно на бета-клетки; инкретины, которые воспроизводят действие гормонов глюкагоноподобного пептида 1, увеличивая секрецию инсулина бета-клетками после еды и более устойчивы к разрушению; и ингибиторы ДПП-4, замедляющие распад инкретинов.
Человек может жить без поджелудочной железы при условии, что он принимает инсулин для правильного регулирования концентрации глюкозы в крови и добавки ферментов поджелудочной железы для улучшения пищеварения.
Поджелудочная железа была впервые идентифицирована Герофилом (335–280 до н.э.), греческим анатомом и хирургом. Несколько сотен лет спустя Руф Эфесский, другой греческий анатом, дал название поджелудочной железе. Этимологически термин «поджелудочная железа», современная латинская адаптация греческого πάγκρεας, [πᾶν («все», «целое») и κρέας («плоть»)], первоначально означает сладкий хлеб, хотя буквально означает «все плоть», предположительно потому, что его мясистой консистенции. Только в 1889 году Оскар Минковский обнаружил, что удаление поджелудочной железы у собаки приводит к развитию диабета. Позже инсулин был выделен из островков поджелудочной железы Фредериком Бантингом и Чарльзом Гербертом Бестом в 1921 году.
Также изменился способ просмотра ткани поджелудочной железы. Раньше его рассматривали с использованием простых методов окрашивания, таких как окрашивание Hamp;E. Теперь иммуногистохимия может использоваться для более легкой дифференциации типов клеток. Это включает видимые антитела к продуктам определенных типов клеток и помогает с большей легкостью идентифицировать типы клеток, такие как альфа- и бета-клетки.
Ткань поджелудочной железы присутствует у всех позвоночных, но ее точная форма и расположение сильно различаются. Может быть до трех отдельных поджелудочных желез, две из которых возникают из вентральных зачатков, а другая - дорсально. У большинства видов (включая человека) они «срастаются» у взрослых особей, но есть несколько исключений. Даже при наличии единственной поджелудочной железы могут сохраняться два или три протока поджелудочной железы, каждый из которых отдельно отводится в двенадцатиперстную кишку (или эквивалентную часть передней кишки). У птиц, например, обычно бывает три таких протока.
У костистых рыб и некоторых других видов (например, кроликов ) нет отдельной поджелудочной железы, а ткань поджелудочной железы распределена диффузно по брыжейке и даже в других близлежащих органах, таких как печень или селезенка. У некоторых костистых видов эндокринная ткань слилась, образуя отдельную железу в брюшной полости, но в остальном она распределяется между экзокринными компонентами. Однако наиболее примитивным является устройство миноги и двоякодышащих рыб, у которых ткань поджелудочной железы находится в виде ряда дискретных узелков в стенке самой кишки, причем экзокринные части мало отличаются от других железистых структур кишечника..
Поджелудочная железа теленка ( RIS де veau) или бараний ( RIS d'Agneau) и, реже, из говядины или свинины, используются в качестве пищи под кулинарным названием из зобных и поджелудочных желез теленка, ягненка и т.п., употребляемые в п.
Поджелудочная железа на УЗИ брюшной полости.

Поджелудочная железа эмбриона человека в конце шестой недели

Поджелудочная железа и окружающие ее структуры

Двенадцатиперстная кишка и поджелудочная железа. Глубокое рассечение.