| Корь | |
|---|---|
| Другие имена | Морбилли, рубеола, красная корь, корь английская |
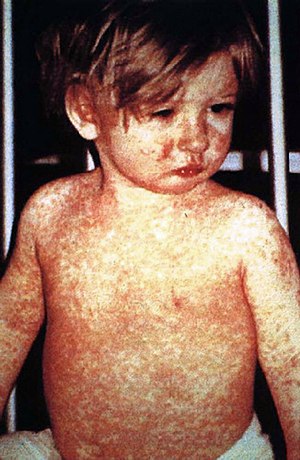 | |
| Ребенок показывает сыпь от кори на четвертый день | |
| Специальность | Инфекционное заболевание |
| Симптомы | Лихорадка, кашель, насморк, воспаленные глаза, сыпь. |
| Осложнения | Пневмония, судороги, энцефалит, подострый склерозирующий панэнцефалит, иммуносупрессия, потеря слуха, слепота |
| Обычное начало | 10–12 дней после заражения |
| Продолжительность | 7–10 дней |
| Причины | Вирус кори |
| Профилактика | Вакцина против кори |
| Уход | Поддерживающая терапия |
| Частота | 20 миллионов в год |
| Летальные исходы | 140 000+ (2018) |
Корь - очень заразное инфекционное заболевание, вызываемое вирусом кори. Симптомы обычно развиваются через 10–12 дней после контакта с инфицированным человеком и длятся 7–10 дней. Первоначальные симптомы обычно включают жар, часто выше 40 ° C (104 ° F), кашель, насморк и воспаление глаз. Небольшие белые пятна, известные как пятна Коплика, могут образовываться во рту через два-три дня после появления симптомов. Красная плоская сыпь, которая обычно начинается на лице, а затем распространяется на остальную часть тела, обычно появляется через три-пять дней после появления симптомов. Общие осложнения включают диарею (в 8% случаев), инфекцию среднего уха (7%) и пневмонию (6%). Отчасти это происходит из-за иммуносупрессии, вызванной корью. Реже могут возникнуть судороги, слепота или воспаление головного мозга. Другие названия включают корь, корь, красную корь и английскую корь. И краснуха, также известная как немецкая корь, и розеола - разные заболевания, вызываемые неродственными вирусами.
Корь - это заболевание, передающееся воздушно-капельным путем, которое легко передается от одного человека к другому через кашель и чихание инфицированных людей. Он также может передаваться через прямой контакт со ртом или с выделениями из носа. Это чрезвычайно заразно: девять из десяти человек, не обладающих иммунитетом и живущих вместе с инфицированным человеком, будут инфицированы. Кроме того, оценки репродуктивного числа кори выходят за рамки часто цитируемого диапазона от 12 до 18. Национальный институт здравоохранения цитирует этот документ 2017 года, в котором говорится: «Обзор, проведенный в 2017 году, выявил возможные значения R 0 для кори 3,7–203,3». Люди заразны для окружающих от четырех дней до и четырех дней после начала высыпания. Хотя болезнь часто рассматривается как детская болезнь, она может поражать людей любого возраста. Большинство людей не заболевают более одного раза. Тестирование на вирус кори в подозреваемых случаях важно для усилий общественного здравоохранения. Неизвестно, что корь встречается у других животных.
Когда человек инфицирован, специального лечения не существует, хотя поддерживающая терапия может улучшить результаты. Такой уход может включать раствор для пероральной регидратации (слегка сладкие и соленые жидкости), здоровую пищу и лекарства для контроля температуры. Антибиотики следует назначать при возникновении вторичных бактериальных инфекций, таких как инфекции уха или пневмония. Добавки витамина А также рекомендуются для детей. Среди случаев, зарегистрированных в США в период с 1985 по 1992 год, смерть наступила только в 0,2% случаев, но может достигать 10% у людей с недоеданием. Большинству тех, кто умирает от инфекции, меньше пяти лет.
Вакцина против кори является эффективной в предотвращении болезни, является исключительно безопасным, и зачастую поставляется в сочетании с другими вакцинами. Вакцинация привела к снижению смертности от кори на 80% в период с 2000 по 2017 год, при этом около 85% детей во всем мире получили свою первую дозу по состоянию на 2017 год. Корь поражает около 20 миллионов человек в год, в основном в развивающихся регионах Африки и Азии.. Это одна из основных причин смерти от болезней, которые можно предотвратить с помощью вакцин. В 1980 году от него умерло 2,6 миллиона человек, а в 1990 году - 545 000 человек; к 2014 году глобальные программы вакцинации снизили количество смертей от кори до 73 000. Несмотря на эти тенденции, показатели заболеваемости и смертности увеличились с 2017 по 2019 год из-за снижения иммунизации.
 Воспроизвести медиа Сводка видео ( сценарий )
Воспроизвести медиа Сводка видео ( сценарий )  Макулопапулезная сыпь на животе через 3 дня заражения корью
Макулопапулезная сыпь на животе через 3 дня заражения корью Симптомы обычно появляются через 10–14 дней после заражения. Классические симптомы включают четырехдневную лихорадку (4 D) и три C - кашель, насморк ( насморк, лихорадку, чихание) и конъюнктивит (красные глаза) - вместе с макулопапулезной сыпью. Лихорадка является обычным явлением и обычно длится около недели; лихорадка, наблюдаемая при кори, часто достигает 40 ° C (104 ° F).
Пятна Коплика во рту являются диагностическими для кори, но носят временный характер и поэтому наблюдаются редко. Пятна коплика - это маленькие белые пятна, которые обычно видны на внутренней стороне щек напротив коренных зубов. Они выглядят как «крупинки соли на красноватом фоне». Распознавание этих пятен до того, как человек достигнет максимальной заразности, может помочь уменьшить распространение болезни.
Характерная коревая сыпь классически описывается как генерализованная красная макулопапулезная сыпь, которая начинается через несколько дней после начала лихорадки. Он начинается на задней части ушей и через несколько часов распространяется на голову и шею, а затем распространяется на большую часть тела, часто вызывая зуд. Коревая сыпь появляется через два-четыре дня после появления первых симптомов и сохраняется до восьми дней. Говорят, что сыпь "окрашивается", меняя цвет с красного на темно-коричневый, прежде чем исчезнуть. В целом корь обычно проходит примерно через три недели.
Люди, которые были вакцинированы против кори, но имеют неполный защитный иммунитет, могут заболеть разновидностью модифицированной кори. Модифицированная корь характеризуется продолжительным инкубационным периодом, более легкими и менее характерными симптомами (редкая и дискретная непродолжительная сыпь).

Филиппинский ребенок с корью
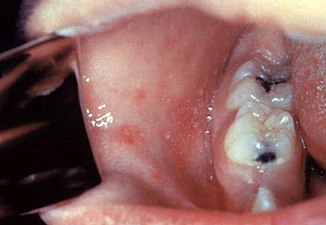
Пятна Коплика на третий день до извержения

Пятна Коплика на день кори сыпь.
Осложнения кори относительно распространены, от легких, таких как диарея, до серьезных, таких как пневмония (прямая вирусная пневмония или вторичная бактериальная пневмония ), ларинготрахеобронхит (круп) (прямой вирусный ларинготрахеобронхит или вторичный бактериальный бронхит), средний отит, острый воспаление головного мозга (и очень редко подострый склерозирующий панэнцефалит ) и изъязвление роговицы (приводящее к рубцеванию роговицы ).
Кроме того, корь может подавлять иммунную систему на несколько недель или месяцев, что может способствовать развитию бактериальных суперинфекций, таких как средний отит и бактериальная пневмония. Через два месяца после выздоровления количество антител против других бактерий и вирусов уменьшается на 11–73%.
Смертность от кори и пневмонии в 1920-е гг. Составляла около 30%. К группе высокого риска осложнений относятся младенцы и дети в возрасте до 5 лет; взрослые старше 20 лет; беременные женщины; люди с ослабленной иммунной системой, например, от лейкемии, ВИЧ-инфекции или врожденного иммунодефицита; и те, кто страдают от недоедания или имеют дефицит витамина А. Осложнения обычно более серьезны у взрослых. В период с 1987 по 2000 год коэффициент летальности в Соединенных Штатах составлял три смерти на 1000 случаев, связанных с корью, или 0,3%. В слаборазвитых странах с высоким уровнем недоедания и плохим здравоохранением уровень смертности достигает 28%. У лиц с ослабленным иммунитетом (например, больных СПИДом ) летальность составляет примерно 30%.
Даже у ранее здоровых детей корь может вызвать серьезное заболевание, требующее госпитализации. Один из каждых 1000 случаев кори прогрессирует до острого энцефалита, который часто приводит к необратимому повреждению головного мозга. От одного до трех из 1000 детей, заразившихся корью, умрут от респираторных и неврологических осложнений.
 Электронная микрофотография вируса кори
Электронная микрофотография вируса кори Корь вызывается вирусом кори, одноцепочечной, отрицательной смысловой, окутанный РНК вируса рода Morbillivirus в семье Paramyxoviridae.
Вирус очень заразен и распространяется при кашле и чихании при тесном личном контакте или прямом контакте с выделениями. Корь - самый заразный из известных трансмиссивных вирусов. Он остается заразным до двух часов в этом воздушном пространстве или на близлежащих поверхностях. Корь настолько заразна, что, если ею болеет один человек, 90% неиммунных людей, которые имеют с ними тесный контакт (например, члены семьи), также заразятся. Люди являются единственными естественными хозяевами вируса, и о существовании других животных- резервуаров не известно, хотя считается, что горные гориллы восприимчивы к этой болезни. Факторы риска заражения вирусом кори включают иммунодефицит, вызванный ВИЧ или СПИДом, иммуносупрессию после трансплантации органа или стволовых клеток, алкилирующие агенты или терапию кортикостероидами, независимо от статуса иммунизации; поездки в районы, где обычно встречается корь, или контакты с путешественниками из таких районов; и потеря пассивных унаследованных антител до достижения возраста плановой иммунизации.
 Рисунок вируса кори, прикрепленного к слизистой оболочке трахеи
Рисунок вируса кори, прикрепленного к слизистой оболочке трахеи Попадая на слизистую оболочку, вирус кори поражает эпителиальные клетки трахеи или бронхов. Вирус кори использует белок на своей поверхности, называемый гемагглютинином (белок H), для связывания с рецептором-мишенью на клетке-хозяине, которым может быть CD46, который экспрессируется на всех ядерных клетках человека, CD150, он же сигнальная молекула активации лимфоцитов или SLAM, который обнаруживается на иммунных клетках, таких как В- или Т-клетки, и антигенпрезентирующие клетки, или нектин-4, молекула клеточной адгезии. После связывания слитый белок F помогает вирусу слиться с мембраной и в конечном итоге попасть внутрь клетки.
Поскольку вирус представляет собой одноцепочечный РНК-вирус с отрицательным смыслом, он включает фермент РНК-зависимую РНК-полимеразу (RdRp), которая используется для транскрибирования его генома в цепь мРНК с положительным смыслом.
После попадания в клетку он готов к трансляции в вирусные белки, заворачивается в липидную оболочку клетки и отправляется из клетки в виде вновь созданного вируса. В течение нескольких дней вирус кори распространяется через местную ткань, улавливается дендритными клетками и альвеолярными макрофагами и переносится из этой локальной ткани в легких к местным лимфатическим узлам. Оттуда он продолжает распространяться, в конечном итоге попадая в кровь и распространяясь на другие ткани легких, а также на другие органы, такие как кишечник и мозг. Считается, что функциональное нарушение инфицированных дендритных клеток вирусом кори способствует иммуносупрессии, вызванной корью.
Обычно клиническая диагностика начинается с появления лихорадки и недомогания примерно через 10 дней после контакта с вирусом кори, за которыми следует появление кашля, насморка и конъюнктивита, тяжесть которых ухудшается в течение 4 дней после появления. Наблюдение за пятнами Коплика также является диагностическим. Другие возможные состояния, которые могут вызвать эти симптомы, включают парвовирус, лихорадку денге, болезнь Кавасаки и скарлатину. Однако настоятельно рекомендуется лабораторное подтверждение.
Лабораторная диагностика кори может быть сделана с подтверждением положительных антител IgM к кори или обнаружением РНК вируса кори в образцах из горла, носа или мочи с помощью анализа полимеразной цепной реакции с обратной транскрипцией. Этот метод особенно полезен для подтверждения случаев, когда результаты по антителам IgM неубедительны. У людей, у которых нет возможности сдать кровь, можно собрать слюну для анализа слюны на специфический IgA к кори. Тесты слюны, используемые для диагностики кори, включают сбор образца слюны и тестирование на наличие антител к кори. Этот метод не идеален, поскольку слюна содержит много других жидкостей и белков, что может затруднить сбор образцов и выявление антител к кори. Слюна также содержит в 800 раз меньше антител, чем образцы крови, что дополнительно затрудняет анализ слюны. Положительный контакт с другими людьми, о которых известно, что они болеют корью, подтверждает диагноз.
 Показатели вакцинации от кори во всем мире
Показатели вакцинации от кори во всем мире Матери, имеющие иммунитет к кори, передают антитела своим детям, пока они еще находятся в утробе матери, особенно если мать приобрела иммунитет в результате инфекции, а не вакцинации. Такие антитела обычно придают новорожденным детям иммунитет против кори, но эти антитела постепенно теряются в течение первых девяти месяцев жизни. Младенцы в возрасте до одного года, у которых исчезли материнские антитела против кори, становятся восприимчивыми к заражению вирусом кори.
В развитых странах рекомендуется вакцинировать детей от кори в возрасте 12 месяцев, как правило, в составе трехкомпонентной вакцины MMR (от кори, эпидемического паротита и краснухи ). Вакцину обычно не вводят до этого возраста, потому что такие младенцы неадекватно реагируют на вакцину из-за незрелой иммунной системы. Вторую дозу вакцины обычно вводят детям в возрасте от четырех до пяти лет для повышения иммунитета. Вакцины от кори получили более миллиарда человек. Уровень вакцинации был достаточно высоким, поэтому корь стала относительно редкой. Побочные реакции на вакцинацию возникают редко, чаще всего возникают жар и боль в месте инъекции. Опасные для жизни побочные реакции возникают менее чем при одной вакцинации на миллион (lt;0,0001%).
В развивающихся странах, где корь распространена, Всемирная организация здравоохранения (ВОЗ) рекомендует вводить две дозы вакцины в возрасте шести и девяти месяцев. Вакцину следует делать независимо от того, инфицирован ребенок ВИЧ или нет. Вакцина менее эффективна для ВИЧ-инфицированных младенцев, чем для населения в целом, но раннее лечение антиретровирусными препаратами может повысить ее эффективность. Программы вакцинации против кори часто используются и для других мероприятий по охране здоровья детей, таких как прикроватные сетки для защиты от малярии, противопаразитарные препараты и добавки витамина А, и тем самым способствуют снижению детской смертности от других причин.
Консультативный комитет по практике иммунизации (ACIP) рекомендует, чтобы все взрослые международные путешественники, которые не имеют положительного доказательства предыдущей коревой иммунитета получить две дозы вакцины MMR, прежде чем путешествовать, хотя роды до 1957 г. презумпция доказательства иммунитета. Те, кто родился в Соединенных Штатах до 1957 года, скорее всего, были инфицированы вирусом кори естественным путем и, как правило, не должны считаться восприимчивыми.
Были ложные утверждения о связи между вакциной против кори и аутизмом ; это неправильное беспокойство привело к снижению показателей вакцинации и увеличению числа случаев кори, когда показатели иммунизации стали слишком низкими для поддержания коллективного иммунитета. Кроме того, были ложные утверждения, что инфекция кори защищает от рака.
Введение вакцины MMR может предотвратить корь после контакта с вирусом (постконтактная профилактика). Рекомендации по постконтактной профилактике зависят от юрисдикции и населения. Пассивная иммунизация против кори путем внутримышечной инъекции антител может быть эффективной до седьмого дня после заражения. По сравнению с отсутствием лечения риск заражения корью снижается на 83%, а риск смерти от кори - на 76%. Однако эффективность пассивной иммунизации по сравнению с активной противокоревой вакциной не ясна.
Вакцина MMR эффективна на 95% для предотвращения кори после одной дозы, если вакцина вводится ребенку в возрасте 12 месяцев и старше; Если ввести вторую дозу вакцины MMR, она обеспечит иммунитет 99% детей.
Нет никаких доказательств того, что вирус вакцины против кори может передаваться другим людям.
Если развивается корь, специального противовирусного лечения не существует. Вместо этого лекарства обычно нацелены на лечение суперинфекций, поддержание хорошей гидратации с помощью достаточного количества жидкости и облегчение боли. Некоторым группам, например маленьким детям и людям с тяжелым недоеданием, также дают витамин А, который действует как иммуномодулятор, который усиливает реакцию антител на корь и снижает риск серьезных осложнений.
Лечение поддерживает, с ибупрофен или парацетамол (ацетаминофен), чтобы уменьшить боль и лихорадку, и, в случае необходимости, быстродействующий препарат для расширения дыхательных путей при кашле. Что касается аспирина, некоторые исследования показали взаимосвязь между детьми, принимающими аспирин, и развитием синдрома Рейе.
Рекомендуется употребление витамина А во время лечения для снижения риска слепоты; однако это не предотвращает и не лечит болезнь. Систематический обзор испытаний в его использовании не обнаружили снижение общей смертности, но две дозы (200 000 МЕ ) из витамина А, было показано, что снижение смертности от кори у детей в возрасте до двух лет. Неясно, влияет ли прием цинка у детей, больных корью, на исходы, поскольку он недостаточно изучен. Нет адекватных исследований эффективности китайских лекарственных трав.
Большинство людей переживают корь, хотя в некоторых случаях могут возникнуть осложнения. Примерно каждый четвертый человек будет госпитализирован, а 1-2 из 1000 умрут. Осложнения более вероятны у детей в возрасте до 5 лет и взрослых старше 20 лет. Пневмония является наиболее частым смертельным осложнением кори, и на нее приходится 56–86% смертей, связанных с корью.
Возможные последствия заражения вирусом кори включают ларинготрахеобронхит, нейросенсорную тугоухость и - примерно в 1 из 10 000–1 из 300 000 случаев - панэнцефалит, который обычно заканчивается летальным исходом. Еще один серьезный риск заражения вирусом кори - острый коричный энцефалит. Обычно это происходит от двух дней до одной недели после высыпания кори и начинается с очень высокой температуры, сильной головной боли, судорог и нарушения психики. Больной корью энцефалитом может впасть в кому, что может привести к смерти или травме головного мозга.
Симптоматическое повторное инфицирование у людей, переболевших корью, является редкостью.
Вирус кори может истощать ранее приобретенную иммунную память, убивая клетки, вырабатывающие антитела, и, таким образом, ослабляет иммунную систему, что может вызвать смерть от других болезней. Подавление иммунной системы корью длится около двух лет и с эпидемиологической точки зрения является причиной до 90% детских смертей в странах третьего мира, и исторически могло быть причиной гораздо большего числа смертей в Соединенных Штатах, Великобритании и Дании, чем были непосредственно вызваны. корью. Хотя вакцина против кори содержит ослабленный штамм, она не истощает иммунную память.
 Смертность от кори на миллион человек в 2012 г. 0 1–8 9–26 27–38 39–73 74–850
Смертность от кори на миллион человек в 2012 г. 0 1–8 9–26 27–38 39–73 74–850  Год жизни с поправкой на инвалидность по кори на 100 000 жителей в 2004 г. нет данных ≤ 10 10–25 25–50 50–75 75–100 100–250 250–500 500–750 750–1000 1000–1500 1500–2000 ≥ 2000
Год жизни с поправкой на инвалидность по кори на 100 000 жителей в 2004 г. нет данных ≤ 10 10–25 25–50 50–75 75–100 100–250 250–500 500–750 750–1000 1000–1500 1500–2000 ≥ 2000 Корь чрезвычайно заразна, и ее дальнейшее распространение в сообществе зависит от поколения восприимчивых хозяев к рождению детей. В сообществах, которые генерируют недостаточно новых хозяев, болезнь исчезнет. Эта концепция была впервые признана в отношении кори Бартлеттом в 1957 году, который назвал минимальное количество поддерживающих корь критическим размером сообщества (CCS). Анализ вспышек в островных общинах показал, что CCS для кори составляет около 250 000 человек. Чтобы добиться коллективного иммунитета, более 95% населения должны быть вакцинированы, поскольку корь легко передается от человека к человеку.
В 2011 году по оценкам ВОЗ, 158 000 смертей были вызваны корью. Это меньше 630 000 смертей в 1990 году. По состоянию на 2018 год корь остается ведущей причиной смертей, предотвратимых с помощью вакцин в мире. В развитых странах уровень смертности ниже, например, в Англии и Уэльсе с 2007 по 2017 год умерло от двух до трех случаев из 10 000. У детей от одного до трех случаев из каждой 1000 умирают в Соединенных Штатах (0,1–0,2%). В группах населения с высоким уровнем недоедания и отсутствием надлежащей медицинской помощи смертность может достигать 10%. В случае осложнений этот показатель может возрасти до 20–30%. В 2012 году число смертей от кори было на 78% ниже, чем в 2000 году, из-за повышения уровня иммунизации среди стран-членов ООН.
| ВОЗ-Регион | 1980 г. | 1990 г. | 2000 г. | 2005 г. | 2014 г. |
|---|---|---|---|---|---|
| Африканский регион | 1,240,993 | 481 204 | 520 102 | 316 224 | 71 574 |
| Регион Америки | 257 790 | 218 579 | 1,755 | 66 | 19 898 |
| Восточно-Средиземноморский регион | 341 624 | 59 058 | 38 592 | 15 069 | 28 031 |
| Европейский регион | 851 849 | 234 827 | 37 421 | 37,332 | 16 899 |
| Юго-Восточная Азия | 199 535 | 224 925 | 61 975 | 83 627 | 112 418 |
| Регион Западной части Тихого океана | 1,319,640 | 155 490 | 176 493 | 128 016 | 213 366 |
| по всему миру | 4 211 431 | 1 374 083 | 836 338 | 580 287 | 462 186 |
Даже в странах, где была введена вакцинация, показатели могут оставаться высокими. Корь является основной причиной детской смертности, которую можно предотвратить с помощью вакцин. Во всем мире, уровень смертности был значительно снижен с помощью кампании по вакцинации во главе с партнерами в Инициативе по борьбе против кори : в Американское общество Красного Креста, США CDC, в Фонд Организации Объединенных Наций, ЮНИСЕФ и ВОЗ. В глобальном масштабе заболеваемость корью снизилась на 60% с 873 000 смертей в 1999 г. до 345 000 в 2005 г. По оценкам на 2008 г., смертность во всем мире упала до 164 000, при этом 77% оставшихся случаев смерти от кори в 2008 г. приходилось на регион Юго-Восточной Азии. В 2018 году во всем мире было зарегистрировано 142300 случаев смерти от кори, большинство из которых зарегистрировано в регионах Африки и Восточного Средиземноморья. Эти оценки были немного выше, чем в 2017 году, когда во всем мире было зарегистрировано 124 000 случаев смерти от кори.
В 2000 г. ВОЗ создала Глобальную лабораторную сеть по кори и краснухе (GMRLN) для обеспечения лабораторного эпиднадзора за корью, краснухой и синдромом врожденной краснухи. Данные с 2016 по 2018 год показывают, что количество наиболее часто обнаруживаемых генотипов вируса кори уменьшается, что позволяет предположить, что повышение глобального популяционного иммунитета привело к уменьшению числа цепочек передачи.
Случаи, зарегистрированные в первые три месяца 2019 года, были на 300% выше, чем в первые три месяца 2018 года, со вспышками во всех регионах мира, даже в странах с высоким общим охватом вакцинацией, где они распространились среди групп непривитых людей. Число зарегистрированных случаев по состоянию на середину ноября составляет более 413000 случаев во всем мире, с дополнительными 250000 случаев в ДРК (по данным их национальной системы), что аналогично тенденциям роста инфекции, о которых сообщалось в первые месяцы 2019 года по сравнению с 2018 годом. В 2019 году общее количество заболевших во всем мире выросло до 869 770. Количество случаев, зарегистрированных в 2020 году, ниже по сравнению с 2019 годом. Было высказано предположение, что пандемия COVID-19 повлияла на кампании вакцинации по всему миру, в том числе в странах, в которых в настоящее время наблюдаются вспышки, что может повлиять на количество случаев в будущем.
 Заболеваемость корью и смертность от нее в Англии и Уэльсе в период с 1940 по 2017 год
Заболеваемость корью и смертность от нее в Англии и Уэльсе в период с 1940 по 2017 год В Англии и Уэльсе, хотя смертность от кори была редкостью, в 1940-х годах они составляли в среднем около 500 смертей в год. Смертность снизилась с улучшением медицинского обслуживания в 1950-х годах, но заболеваемость не снижалась до тех пор, пока в конце 1960-х годов не была введена вакцинация. Более широкий охват был достигнут в 1980 - х годах с корью, эпидемическим паротитом и краснухой, MMR вакциной.
В 2013–2014 годах было зарегистрировано почти 10 000 случаев в 30 странах Европы. Большинство случаев произошло у непривитых людей, и более 90% случаев произошло в Германии, Италии, Нидерландах, Румынии и Великобритании. В период с октября 2014 года по март 2015 года в результате вспышки кори в столице Германии Берлине было зарегистрировано не менее 782 случаев заболевания. В 2017 году число случаев в Европе продолжало увеличиваться до 21 315 случаев, из которых 35 умерли. По предварительным данным за 2018 год, количество зарегистрированных случаев заболевания в регионе увеличилось в 3 раза до 82596 в 47 странах, при этом 72 человека закончились смертельным исходом; Наибольшее количество случаев было зарегистрировано в Украине (53 218), при этом самые высокие показатели заболеваемости были в Украине (1209 случаев на миллион), Сербии (579), Грузии (564) и Албании (500). В предыдущем году (2017 г.) предполагаемый охват вакциной против кори составлял 95% для первой дозы и 90% для второй дозы в регионе, причем последний показатель является самым высоким из когда-либо оцененных показателей охвата вакциной второй дозой.
В 2019 году Великобритания, Албания, Чешская Республика и Греция утратили статус свободных от кори из-за продолжающегося и длительного распространения болезни в этих странах. За первые 6 месяцев 2019 года в Европе зарегистрировано 90000 случаев.
В результате повсеместной вакцинации в 2016 году болезнь была объявлена ликвидированной в Северной и Южной Америке. Однако в 2017, 2018, 2019 и 2020 годах в этом регионе снова были случаи.
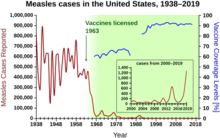 Случаи кори в США с 1938 по 2019 год
Случаи кори в США с 1938 по 2019 год В Соединенных Штатах Америки корь поразила примерно 3000 человек на миллион в 1960-х годах, еще до того, как появилась вакцина. При последовательном распространении вакцинации детей эта цифра упала до 13 случаев на миллион к 1980-м годам и примерно до 1 случая на миллион к 2000 году.
В 1991 году вспышка кори в Филадельфии была сосредоточена в Конгрегации Скинии веры, церкви исцеления верой, которая активно отговаривала прихожан от вакцинации своих детей. Корью заразились более 1400 человек, девять детей умерли.
До вакцинации в США ежегодно регистрировалось от трех до четырех миллионов случаев. Соединенные Штаты были объявлены свободными от циркулирующей кори в 2000 году, с 911 случаями с 2001 по 2011 год. В 2014 году CDC заявил, что эндемичные корь, краснуха и синдром врожденной краснухи не вернулись в Соединенные Штаты. Однако эпизодические вспышки кори сохраняются из-за завезенных из-за границы случаев, из которых более половины являются результатом невакцинированных жителей США, которые инфицированы за границей и заражают других по возвращении в Соединенные Штаты. CDC продолжает рекомендовать вакцинацию против кори всему населению для предотвращения подобных вспышек.
В 2014 году в Огайо началась вспышка болезни, когда двое невакцинированных мужчин- амишей с бессимптомной корью вернулись в Соединенные Штаты с миссионерской работы на Филиппинах. Их возвращение в сообщество с низкими показателями вакцинации привело к вспышке, которая увеличилась до 383 случаев в девяти округах. Из 383 случаев 340 (89%) произошли у непривитых лиц.
С 4 января по 2 апреля 2015 г. в CDC было зарегистрировано 159 случаев кори. Было установлено, что из этих 159 случаев 111 (70%) возникли в результате более раннего заражения в конце декабря 2014 года. Считается, что эта вспышка возникла в тематическом парке Диснейленд в Калифорнии. Вспышка Диснейленда была признана виновной в заражении 147 человек в семи штатах США, а также в Мексике и Канаде, большинство из которых либо не были вакцинированы, либо имели неизвестный прививочный статус. 48% случаев не были вакцинированы, а 38% не были уверены в своем прививочном статусе. Первоначальный контакт с вирусом так и не был выявлен.
В 2015 году женщина из США в штате Вашингтон умерла от пневмонии в результате кори. Она стала первым смертельным исходом от кори в США с 2003 года. Женщина была вакцинирована от кори и принимала иммунодепрессанты от другого заболевания. Лекарства подавили иммунитет женщины к кори, и женщина заразилась корью; у нее не появилась сыпь, но она заболела пневмонией, которая стала причиной ее смерти.
В июне 2017 года Лаборатория тестирования здоровья и окружающей среды штата Мэн подтвердила случай кори в округе Франклин. Этот случай знаменует собой первый случай заболевания корью за 20 лет в штате Мэн. В 2018 году один случай произошел в Портленде, штат Орегон, у 500 человек были заражены; У 40 из них отсутствовал иммунитет к вирусу, и по состоянию на 2 июля 2018 г. они находились под наблюдением окружных чиновников здравоохранения. В 2018 г. в Соединенных Штатах было зарегистрировано 273 случая кори, включая вспышку в Бруклине, где с октября 2018 г. было зарегистрировано более 200 случаев. по февраль 2019 года. Вспышка была связана с плотностью населения ортодоксальной еврейской общины, с первоначальным заражением от непривитого ребенка, который заразился корью во время посещения Израиля.
В 2019 году произошло возрождение кори, которое, как правило, было связано с тем, что родители решили не вакцинировать своих детей, поскольку большинство зарегистрированных случаев было зарегистрировано среди людей в возрасте 19 лет и младше. Впервые случаи заболевания были зарегистрированы в штате Вашингтон в январе, при этом было зарегистрировано не менее 58 подтвержденных случаев заболевания, большинство из которых было в округе Кларк, где уровень освобождений от вакцинации выше, чем в остальной части штата; По данным штата, почти каждый четвертый воспитанник детского сада в Кларке не получил прививок. Это побудило губернатора штата Вашингтон Джея Инсли объявить чрезвычайное положение, а конгресс штата принял закон, запрещающий освобождение от вакцинации по личным или философским причинам. В апреле 2019 года мэр Нью-Йорка Билл де Блазио объявил чрезвычайную ситуацию в области общественного здравоохранения из-за «огромного всплеска» заболеваемости корью, где в 2018 году было зарегистрировано 285 случаев, сосредоточенных в ортодоксальных еврейских районах Бруклина, тогда как в 2017 году было всего два случая. В соседнем округе Рокленд было еще 168 человек. Другие вспышки охватили округа Санта-Крус и округ Бьютт в Калифорнии, а также штаты Нью-Джерси и Мичиган. По состоянию на апрель 2019 года в 22 штатах зарегистрировано 695 случаев кори. Это наивысшее количество случаев кори с момента объявления ее искорененной в 2000 году. С 1 января по 31 декабря 2019 года в 31 штате было подтверждено 1282 индивидуальных случая кори. Это наибольшее число случаев заболевания, зарегистрированных в США с 1992 года. Из 1282 случаев 128 человек, заболевших корью, были госпитализированы, а 61 человек сообщил о наличии осложнений, включая пневмонию и энцефалит.
Распространение кори было остановлено в Бразилии в 2016 году, последний известный случай был зафиксирован за двенадцать месяцев до этого. Последний случай произошел в штате Сеара.
Бразилия получила сертификат ликвидации кори от Панамериканской организации здравоохранения в 2016 году, но министерство здравоохранения заявило, что страна изо всех сил пытается сохранить этот сертификат, поскольку в 2018 году уже были выявлены две вспышки: одна в штате Амазонас, а другая. один в Рорайме, помимо случаев заболевания в других штатах ( Рио-де-Жанейро, Риу-Гранди-ду-Сул, Пара, Сан-Паулу и Рондония ), всего 1053 подтвержденных случая до 1 августа 2018 г. В этих вспышках и в большинстве других случаев инфекция был связан с завозом вируса, особенно из Венесуэлы. Это было подтверждено генотипом вируса (D8), который был идентифицирован, который является тем же самым, что циркулирует в Венесуэле.
Во время эпидемии кори во Вьетнаме весной 2014 г. по состоянию на 19 апреля было зарегистрировано около 8 500 случаев кори, 114 погибших; по состоянию на 30 мая было зарегистрировано 21 639 случаев заболевания с подозрением на корь, из них 142 случая со смертельным исходом. В самоуправляемой зоне Нага в отдаленном северном регионе Мьянмы не менее 40 детей умерли во время вспышки кори в августе 2016 года, которая, вероятно, была вызвана отсутствием вакцинации в районе с плохой инфраструктурой здравоохранения. После вспышки кори на Филиппинах в 2019 году в стране было зарегистрировано 23 563 случая кори, 338 погибших. Вспышка кори также произошла среди малазийской орангасла подгруппу Batek людей в штате Келантан с мая 2019 года, в результате чего погибло 15 от колена.
Вспышка кори в Новой Зеландии имеет 2193 подтвержденных случаев и две смерти. В результате вспышки кори в Тонге зарегистрировано 612 случаев кори.
Вспышка кори в Самоа в конце 2019 года имеет более 5700 случаев кори и 83 смертей, из популяции самоанской 200000. Было инфицировано более трех процентов населения, и с 17 ноября по 7 декабря было объявлено чрезвычайное положение. В результате кампании вакцинации показатель вакцинации против кори повысился с 31 до 34% в 2018 году примерно до 94% населения, имеющего право на вакцинацию, в декабре 2019 года.
Демократическая Республика Конго и Мадагаскар сообщили о самом высоком числе случаев заболевания в 2019 году. Однако в результате общенациональных кампаний по экстренной вакцинации против кори заболеваемость снизилась на Мадагаскаре. По состоянию на август 2019 года вспышки болезни происходили в Анголе, Камеруне, Чаде, Нигерии, Южном Судане и Судане.
Вспышка кори в 2018 году привела к 118000 случаев и 1688 смертей. Это произошло после вспышек бубонной и легочной чумы в 2017 г. (2575 случаев, 221 смертельный исход) и 2014 г. (263 подтвержденных случая, 71 смертельный исход).
Вспышка кори с почти 5000 смертей и 250000 инфекций произошла в 2019 году, после распространения болезни на все провинции страны. Большинство смертей было среди детей в возрасте до пяти лет. Всемирная организация здравоохранения (ВОЗ) сообщила, что это самая крупная и быстро развивающаяся эпидемия в мире.
 Рисунок ацтеков XVI века, на котором изображен человек, заболевший корью
Рисунок ацтеков XVI века, на котором изображен человек, заболевший корью Корь имеет зоонозное происхождение и возникла от чумы крупного рогатого скота, поражающей крупный рогатый скот. Предшественник кори начал вызывать инфекции у людей уже в IV веке до нашей эры или уже после 500 г. н.э. Предполагается, что чума Антонина в 165–180 гг. Была корью, но фактическая причина этой чумы неизвестна. и оспа - более вероятная причина. Первое систематическое описание кори и ее отличие от натуральной и ветряной оспы приписывают персидскому врачу Мухаммаду ибн Закария ар-Рази (860–932), опубликовавшему «Книгу оспы и кори». На момент написания книги Рази считалось, что вспышки все еще были ограниченными и что вирус не был полностью адаптирован для людей. Где-то между 1100 и 1200 годами нашей эры вирус кори полностью отделился от чумы крупного рогатого скота, став отдельным вирусом, поражающим людей. Это согласуется с наблюдением о том, что корь требует восприимчивого населения численностью более 500 000 человек, чтобы выдержать эпидемию, - ситуация, которая возникла в исторические времена после роста средневековых европейских городов.
 По оценкам, вакцина Мориса Хиллемана от кори предотвращает один миллион смертей в год.
По оценкам, вакцина Мориса Хиллемана от кори предотвращает один миллион смертей в год. Корь является эндемическим заболеванием, что означает, что она постоянно присутствует в сообществе, и у многих людей развивается резистентность. Для групп населения, не инфицированных корью, заражение новой болезнью может иметь разрушительные последствия. В 1529 году в результате вспышки кори на Кубе погибло две трети тех коренных жителей, которые ранее пережили оспу. Два года спустя корь стала причиной смерти половины населения Гондураса и опустошила Мексику, Центральную Америку и цивилизацию инков.
Примерно с 1855 по 2005 год от кори погибло около 200 миллионов человек во всем мире.
Вспышка 1846 кори в Фарерских островах была необычна для того хорошо изучено. Корь на островах не наблюдалась 60 лет, поэтому почти ни у кого из жителей не было приобретенного иммунитета. Три четверти жителей заболели, и более 100 (1-2%) умерли от этого до того, как сгорела эпидемия. Петер Людвиг Панум наблюдал за вспышкой и определил, что корь распространяется через прямой контакт заразных людей с людьми, которые никогда не болели корью.
Корь убила 20 процентов населения Гавайев в 1850-х годах. В 1875 году корь убила более 40 000 фиджийцев, примерно одну треть населения. В 19 веке от этой болезни погибло более половины населения Большого Андаманского моря. Считается, что до введения вакцины ежегодно от кори умирали от семи до восьми миллионов детей.
В 1914 году статистик Prudential Insurance Company оценил на основе обзора 22 стран, что 1% всех смертей в зоне умеренного климата был вызван корью. Он также заметил, что 1–6% случаев кори заканчиваются смертельным исходом, разница зависит от возраста (0–3 - наихудший вариант), социальных условий (например, переполненных многоквартирных домов) и ранее существовавших условий здоровья.
В 1954 году вирус, вызывающий заболевание, был выделен у 13-летнего мальчика из США Дэвида Эдмонстона, адаптирован и размножен на культуре ткани куриного эмбриона. Всемирная организация здравоохранения признает восемь клад, названных A, B, C, D, E, F, G и H. Двадцать три штамма вируса кори были идентифицированы и обозначены в этих кладах. В то время как Merck, Морис Гиллеман разработал первую успешную вакцину. Лицензионные вакцины для предотвращения этой болезни стали доступны в 1963 году. Улучшенная противокоревая вакцина стала доступной в 1968 году. Корь как эндемическая болезнь была ликвидирована в Соединенных Штатах в 2000 году, но продолжает повторно использоваться путешественниками из других стран. В 2019 году в Соединенных Штатах было зарегистрировано не менее 1241 случая кори в 31 штате, из которых более трех четвертей приходилось на Нью-Йорк.
Немецкий участник кампании против вакцинации и отрицатель ВИЧ / СПИДа Стефан Ланка в 2011 году бросил вызов на своем веб-сайте, предложив сумму в 100000 евро любому, кто сможет научно доказать, что корь вызвана вирусом, и определить диаметр вируса. Он утверждал, что болезнь носит психосоматический характер и что вируса кори не существует. Когда немецкий врач Дэвид Барденс предоставил неопровержимые научные доказательства из различных медицинских исследований, Ланка не согласилась с выводами, вынудив Барденса подать апелляцию в суд. Первоначальное судебное дело закончилось постановлением, что приз должна выплатить Ланка. Однако при рассмотрении апелляции от Ланки в конечном итоге не потребовали выплатить компенсацию, поскольку представленные доказательства не соответствовали его точным требованиям. Случай получил широкое международное освещение, что побудило многих прокомментировать его, в том числе невролога, известного скептика и защитника научной медицины Стивена Новелла, который назвал Ланку «чудаком».
Поскольку вспышки легко возникают среди недостаточно вакцинированных групп населения, болезнь рассматривается как тест на достаточную вакцинацию среди населения. Вспышки кори участились в Соединенных Штатах, особенно в общинах с более низким уровнем вакцинации. Заболевание часто попадает в регион путешественниками из других стран, и обычно распространяется среди тех, кто не получил прививку от кори.
Другие названия включают морбилли, рубеолу, красную корь и корь английскую.
В мае 2015 года журнал Science опубликовал отчет, в котором исследователи обнаружили, что инфекция кори может подвергать население повышенному риску смертности от других болезней на два-три года. Результаты дополнительных исследований, которые показывают, что вирус кори может убивать клетки, вырабатывающие антитела, были опубликованы в ноябре 2019 года.
Специфическое лекарственное средство для лечения кори, ERDRP-0519, показало многообещающие результаты в исследованиях на животных, но еще не было протестировано на людях.
| Классификация | D |
|---|---|
| Внешние ресурсы |