| Гиперлипидемия | |
|---|---|
| Другие имена | Гиперлипопротеинемия, гиперлипидемия |
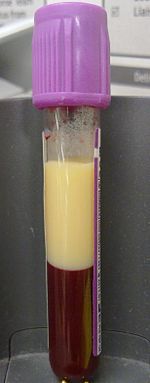 | |
| Образец гиперлипидемической крови объемом 4 мл в вакуумированном контейнере с ЭДТА. Оставив отстаиваться на четыре часа без центрифугирования, липиды разделились на верхнюю фракцию. | |
| Специальность | Кардиология |
| Дифференциальная диагностика | Гипертриглицеридемия |
Гиперлипидемия - это аномально повышенный уровень любого или всех липидов (жиров, холестерина или триглицеридов) или липопротеинов в крови. Термин гиперлипидемия относится к самому лабораторному обнаружению, а также используется как общий термин, охватывающий любые из различных приобретенных или генетических нарушений, которые приводят к этому обнаружению. Гиперлипидемия представляет собой разновидность дислипидемии и разновидность гиперхолестеринемии. Гиперлипидемия обычно носит хронический характер и требует постоянного приема лекарств для контроля уровня липидов в крови.
Липиды (нерастворимые в воде молекулы) транспортируются в белковой капсуле. Размер этой капсулы или липопротеина определяет ее плотность. Плотность липопротеинов и тип аполипопротеинов, которые он содержит, определяют судьбу частицы и ее влияние на метаболизм.
Гиперлипидемии делятся на первичный и вторичный подтипы. Первичная гиперлипидемия обычно возникает из-за генетических причин (таких как мутация в рецепторном белке), в то время как вторичная гиперлипидемия возникает из-за других основных причин, таких как диабет. Нарушения липидов и липопротеинов распространены среди населения в целом и рассматриваются как изменяемые факторы риска сердечно-сосудистых заболеваний из-за их влияния на атеросклероз. Кроме того, некоторые формы могут предрасполагать к острому панкреатиту.
Гиперлипидемии в основном можно классифицировать как семейные (также называемые первичными), вызванные конкретными генетическими аномалиями, или приобретенные (также называемые вторичными), когда они возникают в результате другого основного заболевания, которое приводит к изменениям в метаболизме липидов и липопротеинов в плазме. Кроме того, гиперлипидемия может быть идиопатической, то есть без известной причины.
Гиперлипидемии также классифицируются в зависимости от того, какие типы липидов повышены, то есть гиперхолестеринемия, гипертриглицеридемия или и то, и другое при комбинированной гиперлипидемии. Повышенный уровень липопротеина (а) также можно классифицировать как форму гиперлипидемии.
Семейные гиперлипидемии классифицируются в соответствии с классификацией Фредриксона, которая основана на структуре липопротеинов при электрофорезе или ультрацентрифугировании. Позже он был принят Всемирной организацией здравоохранения (ВОЗ). Он не учитывает напрямую ЛПВП и не делает различий между различными генами, которые могут частично отвечать за некоторые из этих состояний.
| Hyperlipo- proteinemia | OMIM | Синонимы | Дефект | Повышенный липопротеин | Основные симптомы | Уход | Внешний вид сыворотки | Предполагаемая распространенность | |
|---|---|---|---|---|---|---|---|---|---|
| Тип I | а | 238600 | Синдром Бюргера-Грейца или семейная гиперхиломикронемия | Пониженная липопротеинлипаза (ЛПЛ) | Хиломикроны | Острый панкреатит, липемия сетчатки, эруптивные ксантомы кожи, гепатоспленомегалия | Контроль диеты | Кремовый верхний слой | Один из 1000000 |
| б | 207750 | Семейный дефицит апопротеина CII | Измененный ApoC2 | ||||||
| c | 118830 | Ингибитор ЛПЛ в крови | |||||||
| Тип II | а | 143890 | Семейная гиперхолестеринемия | Дефицит рецепторов ЛПНП | ЛПНП | Ксантелазмы, роговичная дуга, сухожильные ксантомы | Секвестранты желчных кислот, статины, ниацин | Прозрачный | Один из 500 для гетерозигот |
| б | 144250 | Семейная комбинированная гиперлипидемия | Снижение рецепторов ЛПНП и повышение ApoB | ЛПНП и ЛПОНП | Статины, ниацин, фибрат | Мутный | Один из 100 | ||
| Тип III | 107741 | Семейная дисбеталипопротеинемия | Дефект в синтезе Apo E 2 | IDL | Тубероэруптивные ксантомы и ксантомы ладоней | Фибрат, статины | Мутный | Один из 10 000 | |
| Тип IV | 144600 | Семейная гипертриглицеридемия | Увеличение производства ЛПОНП и снижение выведения | ЛПОНП | Может вызвать панкреатит при высоком уровне триглицеридов | Фибрат, ниацин, статины | Мутный | Один из 100 | |
| Тип V | 144650 | Увеличение производства ЛПОНП и снижение ЛПЛ | ЛПОНП и хиломикроны | Ниацин, фибрат | Кремовый верхний слой и мутный низ | ||||
 Относительная распространенность семейных форм гиперлипопротеинемии
Относительная распространенность семейных форм гиперлипопротеинемии Гиперлипопротеинемия I типа существует в нескольких формах:
Гиперлипопротеинемия I типа обычно проявляется в детстве эруптивными ксантомами и брюшной коликой. Осложнения включают окклюзию вены сетчатки, острый панкреатит, стеатоз, органегалию и липемию сетчатки.
Гиперлипопротеинемия II типа далее классифицируется на типы IIa и IIb, в основном в зависимости от того, происходит ли повышение уровня триглицеридов в дополнение к холестерину ЛПНП.
Это может быть спорадическим (из-за диетических факторов), полигенным или действительно семейным в результате мутации гена рецептора ЛПНП на хромосоме 19 (0,2% населения) или гена ApoB (0,2%). Семейная форма характеризуется ксантомой сухожилия, ксантелазмой и преждевременным сердечно-сосудистым заболеванием. Заболеваемость этим заболеванием составляет примерно один из 500 для гетерозигот и один из 1000000 для гомозигот.
HLPIIa - редкое генетическое заболевание, характеризующееся повышенным уровнем холестерина ЛПНП в крови из-за недостаточного поглощения (отсутствие рецепторов Apo B) частицами ЛПНП. Эта патология, однако, является вторым по распространенности заболеванием среди различных гиперлипопротеинемий, у людей с гетерозиготной предрасположенностью - один из каждых 500, а у людей с гомозиготной предрасположенностью - один из миллиона. Эти люди могут иметь уникальный набор физических характеристик, таких как ксантелазмы (желтые отложения жира под кожей, часто присутствующие в носовой части глаза), сухожильные и бугристые ксантомы, arcus juvenilis (поседение глаза, часто характерное для пожилых людей). человек), артериальные ушибы, хромота и, конечно, атеросклероз. Лабораторные данные для этих людей имеют значение для уровней общего холестерина в сыворотке крови в два-три раза выше нормы, а также для повышения уровня холестерина ЛПНП, но их триглицериды и значения ЛПОНП находятся в пределах нормы.
Для лечения людей с HLPIIa могут потребоваться решительные меры, особенно если их уровень холестерина ЛПВП ниже 30 мг / дл, а уровень ЛПНП выше 160 мг / дл. Правильная диета для этих людей требует снижения общего количества жиров до менее 30% от общего количества калорий с соотношением мононенасыщенные: полиненасыщенные: насыщенные жиры 1: 1: 1. Уровень холестерина следует снизить до менее 300 мг / день, таким образом избегая продуктов животного происхождения и увеличивая потребление клетчатки до более чем 20 г / день с 6 г растворимой клетчатки / день. Следует поощрять упражнения, так как они могут повысить уровень ЛПВП. Общий прогноз для этих людей находится в наихудшем сценарии, если неконтролируемые и нелеченные люди могут умереть до 20 лет, но если кто-то ищет разумную диету с правильным медицинским вмешательством, человек может видеть увеличение частоты ксантом с каждым десятилетием., а также тендинит ахиллова сухожилия и ускоренный атеросклероз.
Высокие уровни ЛПОНП обусловлены перепроизводством субстратов, включая триглицериды, ацетил-КоА, и увеличением синтеза B-100. Они также могут быть вызваны сниженным клиренсом ЛПНП. Распространенность среди населения составляет 10%.
Эта форма возникает из-за высоких хиломикронов и IDL (липопротеинов промежуточной плотности). Также известная как широкая бета-болезнь или дисбеталипопротеинемия, наиболее частой причиной этой формы является наличие генотипа ApoE E2 / E2. Это связано с богатыми холестерином ЛПОНП (β-ЛПОНП). Его распространенность оценивается примерно в 1 из 10 000.
Это связано с гиперхолестеринемией (обычно 8–12 ммоль / л), гипертриглицеридемией (обычно 5–20 ммоль / л), нормальной концентрацией ApoB и двумя типами кожных признаков (ладонными ксантомами или оранжевым изменением цвета складок кожи и тубероэруптивными ксантомами. на локтях и коленях). Он характеризуется ранним началом сердечно-сосудистых заболеваний и заболеваний периферических сосудов. Остаточная гиперлипидемия возникает в результате аномальной функции рецептора ApoE, который обычно требуется для выведения остатков хиломикронов и IDL из кровотока. Дефект рецептора приводит к тому, что уровни остатков хиломикронов и IDL в кровотоке становятся выше нормы. Дефект рецептора представляет собой аутосомно-рецессивную мутацию или полиморфизм.
Семейная гипертриглицеридемия - аутосомно-доминантное заболевание, встречающееся примерно у 1% населения.
Эта форма связана с высоким уровнем триглицеридов. Остальные липопротеины в норме или немного повышены.
Лечение включает контроль диеты, прием фибратов и ниацина. Статины не лучше фибратов при снижении уровня триглицеридов.
Гиперлипопротеинемия типа V, также известная как семейная смешанная гиперлипопротеинемия или смешанная гиперлипидемия, очень похожа на тип I, но с высоким уровнем ЛПОНП в дополнение к хиломикронам.
Это также связано с непереносимостью глюкозы и гиперурикемией.
В медицине комбинированная гиперлипидемия (или -семия) (также известная как «гиперлипопротеинемия множественного типа») является часто встречающейся формой гиперхолестеринемии (повышенный уровень холестерина), характеризующейся повышенными концентрациями ЛПНП и триглицеридов, часто сопровождающимися снижением ЛПВП. При электрофорезе липопротеинов (в настоящее время этот тест проводится редко) он проявляется как гиперлипопротеинемия типа IIB. Это наиболее распространенное наследственное нарушение липидов, встречающееся примерно у одного из 200 человек. Фактически, почти каждый пятый человек, у которого развивается ишемическая болезнь сердца до 60 лет, страдает этим заболеванием. Повышенные уровни триглицеридов (gt; 5 ммоль / л) обычно связаны с увеличением липопротеинов очень низкой плотности (ЛПОНП), класса липопротеинов, склонных к атеросклерозу.
Оба состояния лечатся фибратными препаратами, которые действуют на рецепторы, активируемые пролифератором пероксисом (PPAR), в частности PPARα, для уменьшения продукции свободных жирных кислот. Статиновые препараты, особенно синтетические статины (аторвастатин и розувастатин), могут снижать уровни ЛПНП за счет увеличения обратного захвата ЛПНП печенью из-за повышенной экспрессии рецепторов ЛПНП.
Эти несекретные формы встречаются крайне редко:
Приобретенные гиперлипидемии (также называемые вторичными дислипопротеинемиями) часто имитируют первичные формы гиперлипидемии и могут иметь аналогичные последствия. Они могут привести к повышенному риску преждевременного атеросклероза или, когда они связаны с выраженной гипертриглицеридемией, могут привести к панкреатиту и другим осложнениям синдрома хиломикронемии. Наиболее частыми причинами приобретенной гиперлипидемии являются:
Другие состояния, приводящие к приобретенной гиперлипидемии, включают:
Лечение основного состояния, когда это возможно, или отмена лекарств, вызывающих нарушение, обычно приводит к улучшению гиперлипидемии.
Другой приобретенной причиной гиперлипидемии, хотя и не всегда включаемой в эту категорию, является постпрандиальная гиперлипидемия, нормальное увеличение после приема пищи.
Гиперлипидемия предрасполагает человека к атеросклерозу. Атеросклероз - это скопление липидов, холестерина, кальция, фиброзных бляшек в стенках артерий. Это скопление сужает кровеносный сосуд и снижает приток крови и кислорода к мышцам сердца. Со временем жировые отложения могут накапливаться, затвердевать и сужать артерии до тех пор, пока органы и ткани не будут получать достаточно крови для правильного функционирования. Если поражены артерии, кровоснабжающие сердце, у человека может быть стенокардия (боль в груди). Полная закупорка артерии вызывает инфаркт миокардиальных клеток, также известный как сердечный приступ. Накопление жира в артериях также может привести к инсульту, если сгусток крови блокирует приток крови к мозгу.
Взрослые от 20 лет и старше должны проверять уровень холестерина каждые четыре-шесть лет. Сывороточный уровень холестерина липопротеинов низкой плотности (ЛПНП), холестерина липопротеинов высокой плотности (ЛПВП) и триглицеридов обычно проверяется в учреждениях первичной медико-санитарной помощи с использованием липидной панели. Количественные уровни липопротеинов и триглицеридов способствуют стратификации риска сердечно-сосудистых заболеваний с помощью моделей / калькуляторов, таких как оценка риска Фрамингема, оценка риска атеросклеротического сердечно-сосудистого заболевания ACC / AHA и / или шкала риска Рейнольдса. Эти модели / калькуляторы могут также учитывать семейный анамнез (сердечные заболевания и / или высокий уровень холестерина в крови), возраст, пол, индекс массы тела, историю болезни (диабет, высокий уровень холестерина, сердечные заболевания), уровни CRP высокой чувствительности, оценка кальция в коронарной артерии и лодыжечно-плечевой индекс. Стратификация сердечно-сосудистой системы дополнительно определяет, какое медицинское вмешательство может потребоваться для снижения риска сердечно-сосудистых заболеваний в будущем.
Комбинированное количество ЛПНП и ЛПВП. Общий холестерин выше 240 мг / дл является ненормальным, но медицинское вмешательство определяется снижением уровней ЛПНП и ЛПВП.
ЛПНП, широко известный как «плохой холестерин», связан с повышенным риском сердечно-сосудистых заболеваний. Холестерин ЛПНП переносит частицы холестерина по всему телу и может накапливаться в стенках артерий, делая их твердыми и узкими. Холестерин ЛПНП вырабатывается организмом естественным путем, но диета с высоким содержанием насыщенных жиров, трансжиров и холестерина может повысить уровень ЛПНП. Повышенные уровни ЛПНП связаны с диабетом, гипертонией, гипертриглицеридемией и атеросклерозом. В панели липидов натощак уровень ЛПНП выше 160 мг / дл является ненормальным.
ЛПВП, также известный как «хороший холестерин», связан со снижением риска сердечно-сосудистых заболеваний. Холестерин ЛПВП переносит холестерин из других частей тела обратно в печень, а затем выводит холестерин из организма. На него могут влиять приобретенные или генетические факторы, включая употребление табака, ожирение, малоподвижность, гипертриглицеридемию, диабет, высокоуглеводную диету, побочные эффекты лекарств ( бета-блокаторы, андрогенные стероиды, кортикостероиды, прогестагены, тиазидные диуретики, производные ретиноевой кислоты, пероральные эстрогены. и др.) и генетические аномалии (мутации ApoA-I, LCAT, ABC1). Низкий уровень определяется как менее 40 мг / дл.
Уровень триглицеридов является независимым фактором риска сердечно-сосудистых заболеваний и / или метаболического синдрома. Прием пищи перед тестированием может вызвать повышение уровня до 20%. Нормальный уровень определяется как менее 150 мг / дл. Пограничный максимум определяется от 150 до 199 мг / дл. Высокий уровень составляет от 200 до 499 мг / дл. Уровень выше 500 мг / дл считается очень высоким, связан с панкреатитом и требует лечения.
У организаций здравоохранения нет единого мнения о возрасте для начала скрининга на гиперлипидемию. CDC рекомендует проверять холестерин один раз в возрасте от 9 до 11 лет, еще раз между 17 и 21 годами и каждые 4-6 лет во взрослом возрасте. Врачи могут порекомендовать более частые осмотры людям с семейным анамнезом ранних сердечных приступов, сердечных заболеваний или если у ребенка есть ожирение или диабет. USPSTF рекомендует пройти обследование мужчинам старше 35 и женщинам старше 45 лет. NCE-ATP III рекомендует пройти обследование всем взрослым старше 20 лет, поскольку это может привести к потенциальному изменению образа жизни, что может снизить риски других заболеваний. Тем не менее, скрининг должен проводиться для пациентов с известной ИБС или состояниями, эквивалентными риску (например, острым коронарным синдромом, сердечными приступами в анамнезе, стабильной или нестабильной стенокардией, транзиторными ишемическими атаками, заболеванием периферических артерий атеросклеротического происхождения, коронарной или другой артериальной реваскуляризацией).
Взрослые от 20 лет и старше должны проверять уровень холестерина каждые четыре-шесть лет, и большинство рекомендаций по скринингу рекомендует проводить тестирование каждые 5 лет. USPSTF рекомендует повышенную частоту для людей с повышенным риском ИБС, что может быть определено с помощью шкалы риска сердечно-сосудистых заболеваний.
Лечение гиперлипидемии включает поддержание нормальной массы тела, повышение физической активности и снижение потребления рафинированных углеводов и простых сахаров. Лекарства, отпускаемые по рецепту, могут использоваться для лечения некоторых людей со значительными факторами риска, такими как сердечно-сосудистые заболевания, холестерин ЛПНП выше 190 мг / дл или диабет. Обычная медикаментозная терапия - статины.
Конкурентные ингибиторы HMG-CoA редуктазы, такие как ловастатин, аторвастатин, флувастатин, правастатин, симвастатин, розувастатин и питавастатин, подавляют синтез мевалоната, молекулы-предшественника холестерина. Этот класс лекарств особенно эффективен для снижения повышенного холестерина ЛПНП. Основные побочные эффекты включают повышение уровня трансаминаз и миопатию.
Производные фибриновой кислоты, такие как гемфиброзил и фенофибрат, действуют за счет увеличения липолиза в жировой ткани за счет активации рецептора-α, активируемого пролифератором пероксисом. У некоторых людей они снижают уровень ЛПОНП - липопротеинов очень низкой плотности - и ЛПНП. Основные побочные эффекты включают сыпь, расстройство желудочно-кишечного тракта, миопатию или повышение уровня трансаминаз.
Ниацин, или витамин B 3, имеет механизм действия, который плохо изучен, однако было показано, что он снижает холестерин ЛПНП и триглицериды, а также увеличивает холестерин ЛПВП. Наиболее частым побочным эффектом является гиперемия, вызванная расширением сосудов кожи. Этот эффект опосредуется простагландинами и может быть уменьшен одновременным приемом аспирина.
Желчные кислоты, связывающие смолы, такие как колестипол, холестирамин, и колесевелам, функции путем связывания желчных кислот, увеличивая их экскрецию. Они полезны для снижения холестерина ЛПНП. Наиболее частые побочные эффекты включают вздутие живота и диарею.
Ингибиторы кишечной абсорбции стеролов, такие как эзетимиб, действуют, уменьшая абсорбцию холестерина в желудочно-кишечном тракте, воздействуя на NPC1L1, транспортный белок в стенке желудочно-кишечного тракта. Это приводит к снижению холестерина ЛПНП.
Отказ от курения, снижение потребления насыщенных жиров и алкоголя, потеря лишнего веса и диета с низким содержанием соли, в которой особое внимание уделяется фруктам, овощам и цельнозерновым продуктам, могут помочь снизить уровень холестерина в крови.
| Классификация | D |
|---|---|
| Внешние ресурсы |