| Метаболический синдром | |
|---|---|
| Другие имена | Дисметаболический синдром X |
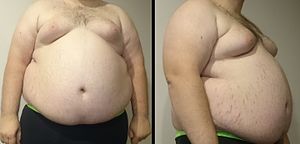 | |
| Мужчина с выраженным центральным ожирением - признаком метаболического синдрома. Его вес 182 кг (400 фунтов), рост 185 см (6 футов 1 дюйм) и индекс массы тела (ИМТ) 53 (нормальный показатель от 18,5 до 25). | |
| Специальность | Эндокринология |
| Симптомы | Ожирение |
| Дифференциальная диагностика | Инсулинорезистентность, преддиабет, гиперурикемия, ожирение, неалкогольная жировая болезнь печени, синдром поликистозных яичников, эректильная дисфункция, черный акантоз |
| Часть серии о |
| Масса тела человека |
|---|
| Общие понятия |
| Медицинские концепции |
| Измерения |
| Связанные условия |
| Заболеваемость, связанная с ожирением |
| Лечение ожирения |
| Социальные аспекты |
|
Метаболический синдром представляет собой совокупность по крайней мере трех из следующих пяти заболеваний: абдоминальное ожирение, высокое кровяное давление, высокий уровень сахара в крови, высокий уровень триглицеридов в сыворотке и низкий уровень липопротеинов высокой плотности (ЛПВП) в сыворотке крови.
Метаболический синдром связан с риском развития сердечно-сосудистых заболеваний и диабета 2 типа. В США около 25% взрослого населения страдают метаболическим синдромом, и этот показатель увеличивается с возрастом, особенно среди расовых и этнических меньшинств.
Инсулинорезистентность, метаболический синдром и преддиабет тесно связаны друг с другом и имеют частично совпадающие аспекты. Синдром, как полагает, вызвано основным расстройством использования и хранения энергии. Причина синдрома - область продолжающихся медицинских исследований.
Ключевым признаком метаболического синдрома является центральное ожирение, также известное как висцеральное, мужское или яблочное ожирение. Для него характерно скопление жировой ткани преимущественно вокруг талии и туловища. Другие признаки метаболического синдрома включают высокое кровяное давление, снижение холестерина ЛПВП в сыворотке крови натощак, повышенный уровень триглицеридов в сыворотке крови натощак, нарушение глюкозы натощак, инсулинорезистентность или преддиабет. Сопутствующие состояния включают гиперурикемию ; ожирение печени (особенно при сопутствующем ожирении ), прогрессирующее до неалкогольной жировой болезни печени ; синдром поликистозных яичников у женщин и эректильная дисфункция у мужчин; и черный акантоз.
Изучаются механизмы сложных путей метаболического синдрома. Патофизиологии являются очень сложными и была лишь частично выяснены. Большинство людей, страдающих этим заболеванием, являются пожилыми людьми, страдают ожирением, малоподвижным образом жизни и имеют некоторую инсулинорезистентность. Стресс также может быть сопутствующим фактором. Наиболее важными факторами риска являются диета (особенно употребление сахаросодержащих напитков), генетика, старение, малоподвижный образ жизни или низкая физическая активность, нарушение хронобиологии / сна, расстройства настроения / употребление психотропных препаратов и чрезмерное употребление алкоголя. Патогенная роль, которую играет в синдроме чрезмерное расширение жировой ткани, возникающее при длительном переедании, и связанная с этим липотоксичность, была рассмотрена Vidal-Puig.
Ведутся споры о том, являются ли ожирение или инсулинорезистентность причиной метаболического синдрома или же они являются следствием более далеко идущего метаболического нарушения. Маркеры системного воспаления, включая С-реактивный белок, часто увеличиваются, как и фибриноген, интерлейкин 6, фактор некроза опухоли-альфа (TNF-α) и другие. Некоторые указали на множество причин, включая повышенный уровень мочевой кислоты, вызванный диетической фруктозой.
Исследования показывают, что западные диетические привычки являются фактором развития метаболического синдрома с высоким потреблением пищи, которая биохимически не подходит для людей. Увеличение веса связано с метаболическим синдромом. Основным клиническим компонентом синдрома, а не полным ожирением, является висцеральный и / или эктопический жир (т.е. жир в органах, не предназначенных для хранения жира), тогда как основной метаболической аномалией является инсулинорезистентность. Непрерывное снабжение энергией за счет пищевых углеводов, липидов и белковых топлив, не имеющее себе равных по физической активности / потребности в энергии, создает накопление продуктов окисления митохондрий, процесса, связанного с прогрессирующей дисфункцией митохондрий и резистентностью к инсулину.
Недавние исследования показывают, что длительный хронический стресс может способствовать метаболическому синдрому, нарушая гормональный баланс гипоталамо-гипофизарно-надпочечниковой оси ( оси HPA). Дисфункциональная ось HPA вызывает циркуляцию высоких уровней кортизола, что приводит к повышению уровней глюкозы и инсулина, что, в свою очередь, вызывает инсулино-опосредованные эффекты на жировую ткань, в конечном итоге способствуя висцеральному ожирению, инсулинорезистентности, дислипидемии и гипертонии, с прямым воздействием на кость, вызывая остеопороз с «низкой текучестью». Дисфункция оси HPA может объяснять сообщаемые признаки риска абдоминального ожирения для сердечно-сосудистых заболеваний (ССЗ), диабета 2 типа и инсульта. Психосоциальный стресс также связан с сердечными заболеваниями.
Центральное ожирение - ключевая особенность синдрома, являющаяся одновременно признаком и причиной, поскольку увеличивающееся ожирение, часто отражающееся в высокой окружности талии, может быть как результатом, так и способствовать резистентности к инсулину. Однако, несмотря на важность ожирения, люди с нормальным весом могут также быть инсулинорезистентными и иметь синдром.
Отсутствие физической активности является прогностическим фактором сердечно-сосудистых заболеваний и связанной с ними смертности. Многие компоненты метаболического синдрома связаны с малоподвижным образом жизни, включая увеличение жировой ткани (преимущественно центральной); снижение холестерина ЛПВП; и тенденция к повышению уровня триглицеридов, артериального давления и глюкозы у генетически восприимчивых людей. По сравнению с людьми, которые смотрели телевизор или видео или использовали свой компьютер менее одного часа в день, у тех, кто придерживался этого поведения более четырех часов в день, риск метаболического синдрома увеличивался вдвое.
Метаболический синдром поражает 60% населения США старше 50 лет. Что касается этой демографической группы, процент женщин, страдающих синдромом, выше, чем у мужчин. Возрастная зависимость распространенности синдрома наблюдается в большинстве групп населения во всем мире.
Метаболический синдром в пять раз увеличивает риск сахарного диабета 2 типа. Диабет 2 типа считается осложнением метаболического синдрома. У людей с нарушенной толерантностью к глюкозе или нарушением глюкозы натощак наличие метаболического синдрома удваивает риск развития диабета 2 типа. Вероятно, что предиабет и метаболический синдром обозначают одно и то же заболевание, определяя его по разным наборам биологических маркеров.
Наличие метаболического синдрома связано с более высокой распространенностью ССЗ, чем у людей с диабетом 2 типа или нарушенной толерантностью к глюкозе без синдрома. Было показано, что гипоадипонектинемия увеличивает инсулинорезистентность и считается фактором риска развития метаболического синдрома.
Приблизительная распространенность метаболического синдрома у людей с ишемической болезнью сердца (ИБС) составляет 50%, с распространенностью 37% у людей с преждевременной ишемической болезнью сердца (возраст 45 лет), особенно у женщин. С помощью соответствующей кардиологической реабилитации и изменения образа жизни (например, питания, физической активности, снижения веса и, в некоторых случаях, приема лекарств) распространенность синдрома можно уменьшить.
Липодистрофические расстройства в целом связаны с метаболическим синдромом. Как генетические (например, врожденная липодистрофия Берардинелли-Зейпа, семейная частичная липодистрофия Даннигана ), так и приобретенные (например, липодистрофия, связанная с ВИЧ у людей, получающих высокоактивную антиретровирусную терапию ) формы липодистрофии могут вызывать тяжелую инсулинорезистентность и многие компоненты метаболического синдрома..
Есть исследования, связывающие сопутствующие заболевания с ревматическими заболеваниями. Как псориаз и псориатический артрит было установлено, что связано с метаболическим синдромом.
Метаболический синдром является коморбидным заболеванием почти у 50 процентов людей с хронической обструктивной болезнью легких (ХОБЛ). Он может существовать раньше или быть следствием патологии легких при ХОБЛ.
Обычно наблюдается развитие висцерального жира, после которого адипоциты (жировые клетки) висцерального жира повышают уровни TNF-α в плазме и изменяют уровни других веществ (например, адипонектина, резистина и PAI-1 ).. Было показано, что TNF-α вызывает выработку воспалительных цитокинов, а также, возможно, запускает передачу клеточных сигналов путем взаимодействия с рецептором TNF-α, что может привести к инсулинорезистентности. Эксперимент с крысами, получавшими диету с 33% сахарозы, был предложен в качестве модели развития метаболического синдрома. Сахароза сначала повысила уровень триглицеридов в крови, что привело к появлению висцерального жира и, в конечном итоге, к инсулинорезистентности. Переход от висцерального жира к увеличению TNF-α и к инсулинорезистентности имеет некоторые параллели с развитием метаболического синдрома у человека. Увеличение жировой ткани также увеличивает количество иммунных клеток, которые играют роль в воспалении. Хроническое воспаление увеличивает риск гипертонии, атеросклероза и диабета.
Неоспоримо участие эндоканнабиноидной системы в развитии метаболического синдрома. Избыточное производство эндоканнабиноидов может вызвать дисфункцию системы вознаграждения и вызвать исполнительные дисфункции (например, нарушение дисконтирования отсрочки), в свою очередь, увековечивая нездоровое поведение. Мозг играет решающую роль в развитии метаболического синдрома, модулируя периферический углеводный и липидный обмен.
Метаболический синдром может быть вызван перекармливанием сахарозы или фруктозы, особенно одновременно с диетой с высоким содержанием жиров. Возникающий избыток омега-6 жирных кислот, особенно арахидоновой кислоты (АК), является важным фактором патогенеза метаболического синдрома. Арахидоновая кислота (с ее предшественником - линолевой кислотой ) служит субстратом для производства медиаторов воспаления, известных как эйкозаноиды, тогда как соединение, содержащее арахидоновую кислоту, диацилглицерин (DAG) является предшественником эндоканнабиноидного 2-арахидоноилглицерина (2-AG), в то время как амидгидролаза жирных кислот (FAAH) опосредует метаболизм анандамида в арахидоновую кислоту. Анандамид также может быть получен из N- ацилфосфатидилэтаноламина несколькими путями. Анандамид и 2-AG также могут гидролизоваться в арахидоновую кислоту, потенциально приводя к усилению синтеза эйкозаноидов.
Совместное промежуточное заявление Целевой группы Международной федерации диабета по эпидемиологии и профилактике; Национальный институт сердца, легких и крови; Американская Ассоциация Сердца; Всемирная федерация сердца; Международное общество атеросклероза; и Международная ассоциация по изучению ожирения опубликовали руководство по согласованию определения метаболического синдрома. Это определение признает, что риск, связанный с определенным измерением талии, будет отличаться в разных группах населения. Вопрос о том, лучше ли сейчас установить уровень, при котором риск начинает увеличиваться или на котором он уже существенно повышен, будет зависеть от местных групп, принимающих решения. Однако для международных сравнений и для облегчения этиологии критически важно, чтобы во всем мире использовался общий согласованный набор критериев с согласованными точками отсечения для разных этнических групп и полов. В мире много людей смешанной этнической принадлежности, и в таких случаях придется принимать прагматичные решения. Следовательно, международный критерий избыточного веса может быть более подходящим, чем этнические критерии абдоминального ожирения для антропометрического компонента этого синдрома, который возникает в результате избыточного накопления липидов в жировой ткани, скелетных мышцах и печени.
Предыдущие определения метаболического синдрома Международной федерацией диабета (IDF) и пересмотренной Национальной образовательной программой по холестерину (NCEP) очень похожи, и они идентифицируют людей с данным набором симптомов как имеющих метаболический синдром. Однако есть два отличия: определение IDF гласит, что если индекс массы тела (ИМТ) превышает 30 кг / м 2, можно предположить центральное ожирение и нет необходимости измерять окружность талии. Однако это потенциально исключает любого субъекта без увеличения окружности талии, если ИМТ меньше 30. И наоборот, определение NCEP указывает, что метаболический синдром может быть диагностирован на основе других критериев. Кроме того, IDF использует географические точки разреза для определения окружности талии, в то время как NCEP использует только один набор точек разреза для определения окружности талии независимо от географического положения.
Определение консенсуса во всем мире Международной федерации диабета метаболического синдрома (2006) является: Центральное ожирение (определяется как окружность талии # с этнической принадлежностью конкретных значений) и любые двумя из следующих признаков:
Если уровень ГПНgt; 5,6 ммоль / л или 100 мг / дл, настоятельно рекомендуется пероральный тест на толерантность к глюкозе, но он не является необходимым для определения наличия синдрома. # Если ИМТgt; 30 кг / м 2, можно предположить центральное ожирение и нет необходимости измерять окружность талии.
Всемирная организация здравоохранения (1999) требует наличия какого - либо одного из сахарного диабета, нарушенной толерантности к глюкозе, нарушенный уровень глюкозы натощак или резистентности к инсулину, а также два из следующих действий:
Европейская группа по изучению резистентности к инсулину (1999) требует резистентности к инсулину определяется как верхней 25% от поста значений инсулина среди лиц без диабета и два или более из следующих условий:
Национальная образовательная программа США по холестерину, Панель III (2001) требует, по крайней мере, трех из следующего:
Неизвестно, намеревались ли в 2004 г. Американская ассоциация кардиологов и Национальный институт сердца, легких и крови создать еще один набор руководящих принципов или просто обновить определение Национальной образовательной программы по холестерину.
Высокочувствительный С-реактивный белок был разработан и использован в качестве маркера для прогнозирования ишемических сосудистых заболеваний при метаболическом синдроме, а недавно он был использован в качестве предиктора неалкогольной жировой болезни печени (стеатогепатит) в корреляции с маркерами сыворотки, указывающими на липид и глюкозу. метаболизм. Жировая болезнь печени и стеатогепатит могут рассматриваться как проявления метаболического синдрома, свидетельствующие об аномальном накоплении энергии в виде жира при эктопическом распределении. Репродуктивные расстройства (такие как синдром поликистозных яичников у женщин репродуктивного возраста) и эректильная дисфункция или снижение общего тестостерона (низкий уровень тестостерон-связывающего глобулина) у мужчин могут быть отнесены к метаболическому синдрому.
Были предложены различные стратегии предотвращения развития метаболического синдрома. К ним относятся повышенная физическая активность (например, 30-минутная ходьба каждый день) и здоровая диета с пониженным содержанием калорий. Многие исследования подтверждают ценность здорового образа жизни, как указано выше. Однако одно исследование показало, что эти потенциально полезные меры эффективны только для меньшинства людей, в первую очередь из-за несоблюдения образа жизни и изменений диеты. Международное Ожирение Целевой группа заявляет, что вмешательство на социально - политическом уровне необходимы для снижения развития метаболического синдрома в популяции.
В исследовании Caerphilly Heart Disease Study с участием 2375 мужчин в течение 20 лет было показано, что ежедневное потребление пинты (~ 568 мл) молока или аналогичных молочных продуктов более чем вдвое снижает риск метаболического синдрома. Некоторые последующие исследования подтверждают выводы авторов, в то время как другие оспаривают их. Систематический обзор четырех рандомизированных контролируемых испытаний показал, что в краткосрочной перспективе палеолитическая модель питания улучшила три из пяти измеримых компонентов метаболического синдрома у участников, по крайней мере, с одним из компонентов.
Обычно отдельные расстройства, составляющие метаболический синдром, лечат отдельно. Для лечения артериальной гипертензии можно использовать диуретики и ингибиторы АПФ. Различные лекарства от холестерина могут быть полезны, если уровень холестерина ЛПНП, триглицеридов и / или холестерина ЛПВП является ненормальным.
Диетическое ограничение углеводов снижает уровень глюкозы в крови, способствует потере веса, и уменьшает использование нескольких лекарств, которые могут быть предписаны для метаболического синдрома.
Примерно 20–25 процентов взрослого населения мира имеет кластер факторов риска, которым является метаболический синдром. В 2000 году примерно 32% взрослого населения США страдали метаболическим синдромом. В последние годы эта цифра выросла до 34%.
У детей младшего возраста нет единого мнения о том, как измерять метаболический синдром, поскольку возрастные точки отсечения и контрольные значения, которые указывали бы на «высокий риск», не были точно установлены. Для детей часто используется непрерывная сводная оценка кардиометаболического риска вместо дихотомической меры метаболического синдрома.
| Классификация | D |
|---|---|
| Внешние ресурсы |