 Расходы на здравоохранение на душу населения в долл. США с поправкой на ППС, с США и Канадой по другим странам первого мира.
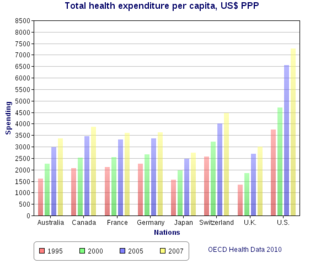
Расходы на здравоохранение на душу населения в долл. США с поправкой на ППС, с США и Канадой по другим странам первого мира. Сравнение систем здравоохранения в Канаде и США часто проводится правительством, общественным здравоохранением и аналитиками государственной политики. Две страны имели схожие системы здравоохранения до того, как Канада изменила свою систему в 1960-х и 1970-х годах. Соединенные Штаты Америки тратят на здравоохранение гораздо больше денег, чем Канада, как в расчете на душу населения, так и в процентах от ВВП. В 2006 году расходы на здравоохранение на душу населения в Канаде составили 3 678 долларов США; в США - 6714 долларов США. В том году США потратили на здравоохранение 15,3% ВВП; Канада потратила 10,0%. В 2006 году 70% расходов на здравоохранение в Канаде финансировалось по сравнению с 46% в США. Общие расходы на здравоохранение на душу населения в США были на 23% выше, чем расходы правительства Канады. А расходы правительства США на здравоохранение составили чуть менее 83% от общих расходов Канады (государственных и частных), хотя население США намного выше.
Исследования пришли к разным выводам такого неравенства в расходах. Обзор всех, проведенных в 2007 году по результатам исследований в Канаде и США в канадском рецензируемом медицинском журнале, показал, что «результаты для здоровья могут быть лучше у пациентов, находящихся на лечении в Канаде, по сравнению с США, но между ними не являются» постоянными ». Некоторые из отмеченных различий заключаются в более высокой продолжительности жизни в Канаде, а также в более низком уровне детской смертности, чем в Штатах.
Одно из часто цитируемых сравнений, рейтинги Всемирной организации здравоохранения 2000 г. «Общей эффективности службы здравоохранения», который использовался «составной показатель достижений на уровне здоровья, распределении здоровья, отзывчивости и справедливости. финансового вклада », Канада заняла 30-е место, а США - 37-е среди 191 страны-члена. В этом исследовании США оценили «отзывчивость» или качество услуг для лиц, получающих лечение, на 1-е место по сравнению с 7-м для Канады. Однако средняя продолжительность жизни канадцев составляет 80,34 года по сравнению с 78,6 годами для жителей США.
Методы исследования ВОЗ подверглись критике со стороны некоторых анализов. Хотя продолжительность жизни и младенческая смертность обычно используются для сравнения здравоохранения в масштабах страны, на самом деле на них многие факторы, включая индивидуальное поведение и состав населения. В отчете Исследовательской службы Конгресса за 2007 год тщательно проанализированы некоторые недавние данные и проанализированы «исследовательские проблемы».
В 2004 году государственное финансирование здравоохранения в Канаде было эквивалентно 1893 долларам на человека. В США государственные расходы на человека составили 2728 долларов.
Канадская система здравоохранения включает как минимум 10 автономных провинциальных систем здравоохранения, которые подчиняются правительству своих провинций, и федеральной системы, охватывающей армию и Первые нации. Это связано с разделением в финансировании и охвате внутри страны.
Канада и США имели различные системы здравоохранения в начале 1960-х годов, но теперь имеют другие механизмы финансирования. Канадская универсальная система здравоохранения с одним плательщиком покрывает около 70% расходов, а Закон о здравоохранении Канады требует, чтобы все застрахованные лица были полностью застрахованы, без доплаты или пользовательских сборов, для всех необходимой по медицинским показаниям больница и медицинская помощь. Около 91% расходов больниц и 99% всех услуг врача финансируются за счет государственного сектора. В Соединенных Штатах их смешанной государственно-частной системой 16% или 45 миллионов жителей США одновременно не застрахованы. США - одна из двух стран ОЭСР, не имеющая той или иной формы всеобщего охвата услугами здравоохранения, второй - Турция. К ноябрю 2008 года Мексика учредила всеобщую программу здравоохранения.
В Соединенных Штатах Америки активное участие в здравоохранении. Основное структурное различие между ними заключается в страховании здоровья. В отношении расходов на здравоохранение, пока соответствующая провинция соблюдает гарантии доступности, изложенные в Законе о здравоохранении Канады, который прямо запрещает окончание выставления счетов. пользователи процедур, покрываемых Medicare. Хотя некоторые называют канадскую систему «социализированной медициной», экономисты в области здравоохранения используют этот термин. В отличие от систем публичной доставки, таких как Великобритания, система публичного публичного сообщения для публичной доставки. Экономист в области здравоохранения из Принстонского университета Уве Э. Рейнхардт говорит, что системы единого плательщика - это не «социализированная медицина», а системы «социального страхования», поскольку поставщики медицинских услуг (например, врачи) в основном находятся в частном секторе. Точно так же канадские больницы контролируются частными советами или региональными правительствами, а не правительством.
В США прямое государственное финансирование здравоохранения ограничено Medicare, Medicaid и Государственной программой медицинского страхования детей (SCHIP), которые охватывают пожилых граждан, очень бедных, инвалидов и детей. Федеральное правительство также управляет Администрацией по делам ветеранов, оказывающей помощь вышедшим на пенсию ветеранам или инвалидам, их семьям и выжившим через медицинские центры и клиники.
Правительство США также управляет Военная система здравоохранения. В 2007 финансовом году MHS имеет общий бюджет в 39,4 миллиарда долларов и обслуживает примерно 9,1 миллиона бенефициаров, включая военнослужащих и членов их семей, а также пенсионеров и их членов семьи. MHS включает 133 000 сотрудников, 86 000 военнослужащих и 47 000 гражданских лиц, работающих в более чем 1000 населенных пунктах по всему миру, включая 70 стационарных учреждений и 1085 медицинских, стоматологических клиник и клиник для ветеранов.
Согласно одному исследованию, около 25% незастрахованных в США имеют право на участие в этих программах, но остаются незарегистрированными; однако распространение страхового покрытия на всех, кто имеет на это право, остается проблемой финансового и политического характера.
Для всех остальных медицинское страхование должно оплачиваться в частном порядке. Около 59% жителей США имеют доступ к медицинскому страхованию через работодателей, хотя эта цифра уменьшается, а также количество платежей, получаемых через работников, сильно различаются. Те, чьи работодатели не предоставляют медицинское страхование, а также работающие не по найму или безработные, должны приобретать его самостоятельно. В 2007 году почти 27 миллионов из 45 миллионов незастрахованных жителей США работали, по крайней мере, неполный рабочий день, и более трети были в семье, которые зарабатывали 50 000 долларов и более в год.
Несмотря на то, что усиление роли частного бизнеса в США, федеральные агентства и агентства принимают все более активное участие, заплатив около 45% из 2,2 триллиона долларов, потраченных страной на медицинское обслуживание в 2004 году. Правительство США тратит на здравоохранение больше, чем на социальное обеспечение и национальную оборону вместе взятые, согласно Институту Брукингса.
Помимо прямых расходов, правительство США также участвует в здравоохранении посредством регулирования и законодательства. Например, Закон 1973 года об организациях по поддержанию здоровья Предусматривает гранты и ссуды для субсидирования организаций по поддержанию здоровья и содержал положения, стимулирующие их популярность. До закона ОПЗ приходили в упадок; к 2002 г. было 500 таких планов, в которых участвовало 76 млн человек.
Канадская система финансировалась на 69–75% , хотя они могут получать свои доходы в основном от государственных счетов поставщиками. Хотя некоторые семейные врачи работают исключительно на платной основе (обычно это семейные врачи), некоторые семейные врачи и большинство специалистов получают оплату за счет сочетания платы за услуги и фиксированные контракты с больницами или организациями управления медицинскими услугами.
Универсальные планы медицинского страхования Канады не покрывают услуги. Некосметическое стоматологическое обслуживание в некоторых провинциях покрывается за детей до 14 лет. Покрытие рецептурных лекарств для амбулаторных больных не требуется. В каждой пожилые люди, получающие гарантированный доход, большие дополнительные страхование; в некоторых провинциях распространяются формы покрытия на лекарства для всех пожилых людей, семей с низким доходом, лиц, получающих социальную помощь, или лиц с определенными заболеваниями. Некоторые провинции покрывают все рецепты на определенную часть дохода семьи. Цены на лекарства также регулируются, поэтому фирменные рецептурные лекарства часто значительно дешевле, чем в США. Оптометрия покрывается в некоторых провинциях и иногда покрывается только для детей до определенного возраста. Посещение специалистов, не являющихся врачами, может потребовать дополнительную оплату. Кроме того, некоторые процедуры покрываются только при определенных обстоятельствах. Например, обрезание не покрывается, и обычно взимается плата, когда основывает платеж; однако, если возникнет инфекция или медицинская необходимость, процедура будет покрыта.
По словам доктора Альберта Шумахера, бывшего президента Канадской медицинской ассоциации, примерно 75 процентов канадских услуг медицинских услуг частным образом.
Передовые практики, будь то врачи общей практики или специалисты, в целом не получают зарплату. Это небольшие хозяйственные магазины. То же самое с лабораториями и радиологическими клиниками... Ситуация, которую мы наблюдаем сейчас, заключается в том, что они получают услуги не финансируемыми компаниями, а люди должны платить за них или их страховые компании. У нас есть своего пассивная приватизация.
В Канаде и в США доступ может быть проблемой. Исследования показывают, что 7% граждан США не имеют надлежащей медицинской страховки или вообще не имеют. В Канаде 5% канадских граждан не смогли найти постоянного врача, а еще 9% никогда его не искали. Каждый гражданин Канады охвачен системой здравоохранения. Данные по США подтверждают медицинские потребности и оставляют их неподготовленными к медицинским услугам. медицинские затраты. Согласно исследованию Consumer Reports, при добавлении к группе незастрахованных (примерно 6% населения США) в общей сложности 9% американцев в возрасте от 18 до 64 лет имеют недостаточный доступ к медицинскому обслуживанию. Канадские данные взяты из Обследования состояния здоровья населения Канады за 2003 г.,
В США федеральное правительство всеобщее здравоохранение всем своим гражданам, но здравоохранение, финансируемое правительство Программы обеспечивает пожилых людей, инвалидов, бедняков и детей. Закон о неотложной медицинской помощи и активного родах или EMTALA также гарантирует публичный доступ к службам экстренной помощи. Закон EMTALA вынуждает поставщиков неотложной медицинской помощи стабилизировать кризисную ситуацию со здоровьем и не может отказывать в лечении из-за отсутствия доказательств страхового покрытия или других доказательств платежеспособности. EMTALA не освобождает лицо, получающее неотложную медицинскую помощь, берет на себя обязанности покрыть расходы на неотложную медицинскую помощь, которая не оплачивается в то время, и больница по-прежнему имеет право преследовать любого должника в отношении предоставленной неотложной помощи. В Канаде лечение в отделении неотложной помощи для законных жителей Канады не обслуживается пациентом во время оказания услуг.
Согласно Бюро переписи населения США, 59,3% граждан США имеют медицинскую страховку, связанную с работой, 27,8% имеют медицинское страхование, предоставляемое; почти 9% приобретают медицинское страхование напрямую (в этих цифрах есть некоторые совпадения), а 15,3% (45,7 миллиона) не были застрахованы в 2007 году. По оценкам, 25 процентов незастрахованных имеют право на участие в государственных программах, но не зарегистрированы. Около трети незастрахованных проживают в семье, зарабатывающих более 50 000 долларов в год. Отчет Бюджетного управления Конгресса за 2003 год показал, что многие люди не имеют медицинской страховки только временно, например, после ухода с одного работодателя и до новой работы. Число хронически незастрахованных (незастрахованных в течение всего года) в 1998 году оценивалось от 21 до 31 миллиона человек. Другое исследование, проведенное Комиссией Кайзера по Medicaid и незастрахованным, показало, что 59 процентов незастрахованных взрослых не застрахованы в течение как минимум двух лет. Одно из индикаторов последствий непоследовательного медицинского страхования американцев, проведенное в настоящее время в США исследование, проведенное в области здравоохранения. Хотя другие источники оспаривают это, возможно, что медицинский долг является основной причиной банкротства в США.
Ряд клиник предоставляет бесплатные или недорогие услуги. неэкстренная помощь бедным незастрахованным пациентом. Национальная ассоциация клиник утверждает, что входящие в ее состав клиники предоставляют услуги на 3 миллиарда долларов в год примерно 3,5 миллиона пациентов в год.
Рецензируемое сравнительное исследование доступа к здравоохранению в двух странах в 2006 году, показало, что у жителей США на треть меньше вероятность иметь врача (80% против 85%), на четверть меньше вероятность неудовлетворенные потребности в области здравоохранения (13% против 11%), и более чем в два раза вероятность отказа от необходимых лекарств (1,7% против 2,6%). Следует отметить, что проблемы с доступом «особенно остроились для незастрахованных США». Те, у кого нет возможностей получить желаемую помощь, чем канадцы и застрахованные американцы.
Сравнение в другом межстрановом исследовании доступ к медицинской помощи на основе статуса иммигранта в Канаде и США. Результаты показали, что в обеих странах иммигранты имели худший доступ к медицинской помощи, чем неиммигранты. В частности, у иммигрантов, проживающих в Канаде, меньше шансов получить своевременный мазок Папаниколау по с коренными канадцами; Кроме того, иммигранты в США имеют меньшую вероятность того, что они имеют постоянного врача и ежегодную консультацию у поставщиков медицинских услуг по сравнению с теми коренными пациентами. В целом, иммигранты в Канаде имели лучший доступ к медицинской помощи, чем иммигранты в США, но большая часть различий объяснялась различиями в социально-экономическом статусе (доход, образование) и страховом покрытии в двух странах. Однако у иммигрантов в США вероятность своевременного прохождения мазка Папаниколау выше, чем у иммигрантов в Канаде.
Институт Катона выразил озабоченность по поводу того, что правительство США ограничило свободу пациентов Medicare тратить свои деньги на здравоохранение, и сравнил эти события с ситуацией в Канаде, где в 2005 году Верховный суд Канады постановил что провинция Квебек не может запретить своим гражданам покупать покрываемые услуги через частное медицинское страхование. Институт призвал Конгресс восстановить право американских пожилых людей тратить свои деньги на медицинское обслуживание.
Закон Канады о здравоохранении распространяется на услуги психиатров., которые являются врачами с дополнительным образованием в области психиатрии, но не покрывают лечение у психолога или психотерапевта, если практикующий врач также не является врачом. Налог на товары и услуги или Гармонизированный налог с продаж (в зависимости от провинции) применяется к услугам психотерапевтов. Некоторые провинциальные или территориальные программы и некоторые частные планы страхования могут покрывать услуги психологов и психотерапевтов, но в Канаде нет федерального мандата на такие услуги. В США Закон о доступном медицинском обслуживании включает профилактику, раннее вмешательство и лечение психических расстройств и / или расстройств, связанных с употреблением психоактивных веществ, как «основное медицинское пособие» (EHB), которое должно покрываться предлагаемыми планами медицинского страхования. через рынок медицинского страхования. В соответствии с Законом о доступном медицинском обслуживании большинство планов медицинского обслуживания также должны покрывать определенные профилактические услуги без доплаты, совместного страхования или франшизы. Кроме того, Закон США о паритете психического здоровья и равноправии наркоманов (MHPAEA) от 2008 года предусматривает «паритет» между пособиями по психическому здоровью и / или расстройствам, связанным с употреблением психоактивных веществ (MH / SUD), и медицинскими / хирургическими пособиями, покрываемыми планом медицинского обслуживания. Согласно этому закону, если план медицинского обслуживания предлагает льготы по психическому здоровью и / или расстройству, вызванному употреблением психоактивных веществ, он должен предлагать льготы наравне с другими медицинскими / хирургическими льготами, которые он покрывает.
Одна жалоба в отношении систем США и Канады касается времени ожидания, будь то специализированная операция, серьезная плановая операция, такая как замена тазобедренного сустава, или специализированное лечение, такое как облучение для рак груди ; Время ожидания в каждой стране зависит от различных факторов. В Соединенных Штатах доступ в первую очередь определяется тем, есть ли у человека доступ к финансированию для оплаты лечения, а также доступностью услуг в этом районе и готовностью поставщика предоставлять услуги по цене, установленной страховщиком. В Канаде время ожидания устанавливается в зависимости от доступности услуг в данном районе и относительной потребности человека, нуждающегося в лечении.
Как сообщает Совет по здравоохранению Канады, a Опрос Содружества наций 2010 года показал, что 39% канадцев ждали 2 часа и более в отделении неотложной помощи по сравнению с 31% в США; 43% ждали обращения к специалисту 4 недели или более по сравнению с 10% в США. В том же опросе говорится, что 37% канадцев говорят, что трудно получить доступ к медицинской помощи в нерабочее время (вечером, в выходные или праздничные дни) без обращения в отделение неотложной помощи. более 34% американцев. Более того, 47%канадцев и 50% американцев, оказавших помощь в обычном месте оказания помощи, если они смогли принять их.
Исследование, проведенное Институтом Фрейзера, 2018, консервативным аналитическим центром государственной политики, показало, что время ожидания в Канаде медицинских процедурло «рекордно высокого уровня». Продолжительность приема (встречи с врачами) в среднем не превышала двух минут. Эти очень быстрые встречи являются результатом того, что врачи пытаются учесть количество пациентов, пользующихся медицинской системой. На этих приемах диагнозы или рецепты давались редко, а пациенты вместо этого почти всегда направлялись к специалистам для лечения их медицинских проблем. Пациенты в Канаде ждали в среднем 19,8 недель, чтобы получить лечение независимо от того, могли обратиться к специалисту или нет. В США среднее время ожидания первого визита составляет 24 дня (примерно в 3 раза быстрее, чем в Канаде); время ожидания для служб неотложной помощи (ER) составляющее в среднем 24 минуты (более чем в 4 раза быстрее, чем в Канаде); время ожидания специалистов составляло в среднем от 3 до 6,4 недель (на 6 раз быстрее, чем в Канаде).
В США пациенты Medicaid, государственных программ для малоим, могут ждать до максимум 12 недель для посещения специалистов (на 12 недель меньше среднего времени ожидания в Канаде). Некоторые пособия Medicaid низкие, некоторые утверждают, что некоторые врачи не хотят принимать медицинские услуги Medicaid в Канаде. Например, в Бентон-Харбор, штат Мичиган, специалисты согласились проводить один или две полдня в клинике Medicaid, что означало, что пациенты Medicaid должны были записываться на прием не в кабинет врача, а в клинику, где встречи нужно было записывать за несколько месяцев вперед. Исследование 2009 года показало, что в США среднее время приема к врачу-специалисту составляет 20,5 дней.
Обзор времени приема к врачу в США в 2009 году среднее время ожидания приема к врачу у хирурга-ортопеда в целом по стране 17 дней. В Далласе, штат Техас, ожидание составило 45 дней (самое долгое ожидание - 365 дней). В целом по США среднее время ожидания обращения к семейному врачу составляло 20 дней. Среднее время ожидания посещения семейного врача в Лос-Анджелесе, Калифорния, составляющее 59 дней, а в Бостоне, Массачусетс, - 63 дня.
Исследования, проведенные Фондом Содружества, показали, что 42% канадцев ждали 2 часа и более в отделении неотложной помощи против 29% в США; 57% случаев обращения к специалисту 4 недели или более по сравнению с 23% в США, но у канадцев было больше шансов получить медицинскую помощь по ночам, в выходные и праздничные дни, чем у их американских соседей без необходимости посещения неотложной помощи (54% по по сравнению с 61%). Статистические данные Института Фрейзера в 2008 году показывают, что среднее время ожидания между моментом, когда терапевт направляет пациента на лечение и получение лечения, составляющее почти вдвое больше месяца в 2008 году, что примерно вдвое больше, чем 15 лет назад.
Опрос администраторов больниц, проведенный в 2003 году в Канаде, США и трех других странах, выявил неудовлетворенность системы США и Канады. Например, 21% администраторов канадских больниц, но менее 1% администраторов Америки заявили, что на проведение биопсии при возможном раке груди у 50-летней женщины потребуется более трех недель; 50% канадских администраторов по сравнению с никем из их американских коллег заявили, что 65-летнему человеку потребуется более шести месяцев, чтобы перенести плановую операцию по замене тазобедренного сустава. Однако администраторы США наиболее негативно отзывались о системе своей страны. Руководители больниц во всех пяти странах выразили обеспокоенность по поводу нехватки персонала, времени и качества отделений неотложной помощи.
В письме в The Wall Street Journal Роберт Белл, президент и главный исполнительный директор University Health Network, Торонто, заявлено, что фильм Майкла Мура Sicko «преувеличил эффективность канадской системы здравоохранения - нет никаких сомнений в том, что слишком много пациентов остается в наших отделениях неотложной помощи в ожидании госпитализации на нехватку больничных коек». Тем не менее, «канадцы тратят около 55%, что тратят американцы, на здравоохранение и более продолжительную продолжительность жизни и более низкий уровень детской смертности. Многие американцы имеют доступ к качественному медицинскому обслуживанию. Все канадцы имеют доступ к аналогичной помощи по значительно более низкой цене ». «Нет сомнений в том, что более низкая стоимость достигнута за« ограничение предложения с неоптимальным доступом к услугам », - сказал Белл. Новый подход направлен на сокращение времени ожидания, о котором сообщается на общедоступных веб-сайтах.
В 2007 году Шона Холмс, Уотердаун, Онтарио, женщина, у которой был синдром Ратке. расщепленная киста удалена в клинике Майо в Аризоне, подала в суд на правительство Онтарио за неспособность возместить свои медицинские расходы на сумму 95000 долларов.. Холмс охарактеризовал ее состояние как чрезвычайное, сказал, что она теряет зрение, и описал свое состояние как опасный для жизни рак мозга. В июле 2009 года Холмс согласился появиться в телевизионных рекламных роликах, транслируемых в Штатах, предупреждает американцев об опасностях принятия системы здравоохранения в канадском стиле. Рекламы, в которых она появлялась, вызвали дебаты по обе стороны границы. После появления ее рекламы критики указали на неточности в ее рассказе, в том числе, что расщелина кисты Ратке, состояние, от которого она лечится, не является формой рака и не опасно для жизни.
Здравоохранение - одна из самых дорогих статей бюджета обеих стран. В правительство Штатах правительства разных уровней тратят на душу населения больше, чем правительство Канады. В 2004 году расходы правительства Канады составили 2120 долларов США (в долларах США) на человека, в то время как расходы правительства США составили 2724 доллара США.
В отчете 1999 года было обнаружено, что после исключения 31,0% расходов на здравоохранение приходилось на администрацию. США, по сравнению с 16,7% в Канаде. Что касается страхового элемента, то в Канаде провинциальная система страхования с единым плательщиком работала с накладными расходами в 1,3%, по сравнению с накладными расходами частного страхования (13,2%), накладными расходами частного страхования в США (11,7%) и накладными расходами по программам Medicare и Medicaid в США. (3,6% и 6,8% соответственно). В заключении отчета указано, что разрыв между расходами США и Канады на администрацию вырос до 752 долларов на душу населения и что в США можно было бы сэкономить большую сумму, если бы США внедрили систему канадского образца.
Однако, Государственные расходы США покрывают менее половины всех расходов на здравоохранение. Частные расходы в США также намного больше, чем в Канаде. В Канаде в среднем 917 долларов ежегодно тратили частные лица или частные страховые компании на медицинское обслуживание, включая стоматологическую помощь, уход за глазами и лекарства. В США эта сумма составляет 3372 доллара. В 2006 году на здравоохранение приходилось 15,3% годового ВВП США. В Канаде 10% ВВП было потрачено на здравоохранение. Это различие возникло относительно недавно. В 1971 году страны были намного ближе: Канада тратила 7,1% ВВП, а США тратила 7,6%.
Некоторые, кто выступает против более активного участия государства в здравоохранении, утверждают, что разница в затратах между двумя странами частично объясняется различиями в их демографии. Нелегальные иммигранты, более распространенные в США, как в Канаде, также используются бремя системы, многие из них не имеют медицинской страховки и полагаются на отделения ложной помощи, которые по закону должны лечить их в соответствии с EMTALA - как источник заботы. В Колорадо, например, примерно 80% иммигрантов без документов не имеют медицинской страховки.
Смешанная система в США стала больше похожа на канадскую. В последние десятилетия управляемая медицинская помощь стала широко распространенной в США, причем около 90% американцев, застрахованных в частном порядке, принадлежат к планам той или иной управляемой медицинской помощи. Регулируемое медицинское обслуживание.
Административные расходы также выше в США, чем в Канаде.
Через все организации в своей государственно-частной системе США тратят больше на душу населения., чем любая другая страна в мире, но это единственная богатая промышленно развитая страна в мире, которая отсутствует какая-либо форма всеобщего здравоохранения. В марте 2010 года Конгресс США принял реформу регулирования американской системы медицинского страхования. Поскольку это законодательство не является фундаментальной реформой здравоохранения, неясно, каковы будут его последствия, поскольку новое положение внедряется поэтапно, последнее положение вступит в силу в 2018 году, пройдет несколько лет до любой эмпирической оценки влияния на сравнение можно определить.
Затраты на здравоохранение в странах растут быстрее, чем инфляция. Правила рассматривают возможность изменения своих систем, ведутся споры о том, следует ли добавлять ресурсы в государственный сектор или частный сектор. Хотя канадцы и американцы используют свои методы улучшения соответствующих системы здравоохранения. В США в основном монопсонистическая система здравоохранения Канады рассматривает особенности идеологического метода как модель, которая следует или избегает.
Некоторые из дополнительных денег, потраченные в США, идут врачам, медсестрам и другим медицинским работникам. Согласно данным о здоровье, собранным OECD, средний доход врачей в США в 1996 г. был почти вдвое выше, чем у врачей в Канаде. В 2012 году брутто средняя заработная плата врачей в Канаде составляла канадских долларов 328000 канадских долларов. Из общей суммы врачи оплачивают налоги, аренду, зарплату персоналу и оборудование. В канаде менее половины врачей являются специалистами, тогда как более 70% врачей являются специалистами в США.
В Канаде меньше врачей на душу населения, чем в США. В США в 2005 г. на 1000 человек приходилось 2,4 врача; в Канаде - 2,2. Некоторые врачи уезжают из Канады, чтобы преследовать карьерные цели или повысить заработную плату в США, хотя значительное количество врачей из таких стран, как Китай, Индия, Пакистан и Южная Африка иммигрируют, чтобы практиковать в Канаде. Многие канадские врачи и новые выпускники медицинских вузов также едут в США для прохождения последипломного образования в медицинских ординатурах. Это гораздо более крупный рынок, новые и передовые деликатесы более широко доступны в США, чем в Канаде. Однако статистические данные, опубликованные в 2005 г. Канадским институтом медицинской информации (CIHI), показывают, что впервые с 1969 г. (период, за который имеются данные) в Канаду вернулось больше врачей, чем выехало за границу.
И в Канаде, и в США ограниченные программы по отпуску рецептурных лекарств. В США введение Medicare Part D расширило частичное покрытие фармацевтических препаратов на бенефициаров Medicare. В канаде все лекарства, выписываемые в больницах, подпадают под действие программы Medicare, другие лекарства - нет. Во всех провинциях есть программы, помогающие бедным и пожилым людям получить доступ к лекарствам, но, несмотря на призывы создать такую программу, национальной программы не существует. Около двух третей канадцев частное покрытие рецептурных препаратов, в основном через своих работодателей. В обеих странах значительная часть населения не полностью охвачена этим программами. Исследование 2005 г. показало, что 20% более больных взрослых в Канаде и 40% более больных взрослых людей не получали рецептурные препараты из-за высокой стоимости.
Кроме того, исследование Международного фонда Содружества в 2010 г. по вопросам политики здравоохранения показывает, что 4% канадцев указали, что они не посещали врача из-за стоимости по сравнению с 22% американцев. Кроме того, 21% американцев заявили, что они не получали лекарства по рецепту или пропускали прием из-за стоимости. Для сравнения: у канадцев - 10%.
Одно из самых важных различий между двумя странами - гораздо более высокая стоимость лекарств в Соединенных Штатах. В США на лекарства ежегодно тратится 728 долларов на душу населения, а в Канаде - 509 долларов. В то же время потребление выше в Канаде: около 12 рецептов на человека ежегодно выписываются в Канаде и 10,6 рецептов в Соединенных Штатах. Основное отличие состоит в том, что цены на запатентованные лекарства в Канаде в среднем составляют от 35% до На 45% ниже, чем в США, хотя цены на генерики выше. Разница в ценах на лекарства между странами мира, что американцы покупали лекарства на сумму более 1 миллиарда долларов США в год в канадских аптеках.
Существует несколько причин такого различия. Канадская система использует преимущества централизованных закупок со стороны провинциальных правительств, которые имеют больший вес и закупают оптом, сниженные цены. Напротив, в США лекарства четкие законы, запрещающие Medicare или Medicaid вести переговоры о ценах на. Кроме того, переговоры о ценах канадскими страховщиками здоровья основаны на клинической эффективности лекарств, что позволяет рассматривать относительные цены на терапевтические лекарства в контексте. Канадский совет по системным лекарствам имеет право справедливой и разумной цены на запатентованные, сравнивая ее с аналогичными лекарствами, уже присутствующими на рынке, или среднюю цену в семи европейских странах. Цены также снижаются за счет более ограниченной патентной защиты в Канаде. В США патент на лекарство может быть продлен на пять лет, чтобы компенсировать потерю времени на кнопку. Таким образом, некоторые непатентованные лекарства появятся на полках Канады раньше.
Фармацевтическая промышленность играет роль в американских странах, хотя они являются нетто-импортерами лекарств. Обе страны тратят примерно одинаковую сумму своего ВВП на фармацевтические исследования, около 0,1% ежегодно
Соединенные Штаты тратят на технологии больше, чем Канада. В исследовании медицинской визуализации в Канаде в 2004 году было обнаружено, что в Канаде было 4,6 МРТ сканеров на миллион населения, а в США - 19,5 на миллион. 10,3 компьютерных томографов на миллион в Канаде также уступают США, у которых 29,5 на миллион. В исследовании не предпринималась попытка оценить разницу в количестве МРТ- и КТ-сканеров медицинских результатов или были получены избыточных источников, но отметила, что МРТ-сканеры используются более интенсивно в Канаде, чем в США или Великобритании.. Некоторые методы включают увеличение времени ожидания. В 1984 году в Саскачеване предполагалось, что время ожидания МРТ составило до 22 месяцев. Однако, согласно более свежей официальной статистике (2007 г.), все пациенты, нуждающиеся в неотложной помощи, получают МРТ в течение 24 часов, пациенты, отнесенные к категории неотложных, получают их менее чем за 3 недели, а максимальное время ожидания по выбору составляет 19 недель в Реджайне и 26 недель в Саскатуне, провинция. два мегаполиса.
Согласно докладу Совета здравоохранения Канады за 2010 год «Решения: семейные врачи как хранители рецептурных лекарств и диагностических решений визуализации в Канаде», федеральное правительство Канады инвестировало 3 миллиарда долларов в течение 5 лет (2000–2005) диагностической визуализации и согласился инвестировать еще 2 миллиарда долларов в сокращение времени ожидания. Эти вложения приводят к увеличению количества сканеров по всей Канаде, а также количества выполняемых экзаменов. Количество компьютерных томографов увеличилось с 198 до 465, а сканеров МРТ увеличилось с 19 до 266 (более чем десять раз) за период с 1990 по 2009 год. Аналогичным образом, количество КТ-исследований увеличилось на 58%, а МРТ - на 100% в период с 2003 по 2009 год. По сравнению с другими ОЭСР в странах, в том числе в США, в Канаде показатели МРТ и КТ находятся где-то посередине. Тем не менее, Канадская ассоциация радиологов утверждает, что до 30% диагностических изображений неуместны и не содержат полезной информации.
Дополнительные расходы на халатность судебные иски составляют долю расходов на здравоохранение как в США (1,7% в 2002 г.), так и в Канаде (0,27% в 2001 г. или 237 миллионов долларов). В Канаде стоимость урегулирования, судебных издержек и страховки составляет 4 доллара на человека в год, но в США она составляет 16 долларов. Средние долларовые выплаты американским истцам составили 265 103 доллара США канадским истцам было несколько выше, в среднем 309 417. Однако иски о халатности гораздо более распространены в США, и каждый год на человека подается на 350% больше исков. Хотя они составляют небольшую долю от общих расходов в США. Общая стоимость защиты и урегулирования исков о халатности в США в 2004 году составила более 28 миллиардов долларов. Критики говорят, что защитная медицина потребляет до 9% расходов на здравоохранение в США, но исследования CBO показывают, что это намного меньше.
Есть ряд дополнительных расходов, которые выше в США. Административные расходы значительно выше в США; правительственные правительственные предписания по ведению документации и разнообразие административных уровней, участвующих в различных транзакциях, приводящих к увеличению административных усилий. Одно недавнее исследование, сравнивающее административные расходы в двух странах, эти расходы в США примерно вдвое больше, чем в Канаде. Еще одна дополнительная - это маркетинг, как страховые компании, так и поставщиками медицинских услуг. Эти выше общие расходы в США.
В рейтинге Всемирной организации здравоохранения по эффективности системы здравоохранения среди 191 члена опубликованных в 2000 году Канада заняла 30-е место, а США - 37-е, в то время как общее состояние здоровья канадцев было 35-м, а американцев - 72-го. Однако методы оценки эффективности системы здравоохранения переводят расходы на здоровье, вызвали широкую дискуссию и критику.
Исследователи предостережения от вывода о здоровье на основании некоторых статистических данных о здоровье. Джун О'Нил и Дэйв О'Нил получают, что «... ожидаемая продолжительность жизни и младенческая смертность - плохие показатели эффективности системы здравоохранения, поскольку на них влияют факторы, не связанные с качеством и доступностью медицинских услуг.
В 2007 году Гордон Х. Гайатт и др. провела метаанализ или систематический обзор всех исследований, в которых сравнивали результаты для здоровья при аналогичных состояниях в Канаде и США, в Open Medicine, канадском медицинском журнале с открытым доступом. Они пришли к выводу: «Доступные исследования показывают, что результаты для здоровья могут быть лучше у пациентов, находящихся на лечении в Канаде, по сравнению с США, но между ними не являются постоянными». Из 10 исследований с наивысшей статистической достоверностью, 5 отдали предпочтение Канаде, 2 - США и 3 были эквивалентными или смешанными. из 28 более слабых исследований 9 отдавали предпочтение Канаде, 3 - США В целом, результаты по смертности в Канаде с преимуществом в 5%, но были слабыми ыми и разными. Единственная закономерность заключалась в том, что канадские пациенты лучше переносили почечной недостаточности.
Что касается здоровья населения, ожидаемая продолжительность жизни в 2006 году была примерно на два с половиной года больше в Канаде, где жили канадцы. в среднем 79,9 лет, а американцы 77,5 лет. Уровни младенческой и детской смертности также выше в США. Некоторые тесты показывают, что американская система уступает системе Канады, а также другим промышленно развитым странам с универсальным охватом. Например, в рейтинге Всемирной здравоохранения по эффективности системы здравоохранения 191 страна-член, опубликованная в 2000 году, Канада заняла 30-е место среди США - 37-е, общее состояние здоровья Канады - 35-е, аское - 72- е. ВОЗ не просто рассматривала результаты здравоохранения, но также уделяла большое внимание неравенству в отношении здоровья между богатыми и бедными, финансированием медицинских расходов и степени, в стране достигла потенциальные результаты здравоохранения, которые, по их мнению, были возможны для этой страны. В сравнении 21 более конкретным показателем качества, проведенным в рамках данной рабочей группы по показателям качества Фонда Содружества, результаты разделились. Один из случаев оказался равным, а по 3 другим данным из той или иной страны были недоступны. Канада показала лучшие результаты по 11 индикм; такие как выживаемость при колоректальном раке, лейкоз у детей и трансплантаты почек и печени. США показали лучшие результаты по 6 показателям, включая выживаемость при раке груди и шейки матки и предотвращение таких болезней, как коклюш и корь. 21 индикатор был взят из начального списка из 1000. Авторы заявляют, что «это случайный список, а не исчерпывающий список».
Другие результаты в также могут быть связаны с выбором образа жизни. ОЭСР обнаружила, что у людей более высокий уровень курения и употребления алкоголя, чем у канадцев, а также значительно более высокий уровень ожирения. Совместное американо-канадское исследование показало, что среди канадцев уровень курения несколько выше. Другое исследование показало, что американцы чаще страдают не только ожирением, но и другими факторами риска для здоровья и хронических состояний, включая недостаточную физическую активность, диабет, гипертонию, артрит и хроническую обструктивную болезнь легких.
Хотя канадец в систематическом обзоре говорится, что системы в системе Канады и США не сами по себе могут использовать системы здравоохранения; в исследовании не учитывалось, что более 44000 американцев умирают каждый год из-за отсутствия единой системы плательщиков. Для здравоохранения в Соединенных Штатах, и он не учитывает миллионы людей, живущих без надлежащей медицинской помощи из-за отсутствия страховки.
Соединенные Штаты и Канада имеют разный расовый состав, разные уровни ожирения и разный алкоголизм. Это может привести к младенческой продолжительности жизни в США будет меньше, а смертность будет выше даже при равном медицинском обслуживании. Население США составляет 12,2% афроамериканцев и 16,3% латиноамериканцев (перепись 2010 г.), тогда как в Канаде 2,5% афро-канадцев и 0,97% испаноязычных канадцев (перепись 2006 г.). Афроамериканцы имеют более высокий уровень смертности, чем любая другая расовая или этническая группа, по восьми из десяти основных причин смерти. Уровень заболеваемости раком среди афроамериканцев на 10% выше, чем среди американцев европейского происхождения. У американских латиноамериканцев более высокий уровень смертности от диабета, болезней печени и инфекционных заболеваний, чем у нелатиноамериканцев. Взрослые афроамериканцы и латиноамериканцы имеют примерно вдвое больший риск развития диабета, чем американцы европейского происхождения. Уровень детской качества среди афроамериканцев в два раза выше, чем среди белых. К сожалению, прямое сравнение показателей младенческой смертности между странами затруднено, страны имеют разные определения того, что квалифицируется как младенческая смерть.
Еще одна проблема при сравнении двух систем - это исходное состояние здоровья, которое система лечит. Уровень ожирения в Канаде составляет 14,3%, что примерно вдвое меньше, чем в Штатах - 30,6%. В среднем ожирение сокращает продолжительность жизни на 6–7 лет.
Исследование 2004 г. показало, что в Канаде уровень смертности от острого инфаркта миокарда (сердечный приступ) несколько выше из-за более консервативных подходов. Канадский подход к реваскуляризации (открытию) коронарных артерий.
В уровнях исследованиях предпринимались сравнить заболеваемость и смертность от рака в Канаде и США разными результатами. Врачи, изучающие эпидемиологию, предупреждают, что диагноз рака является субъективным, и сообщаемая частота рака будет расти, если скрининг будет более агрессивным, даже если реальная заболеваемость раком останется прежней. Статистические данные из разных источников могут быть несовместимы, если они были собраны разными способами. Правильная интерпретация статистики является важным вопросом на протяжении многих лет. Доктор Барри Крамер из Национальных институтов здравоохранения указывает на тот факт, что заболеваемость раком резко выросла за последние несколько десятилетий, поскольку скрининг стал более распространенным. Он показывает это ростом числа случаев доброкачественного рака ранних стадиях, которые несут небольшой риск метастазирования. Более того, хотя пациенты, которые лечились от этих доброкачественных рака, подвергались небольшому риску, у них часто возникают проблемы с поиском медицинской страховки постфактум.
Время для увеличения с возрастом постановки диагноза, поскольку лечение рака улучшается, поэтому Статистику выживаемости можно сравнить только для когорт в один и тот же год постановки диагноза. Например, когда врачи в Британской Колумбии приняли новые методы лечения, пациенты с метастатическими раком груди увеличились с 438 дней для тех, кто был диагностирован в 1991–1992 годах, до 667 дней для тех, кто был диагностирован в 1999–2001 годах.
оценка Министерство здравоохранения Канады показала, что уровни рака от почти идентичны в этих двух странах. Другое международное сравнение, проведенное Национальным институтом рака Канады, показало, что уровень заболеваемости большинством, но не всеми видами рака был выше в США, чем в Канаде в течение исследуемого периода (1993–1997). Уровень заболеваемости определенными типами таких, как колоректальный рак и рак желудка, был на самом деле выше в Канаде, чем в США. В 2004 году исследователи опубликовали исследование, в котором сравнивались показатели здоровья в русскоязычных странах. Их анализ показывает, что в Канаде более высокие показатели выживаемости при колоректальном раке, так и при детской лейкемии, в то время как в США, более высокие показатели выживаемости при неходжкинской лимфоме, а также при раке груди и шейки матки.
Исследование, основанное на данных из 1978–1986 годов были обнаружены очень похожие показатели выживаемости как в Штатах, так и в Канаде. Однако исследование, основанное на данных с 1993 по 1997 год, выявило более низкие показатели выживаемости рака среди канадцев, чем среди американцев.
Несколько сравнительных исследований показали, что показатели выживаемости от рака оцениваются в большей степени среди разных групп населения в США. в Канаде. Маккиллоп и его коллеги сравнили показатели выживаемости от рака в Онтарио и США. Они представляют, что выживаемость при раке более сильно коррелировала социально-экономическим классом в США, чем в Онтарио. Более того, они были американскими статистически значимым. Они подозревали, что разница, связанная с раком простаты, была использована более широким использованием бессимптомных случаев в США. Их данные показывают, что пренебрежение данных по раку простаты снижает преимущество Америки в четырех самых высоких квинтилях и дает Канаде статистически значимое преимущество в самых низких. квинтиль. Точно так же они считают, что различия в скрининговой маммографии могут частично использовать преимущество Америки в борьбе с раком груди. Исключение данных о раке груди и простаты приводит к очень схожим показателям выживаемости в других странах.
Hsing et al. Сообщается, что коэффициенты смертности от рака простаты среди белых в США были ниже, чем среди всех национальностей, включенных в их исследование, включая канадцев. Американские афроамериканцы в исследовании более низкие показатели, чем любая другая группа, за исключением канадцев и белых американцев. Вторя опасным докторам Крамера и профессора Маккиллопа, Хсинг позже написал, что сообщаемая частота рака простаты зависит от результатов скрининга. Среди белых опухолей рака простаты не отражают рак реального простаты, сказал Хсинг. Аналогичным образом, уровень смертности от рака простаты в США увеличился в 1980-х годах и достиг пика в начале 1990-х. Это, по крайней мере, частично связано с «предвзятостью атрибуции» в факторах о смерти, где врачи с большей вероятностью приписывают смерть раку простаты, чем другие заболевания, которые затронули пациента из-за большей осведомленности о раке простаты или по другим причинам.
Социально-экономические и демографические характеристики, такие как уровень образования и дохода, значение по данным аналитиков здравоохранения, количество сравнений в изоляции системы здравоохранения на результаты ограничено. Эксперты говорят, что показатели заболеваемости и смертности от рака нельзя объединять для расчета выживаемости от рака. Тем не менее, исследователи использовали отношение смертности к показателям заболеваемости как один из показателей эффективности здравоохранения. Данные для обоих исследований были собраны из регистров, которые являются членами Североамериканской ассоциации, центральных регистров рака, организации, занимающейся разработкой и продвижением единых стандартов данных для регистрации рака Америки.
США и Канада в основном различаются по своим демографическим характеристикам и данным различиям в результатах здоровья между двумя странами. Хотя в разных странах большинство из числа представителей меньшинств. Кроме того, относительный размер различных этнических и расовых групп сильно различается в каждой стране. Латиноамериканцы и народы африканского составляют большую часть населения США. Неиспаноязычные аборигены Северной Америки составляют гораздо большую часть населения Канады. В Канаде также пропорционально больше населения Южной Азии и Восточной Азии. Кроме того, доля иммигрантов в каждой группе населения выше в Канаде.
Исследование, сравнивающее уровни смертности среди аборигенов в Канаде, США и Новой Зеландии, показало, что у аборигенов во всех трех странах были более высокие показатели смертности и более короткая продолжительность жизни. чем белое большинство. Это исследование также показало, что у аборигенов в Канаде была как более короткая продолжительность жизни, так и более высокий уровень младенческой смертности, чем у аборигенов в Соединенных Штатах и Новой Зеландии. Различия в показателях здоровья между аборигенами и белыми в Канаде также были больше, чем в Соединенных Штатах.
Хотя было опубликовано мало исследований, касающихся здоровья чернокожих канадцев, различия в состоянии здоровья между белые и афроамериканцы в США стали объектом пристального внимания. Афроамериканцы в США имеют значительно более высокие показатели заболеваемости и смертности от рака. Доктора Сингх и Ю обнаружили, что неонатальная и послеродовая смертность среди американских афроамериканцев более чем в два раза выше, чем у белых неиспаноязычных. Эта разница сохранялась даже после учета дохода домохозяйства и была наибольшей в квинтиле с самым высоким доходом. Канадское исследование также обнаружило различия в неонатальной смертности между разными расовыми и этническими группами. Хотя в этом исследовании у канадцев африканского происхождения уровень смертности был выше, чем у белых, этот показатель был несколько меньше, чем вдвое, чем у белых.
Расово неоднородное латиноамериканское население в США также было предметом нескольких исследований. Хотя вероятность того, что представители этой группы живут в бедности, значительно выше, чем у неиспаноязычных белых, уровень заболеваемости у них часто сравним или выше, чем у неиспаноязычного белого большинства. Латиноамериканцы имеют более низкую заболеваемость и смертность от рака, более низкую младенческую смертность и более низкий уровень дефектов нервной трубки. Сингх и Ю обнаружили, что младенческая смертность среди испаноязычных подгрупп варьируется в зависимости от расового состава этой группы. У преимущественно белого кубинского населения уровень неонатальной смертности (ЯМР) был почти идентичен таковому у неиспаноязычных белых, а уровень послеродовой смертности (ПМС) был несколько ниже. В основном метисы, мексиканские, центральные и южноамериканские латиноамериканцы имели несколько более низкие ЯМР и ПМР. пуэрториканцы, у которых белое и африканское происхождение, имели более высокие показатели ЯМР и ПМР.
 На этом графике показаны валовые расходы на здравоохранение в США с 1960 по 2008 год.
На этом графике показаны валовые расходы на здравоохранение в США с 1960 по 2008 год. В 2002 году автомобильные компании заявили, что универсальная система в Канаде сэкономила затраты на рабочую силу. В 2004 г. расходы на здравоохранение General Motors составляли 5,8 миллиарда долларов, а теперь они выросли до 7 миллиардов долларов. В UAW также утверждалось, что вызванное этим повышение страховых взносов за медицинское обслуживание снижает переговорные возможности рабочих.
В Канаде растет спрос на здравоохранение из-за старения население, должны быть покрыты либо увеличением налогов, либо сокращением других государственных программ. В Соединенных Штатах, при нынешней системе, большая часть бремени будет ложиться на частный сектор и отдельные лица.
С 1998 года последовательные многомиллиардные профициты бюджета Канады позволили значительно увеличить объем нового финансирования для система здравоохранения с заявленной целью сократить время ожидания лечения. Однако этому может помешать возврат к дефицитным расходам в федеральном бюджете Канады на 2009 год.
Одна историческая проблема американской системы была известна как блокировка рабочих мест, когда люди становятся привязанными к свою работу из-за страха потерять медицинскую страховку. Это снижает гибкость рынка труда. Федеральное законодательство, принятое с середины 1980-х годов, в частности COBRA и HIPAA, было направлено на сокращение ограничений на работу. Тем не менее, поставщикам группового медицинского страхования во многих штатах разрешено использовать рейтинг опыта, и в Соединенных Штатах для потенциальных работодателей по-прежнему законно проверять состояние здоровья кандидата на работу и прошлые заявления о его здоровье в рамках решения о приеме на работу. Например, человек, у которого недавно был диагностирован рак, может столкнуться с блокировкой работы не из-за страха потерять медицинскую страховку, а из-за того, что потенциальные работодатели не хотят добавлять стоимость лечения этого заболевания к своим собственным. пул медицинского страхования, опасаясь повышения ставок страхования в будущем. Таким образом, наличие заболевания может заставить кого-то остаться на своей нынешней работе.
Более творческие решения в обеих страны пришли с субнационального уровня.
В Канаде правая и ныне несуществующая Партия реформ и ее преемница, Консервативная партия Канады, рассматривали возможность повышения роли частного сектора в канадской системе. Общественная реакция заставила отказаться от этих планов, и последовавшее за ними консервативное правительство подтвердило свою приверженность универсальной общественной медицине.
В Канаде именно Альберта при консервативном правительстве больше всего экспериментировала с увеличением роли частного сектора в здравоохранении. Принятые меры включали создание частных клиник, позволяющих выставлять пациентам счета за часть стоимости процедуры, а также «специализированных» клиник, предлагающих индивидуальный уход за фиксированной предварительной годовой оплатой.
В США президент Билл Клинтон предпринял серьезную реструктуризацию здравоохранения, но эта попытка провалилась под политическим давлением, несмотря на огромную общественную поддержку. На выборах в США 2000 года центральным вопросом стали лекарства, отпускаемые по рецепту, хотя принципиально система не изменилась. На выборах в США 2004 г. здравоохранение оказалось важным вопросом для некоторых избирателей, хотя и не основным.
В 2006 году Массачусетс принял план , который значительно сократил количество незастрахованных, сделав штат с самым низким процентом незастрахованных жителей в союзе. Он требует, чтобы каждый покупал страховку, и субсидирует расходы на страхование для людей с низкими доходами по скользящей шкале. Некоторые заявляли, что государственная программа недоступна, что, по словам самого государства, является «часто повторяемым мифом». В 2009 году в рамках незначительной поправки план действительно исключил стоматологические услуги, хосписы и услуги квалифицированного медперсонала для определенных категорий неграждан, охватывающих 30 000 человек (жертвы торговли людьми и домашнего насилия, просители убежища и беженцы), которые платят налоги.
В июле 2009 года Коннектикут утвердил план под названием SustiNet с целью обеспечить охват услугами здравоохранения 98% жителей к 2014 году.
Президент США Дональд Трамп объявил о своем намерении отменить Закон о доступном медицинском обслуживании, но до сих пор не сделал этого.
Закон о здравоохранении Канады 1984 г. «не запрещает напрямую частные поставки или частное страхование услуг государственного страхования», но предоставляет финансовые препятствия для этого. «Несмотря на то, что в некоторых провинциях существуют законы, запрещающие или ограничивающие частную медицинскую помощь, они могут быть изменены», - говорится в сообщении, опубликованном в Медицинском журнале Новой Англии. Правительства пытаются контролировать расходы на здравоохранение, будучи единственными покупателями, и, таким образом, они не позволяют частным пациентам повышать цены. Те, у кого неэкстренные заболевания, такие как рак, не могут платить из своего кармана за срочные операции и должны ждать своей очереди в списках ожидания. Согласно Верховный суд Канады в постановлении 2005 года по делу Chaoulli v. Quebec, задержки в списке ожидания «увеличивают риск смерти пациента или риск того, что его или ее травмы станут непоправимыми. " Постановление постановило, что провинциальный запрет Квебека на частное медицинское страхование былнезаконным, поскольку он противоречил собственному законодательному акту Квебека, Хартии прав и свобод человека 1975 года.
В Соединенных Штатах Конгресс принял законы для продвижения ориентированного на потребителя здравоохранения с помощью сберегательных счетов (HSA), которые были созданы на основании закона Medicare, подписанного Президент Джордж У. Буш 8 декабря 2003 г. HSA предназначены для предоставления налоговых льгот для физических лиц, которые могут сэкономить на будущих квалифицированных медицинских услугах и медицинских расходах пенсионеров. Деньги, размещенные на таких счетах, не облагаются налогом. Чтобы иметь право на участие в HSA, люди должны иметь план медицинского страхования с высокой франшизой (HDHP). Более высокая франшиза пе реносит часть финансовой ответственности за медицинское обслуживание с страховых компаний на потребителя. Этот сдвиг в сторону рыночной системы с большей индивидуальной ответственностью увеличил различия между системами США и Канады.
Некоторые экономисты, изучавшие предложения по всеобщему здравоохранению, опасаются, что движение за здравоохранение, ориентированное на потребителя, уменьшит эффекты социального перераспределения страхования, объединяющего вместе людей с высоким и низким уровнем риска. Это беспокойство было одним из движущих факторов, лежащих в основе положения Закона о защите пациентов и доступном медицинском обслуживании, неофициально известного как Obamacare, который ограничивал типы покупок, которые можно было совершать за счет средств HSA. Например, с 1 января 2011 г. эти средства больше не могут быть использованы для покупки безрецептурных лекарств без рецепта врача.