| Синдром жировой эмболии | |
|---|---|
| Другие названия | Жировая эмболия |
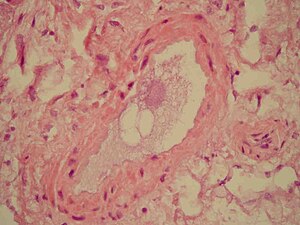 | |
| Микроскопический разрез легких, показывающий кровеносный сосуд с материалом фибриноид и пустое пространство, указывающее на присутствие липидов, растворенных в процессе окрашивания. Пятно гематоксилином и эозином | |
| Специальность | Ортопедия |
| Симптомы | Петехиальная сыпь, снижение сознания, одышка |
| Осложнения | Изменения личности, судороги |
| Обычное начало | В течение 24 часов |
| Причины | перелом кости, панкреатит, трансплантация костного мозга, липосакция |
| Метод диагностики | На основании симптомов |
| Дифференциальный диагноз | Тромбоэмболия легочной артерии, пневмония |
| Профилактика | Ранняя стабилизация длинных костей переломы |
| Лечение | Поддерживающая терапия |
| Прогноз | 10% риск смерти |
| Частота | Редко |
Синдром жировой эмболии возникает, когда жир попадает в кровоток (жировая эмболия ) и вызывает симптомы. Симптомы обычно появляются в течение дня. Это может включать петехиальную сыпь, снижение уровня сознания и одышку. Другие симптомы могут включать лихорадку и снижение диуреза. Риск смерти составляет около 10%.
Жировая эмболия чаще всего возникает в результате переломов костей, например бедренной кости или таза. Другие возможные причины включают панкреатит, ортопедическую операцию, трансплантацию костного мозга и липосакцию. В основе механизма лежит широко распространенное воспаление. Диагноз ставится на основании симптомов.
Лечение - это в основном поддерживающая терапия. Это может включать кислородную терапию, внутривенное введение жидкости, альбумин и механическую вентиляцию легких. Хотя после перелома костей в крови обычно появляется небольшое количество жира, синдром жировой эмболии встречается редко. Впервые заболевание было диагностировано в 1862 году Ценкером.
Симптомы синдрома жировой эмболии (FES) могут начинаться с 12 от часов до 3 дней после установления диагноза основного клинического заболевания. Три наиболее характерных признака: респираторный дистресс, неврологические особенности и кожные петехии. Респираторный дистресс (присутствует в 75% случаев) может варьироваться от легкого дистресса, требующего дополнительного кислорода, до тяжелого дистресса, требующего искусственной вентиляции легких. Что касается неврологических особенностей, пациенты с ФЭС могут стать вялыми, беспокойными, с падением шкалы комы Глазго (GCS) из-за отека мозга, а не из-за церебральной ишемии. Следовательно, неврологические признаки не переносятся на одну сторону тела. При тяжелой форме церебрального отека человек может перестать реагировать. Петехийная сыпь обычно возникает у 50% пациентов. Такое кожное проявление носит временный характер и может исчезнуть в течение суток. Синдром жировой эмболии можно разделить на три типа:
Ортопедические травмы, особенно переломы длинных костей, являются наиболее частой причиной синдрома жировой эмболии (FES). Частота жировой эмболии при переломах длинных костей колеблется от 1% до 30%. Смертность от синдрома жировой эмболии составляет примерно 10–20%. Однако жировые шарики были обнаружены у 67% людей с ортопедической травмой и могут достигать 95%, если кровь отбирается рядом с местом перелома. Поскольку ранняя оперативная фиксация переломов длинных костей стала обычной практикой, частота FES снизилась до 0,9–11%.
 Остеомиелит
Остеомиелит Другими редкими причинами синдрома жировой эмболии являются:
Попав в кровоток, частицы жира могут оседать в различных частях тела, чаще всего в легких (до 75%). случаев). Однако он также может попадать в мозг, кожу, глаза, почки, печень и сердечно-сосудистую систему, вызывая повреждение капилляров и впоследствии орга- n повреждения в этих областях. Существуют две теории, описывающие образование жирового эмбола:
 Сепаратор гематокрита
Сепаратор гематокрита Жировая эмболия - это наличие жировых частиц в микроциркуляции тела. Между тем, синдром жировой эмболии - это клиническое проявление, возникающее в результате попадания частиц жира в микроциркуляцию тела. Предложены три основных диагностических критерия синдрома жировой эмболии, однако ни один из них не подтвержден и не принят повсеместно. Однако критерии Гурда и Вильсона для жировой эмболии становятся более широко используемыми по сравнению с двумя другими диагностическими критериями.
Основные критерии
Незначительные критерии
Минимум два положительных m Основной критерий плюс один второстепенный критерий или четыре положительных второстепенных критерия указывают на синдром жировой эмболии. Синдром жировой эмболии - это клинический диагноз. Не существует лабораторных тестов, достаточно чувствительных или специфичных для диагностики ФЭС. Такие лабораторные тесты используются только для подтверждения клинического диагноза. Рентген грудной клетки может показать диффузные интерстициальные инфильтраты, в то время как компьютерная томография грудной клетки покажет диффузный застой сосудов и отек легких. Бронхоальвеолярный лаваж был предложен для поиска жировых капель в альвеолярных макрофагах, однако он требует много времени и не специфичен для синдрома жировой эмболии. Поиск жировых шариков в мокроте и моче также недостаточно специфичен для диагностики FES.
Для тех, кто лечится консервативно с иммобилизацией переломов длинных костей, частота FES составляет 22%. Ранняя оперативная фиксация переломов длинных костей может снизить частоту FES, особенно при использовании устройств внутренней фиксации . У пациентов, перенесших срочную фиксацию переломов длинных костей, частота острого респираторного дистресс-синдрома (ARDS) составляет 7% по сравнению с пациентами, которым выполняется фиксация через 24 часа (39% с ARDS). Однако перемещение концов переломов длинных трубчатых костей во время оперативной фиксации может вызвать кратковременное увеличение жировых эмболов в кровообращении. Цитокины постоянно повышаются, если переломы длинных костей лечить консервативно с использованием иммобилизации. Уровни цитокинов вернутся к норме после оперативной фиксации. Хотя ream гвоздь увеличивает давление в костномозговой полости длинных костей, это не увеличивает скорость FES. Другие методы, такие как просверливание отверстий в коре головного мозга, промывание костного мозга перед фиксацией и использование жгутов для предотвращения эмболизации, не снижают частоту FES.
Кортикостероидная терапия, такая как метилпреднизолон (от 6 до 90 мг / кг) был предложен для лечения ФЭС, однако это противоречиво. Кортикостероид можно использовать для ограничения уровня свободных жирных кислот, стабилизации мембран и подавления агрегации лейкоцитов. Мета-анализ, проведенный в 2009 году, показал, что профилактические кортикостероиды могут снизить риск ФЭС на 77%. Однако нет разницы в смертности, инфекции и аваскулярном некрозе по сравнению с контрольной группой. Тем не менее, рандомизированное исследование, проведенное в 2004 году, не показало различий в частоте встречаемости FES при сравнении лечения с контрольной группой. Введение кортикостероидов в течение 2–3 дней не связано с повышением частоты инфицирования. Однако данных, подтверждающих использование метипреднизолона после установления FES, недостаточно.
Гепарин использовался для профилактики венозного тромбоза у послеоперационных пациентов; однако его регулярное использование у пациентов с FES противопоказано из-за увеличения риска кровотечения у тех, кто страдает политравмой. Для уменьшения количества эмболов, попадающих в сосудистую систему легких, было предложено установить фильтры нижней полой вены, однако этот метод подробно не изучался.
 Сыворотка альбумин
Сыворотка альбумин После развития СЭД человека следует поместить в отделение интенсивной терапии (ОИТ), предпочтительно с мониторингом центрального венозного давления (ЦВД). Мониторинг ЦВД может помочь в проведении объемной реанимации. Поддерживающая терапия - единственный проверенный метод лечения. Дополнительный кислород может быть назначен, если у человека легкий респираторный дистресс. Однако, если у человека тяжелая респираторная недостаточность, может быть показана либо непрерывная вентиляция с положительным давлением (CPAP), либо механическая вентиляция с использованием положительного давления в конце выдоха (PEEP). Замена жидкости необходима для предотвращения удара. Объемная реанимация с использованием человеческого альбумина рекомендуется, поскольку он может восстановить объем крови в системе кровообращения, а также связывается со свободными жирными кислотами, чтобы уменьшить травмы легких. В тяжелых случаях следует использовать добутамин для поддержки правожелудочковой недостаточности. Частое отображение шкалы комы (GCS) необходимо для оценки неврологического прогрессирования у человека с FES. Размещение монитора внутричерепного давления может быть полезным при лечении церебрального отека.
В 1861 году Ценкер впервые сообщил о результатах вскрытия капель жира, обнаруженных в легких железных дорог. рабочий, погибший в результате тяжелой травмы грудной клетки и брюшной полости. В 1873 году Бергманн клинически диагностировал жировую эмболию у пациента с переломом бедренной кости. В 1970 году Гурд определил характеристики этого явления. Позднее Гурд изменил критерии жировой эмболии вместе с Вильсоном, таким образом, в 1974 году, разработав критерии Гурда и Вильсона для синдрома жировой эмболии. В 1983 году Шонфельд предложил систему баллов для диагностики синдрома жировой эмболии. В 1987 году Линдеке предложил другую систему баллов, которая диагностирует синдром жировой эмболии только на основе респираторных изменений. Однако ни один из них не получил всеобщего признания в медицинском сообществе.
| Классификация | D |
|---|---|
| Внешние ресурсы |