| Рак полости рта | |
|---|---|
| Другие названия | Рак губы, полости рта и глотки, рак ротовой полости, рак или губы, полость рта и глотка |
 | |
| Рак полости рта на стороне языка, обычное место на дне рта | |
| Специальность | Онкология, ЛОР-хирургия, хирургия полости рта и челюстно-лицевой хирургии |
| Симптомы | Стойкое грубое белое или красное пятно во рту, длящееся более 2 недель, изъязвление, уплотнения / шишки на шее, боль, шатающиеся зубы, затрудненное глотание |
| Факторы риска | Курение, алкоголь, инфекция ВПЧ, пребывание на солнце (нижняя губа) |
| Метод диагностики | Биопсия ткани |
| Дифференциальный диагноз | Не плоскоклеточный рак оральный рак, опухоли слюнных желез, доброкачественные заболевания слизистой оболочки |
| Профилактика | Избегание факторов риска, вакцинация против ВПЧ |
| Лечение | Операция, лучевая терапия, химиотерапия |
| Прогноз | Пятилетний выживаемость ~ 65% (США, 2015 г.) |
| Частота | 355000 новых случаев (2018 г.) |
| Смертность | 177000 (2018) |
Рак полости рта, также известный как рак ротовой полости, составляет рак слизистой оболочки губ, рта или верхней части глотки. Во рту это чаще всего начинается с безболезненного белого пятна, которое утолщается, образует красные пятна, язву и продолжает расти. На губах он обычно выглядит как стойкая язва с коркой, которая не заживает и медленно растет. Другие симптомы могут включать затрудненное или болезненное глотание, новые шишки или шишки на шее, отек во рту или чувство онемения во рту или губах.
Факторы риска включают табак и употребление алкоголя. При употреблении табака и алкоголя риск рака полости рта в 15 раз выше. Другие факторы риска включают заражение ВПЧ, жевание паан и пребывание на солнце на нижней губе. Рак полости рта - это подгруппа рака головы и шеи. Диагноз ставится на основании биопсии соответствующей области с последующим исследованием с помощью компьютерной томографии, МРТ, ПЭТ и обследования для определения если он распространился на отдаленные части тела.
Рак полости рта можно предотвратить, избегая табачных изделий, ограничивая употребление алкоголя, защищая нижнюю губу от солнца, вакцинируя против ВПЧ и избегая паана. Лечение рака полости рта может включать комбинацию хирургического вмешательства (для удаления опухоли и региональных лимфатических узлов ), лучевой терапии, химиотерапии, или таргетная терапия. Типы лечения будут зависеть от размера, локализации и распространения рака, принимая во внимание общее состояние здоровья человека.
В 2018 году рак ротовой полости возник во всем мире примерно у 355 000 человек, в результате чего заболело 177 000 человек. летальные исходы. В период с 1999 по 2015 год в США уровень заболеваемости раком полости рта увеличился на 6% (с 10,9 до 11,6 на 100 000). Смертность от рака полости рта за это время снизилась на 7% (с 2,7 до 2,5 на 100 000). По состоянию на 2015 год общая 5-летняя выживаемость рака полости рта в США составляла 65%. Этот показатель варьируется от 84%, если диагностирован при локализации, по сравнению с 66%, если он распространился на лимфатические узлы на шее, и 39%, если он распространился на отдаленные части тела. Выживаемость также зависит от локализации заболевания во рту.
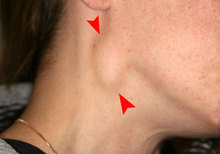 Отек правой шеи в результате распространения рака полости рта.
Отек правой шеи в результате распространения рака полости рта.  Изъязвление на левой нижней губе, вызванное раком.
Изъязвление на левой нижней губе, вызванное раком. Признаки и симптомы ms рака полости рта зависят от местоположения опухоли, но обычно представляют собой тонкие, неровные белые пятна во рту. Они также могут быть смесью красных и белых пятен (смешанные красные и белые пятна с большей вероятностью будут злокачественными при биопсии). Классический предупреждающий знак - стойкое грубое пятно с изъязвлением и приподнятой границей, которая минимально болезненна. На губе язва чаще покрывается коркой и сухой, а в глотке чаще встречается в виде образования. Это также может быть связано с белым пятном, шатающимися зубами, кровоточивостью десен, стойкой болью в ушах, чувством онемения губ и подбородка или отеком.
Когда рак распространяется на горло, также может быть затруднение глотания, болезненное глотание и измененный голос. Как правило, в очагах очень мало боли, пока они не увеличиваются, а затем появляются ощущения жжения. По мере того как поражение распространяется на лимфатические узлы шеи, образуется безболезненное твердое образование. Если он распространяется в других частях тела, могут развиться общие боли, чаще всего из-за метастазов в кости.
Плоскоклеточный рак полости рта - это заболевание, вызванное факторами окружающей среды, самым серьезным из которых является табак. Как и все факторы окружающей среды, скорость развития рака зависит от дозы, частоты и способа применения канцерогена (вещества, вызывающего рак). Помимо курения сигарет, к другим канцерогенам рака полости рта относятся алкоголь, вирусы (особенно HPV 16 и 18), радиация и ультрафиолетовый свет.
Табак является самой серьезной причиной перорального и рак глотки. Это известный мультиорганный канцероген, который имеет синергетическое взаимодействие с алкоголем, вызывая рак ротовой полости и глотки путем прямого повреждения клеточной ДНК. Табак, по оценкам, увеличивает риск рака полости рта на 3,4–6,8 и является причиной примерно 40% всех случаев рака полости рта.
Некоторые исследования в Австралии, Бразилии и Германии указали на употребление алкоголя. -содержащие жидкости для полоскания рта также являются потенциальными причинами. Утверждалось, что постоянное воздействие этих спиртосодержащих полосканий, даже при отсутствии курения и питья, приводит к значительному увеличению развития рака полости рта. Однако исследования, проведенные в 1985, 1995 и 2003 годах, показывают, что полоскания рта, содержащие спирт, не связаны с раком полости рта. В обзоре от марта 2009 года Американская стоматологическая ассоциация заявила, что «имеющиеся данные не подтверждают связь между раком полости рта и спиртосодержащим средством для полоскания рта». Исследование 2008 года предполагает, что ацетальдегид (продукт распада алкоголя) причастен к раку полости рта, но это исследование было специально сосредоточено на лицах, злоупотребляющих алкоголем, и не упоминало о жидкости для полоскания рта.
Инфекция вирусом папилломы человека (ВПЧ), в частности тип 16 (их более 180 типов), является известным фактором риска и независимым причинным фактором для перорального рак. Быстрорастущий сегмент лиц с диагнозом не имеет исторической стереотипной демографии. Исторически сложилось так, что это были люди старше 50 лет, черные перед белыми 2 к 1, мужчины над женщинами 3 к 1 и 75% людей, которые употребляли табачные изделия или сильно употребляли алкоголь. Эта новая и быстрорастущая субпопуляция в возрасте от 30 до 50 лет состоит преимущественно из некурящих, белых, причем мужчин немного больше, чем женщин. Недавнее исследование, основанное на нескольких рецензируемых журнальных статьях, указывает на то, что ВПЧ16 является основным фактором риска в этой новой популяции жертв рака полости рта. ВПЧ16 (наряду с ВПЧ18) - это тот же вирус, который вызывает подавляющее большинство всех рака шейки матки и является наиболее распространенной инфекцией, передающейся половым путем в США. Рак полости рта в этой группе имеет тенденцию к развитию миндалин и миндалин, основания языка и ротоглотки. Последние данные показывают, что люди, у которых болезнь развивается по этой конкретной причине, имеют значительное преимущество в выживании, поскольку болезнь лучше реагирует на лучевую терапию, чем болезнь, вызванная табаком.
 киоск, продающий бетель в фунтах стерлингов
киоск, продающий бетель в фунтах стерлингов жевательная бетель, паан и арека, как известно, являются серьезным фактором риска для развития рака полости рта даже при отсутствии табака. Он увеличивает риск возникновения рака полости рта в 2,1 раза за счет различных генетических и связанных эффектов за счет местного раздражения клеток слизистой оболочки, особенно ореха арека и гашеной извести. В Индии, где такая практика широко распространена, рак ротовой полости составляет до 40% всех случаев рака, по сравнению с 4% в UK.
Люди после гемопоэтических Трансплантация стволовых клеток (ТГСК) имеет более высокий риск развития плоскоклеточного рака полости рта. Рак полости рта после ТГСК может иметь более агрессивное поведение с худшим прогнозом по сравнению с раком полости рта у людей, не получавших ТГСК. Предполагается, что этот эффект обусловлен непрерывным иммунным подавлением и хронической оральной реакцией трансплантат против хозяина.
 Оральная лейкоплакия (белое пятно) на левом языке. Доказанная тяжелая дисплазия при биопсии
Оральная лейкоплакия (белое пятно) на левом языке. Доказанная тяжелая дисплазия при биопсии A Предраковое (или предраковое) поражение определяется как «доброкачественная, морфологически измененная ткань, которая имеет больший, чем обычно, риск злокачественной трансформации». Существует несколько различных типов предраковых поражений во рту. Некоторые виды рака полости рта начинаются с белых пятен (лейкоплакия ), красных пятен (эритроплакия ) или смешанных красных и белых пятен (эритролейкоплакия или «пятнистая лейкоплакия»). Другие распространенные предраковые поражения включают субмукозный фиброз полости рта и актинический хейлит. На индийском субконтиненте очень распространен субмукозный фиброз полости рта из-за жевания ореха бетеля. Это состояние характеризуется ограниченным открыванием рта и чувством жжения при поедании острой пищи. Это прогрессирующее поражение, при котором открывание рта становится все более ограниченным, и впоследствии даже нормальное питание становится затруднительным. Это происходит почти исключительно в Индии и индийских общинах, живущих за границей.
Оральная плоскоклеточная карцинома является конечным продуктом нерегулируемой пролиферации базальных клеток слизистой. Единственная клетка-предшественник трансформируется в клон, состоящий из множества дочерних клеток с накоплением измененных генов, называемых онкогенами. Что отличает злокачественную опухоль по сравнению с доброкачественной, так это ее способность метастазировать. Эта способность не зависит от размера или степени опухоли (часто, казалось бы, медленно растущие раковые образования, такие как аденоидно-кистозная карцинома, могут иметь широкие метастазы). рак характеризуется не только быстрым ростом, но и их способностью секретировать ферменты, ангиогенные факторы, факторы инвазии, факторы роста и многие другие факторы, которые позволяют ему распространяться.
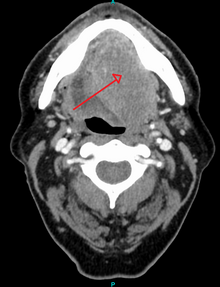 Большая плоскоклеточная карцинома языка, как видно на КТ
Большая плоскоклеточная карцинома языка, как видно на КТ  Гистопатологический вид образца низкодифференцированной плоскоклеточной карциномы. Окраска гематоксилин-эозином. p16 положительный, EBV отрицательный
Гистопатологический вид образца низкодифференцированной плоскоклеточной карциномы. Окраска гематоксилин-эозином. p16 положительный, EBV отрицательный Диагностика рака полости рта завершена для (1) первоначального диагноза, (2) постановки и (3) планирования лечения. Сначала собирают полный анамнез и клиническое обследование, затем клин ткани вырезают из подозрительного поражения для тканевой диагностики. Это может быть сделано с помощью скальпельной биопсии, пункционной биопсии, тонкой или стержневой биопсии. В этой процедуре хирург отрезает всю ткань или ее кусок, чтобы его исследовал под микроскопом патолог. Биопсия кистью не считается точной для диагностики рака ротовой полости.
При первой биопсии патолог поставит диагноз ткани (например, плоскоклеточный карцинома ) и классифицируют клеточную структуру. Они могут добавлять дополнительную информацию, которая может быть использована для определения стадии и планирования лечения, например митотическая скорость, глубина инвазии и ВПЧ статус ткань.
После подтверждения злокачественности ткани будут выполнены другие тесты, чтобы:
Также могут быть выполнены другие, более инвазивные тесты, такие как тонкоигольная аспирация, биопсия из лимфатические узлы и биопсия сторожевого узла. Когда рак распространился на лимфатические узлы, необходимо определить их точное расположение, размер и распространение за пределы капсулы (лимфатических узлов). поскольку каждый может иметь значительное влияние по лечению и прогнозу. Небольшие различия в характере распространения лимфатических узлов могут существенно повлиять на лечение и прогноз. Панендоскопия может быть рекомендована, потому что ткани всего верхнего аэродинамического тракта, как правило, подвержены воздействию одних и тех же канцерогенов, поэтому другие первичные раковые опухоли являются обычным явлением.
Из На основе этих коллективных выводов, принимая во внимание здоровье и желания человека, команда специалистов по лечению рака разрабатывает план лечения. Поскольку большинство видов рака полости рта требует хирургического удаления, второй набор гистопатологических тестов будет проведен на любой удаленной опухоли, чтобы определить прогноз, необходимость в дополнительной операции, химиотерапии, лучевой терапии, иммунотерапии или других вмешательствах.
Рак полости рта - это подгруппа рака головы и шеи, которая включает в себя таковые ротоглотки, гортани, полость носа и придаточные пазухи носа, слюнные железы и щитовидная железа. Меланома полости рта , а часть рака головы и шеи рассматривается отдельно. Другие виды рака могут возникать во рту (например, рак кости, лимфома или метастатический рак из отдаленных мест), но также рассматриваются отдельно от рака полости рта. 265>
Оральная стадия рака - это оценка степени распространения рака от его первоначального источника. Это один из факторов, влияющих как на прогноз, так и на возможное лечение рака полости рта.
При оценке плоскоклеточного рака полости рта и глотки используется классификация TNM (опухоль, узел, метастаз). Это основано на размере первичной опухоли, поражении лимфатических узлов и отдаленных метастазах.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
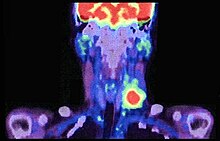 Распространение рака за пределы капсулы лимфатического узла (ENE +).
Распространение рака за пределы капсулы лимфатического узла (ENE +). Оценка TMN позволяет классифицировать человека в прогностическую группу стадий;
| Когда T равно... | И N равно... | И M равно... | Тогда группа ступеней... |
|---|---|---|---|
| Tis | N0 | M0 | 0 |
| T1 | N0 | M0 | I |
| T2 | N0 | M0 | II |
| T3 | N0 | M0 | III |
| T1, T2, T3 | N1 | M0 | III |
| T4a | N0, N1 | M0 | IVA |
| T1, T2, T3, T4a | N2 | M0 | IVA |
| Любой T | N3 | M0 | IVB |
| T4b | Любой N | M0 | IVB |
| Любой T | Любой N | M1 | IVC |
Целевая группа превентивных служб США (USPSTF) в 2013 году заявила, что данных недостаточно для определения баланса пользы и вреда от скрининга на рак полости рта у взрослых без симптомов поставщиками первичной медико-санитарной помощи. Американская академия семейных врачей приходит к аналогичным выводам, в то время как Американское онкологическое общество рекомендует взрослым старше 20 лет, которые проходят периодические медицинские осмотры, обследовать полость рта на предмет рака. Американская стоматологическая ассоциация рекомендует медицинским работникам следить за признаками рака во время плановых осмотров.
Существует множество устройств для скрининга, однако нет никаких доказательств того, что их повседневное использование общая стоматологическая практика полезна. Однако есть веские причины для беспокойства по поводу риска повреждения, которое может причинить это устройство, если оно обычно используется в общей практике. Такой вред включает ложные срабатывания, ненужные хирургические биопсии и финансовое бремя. Микроядерные анализы могут помочь в раннем обнаружении предзлокачественных и злокачественных поражений, тем самым улучшая выживаемость и снижая заболеваемость, связанную с лечением.
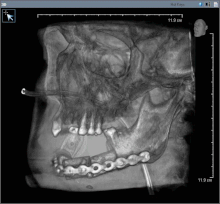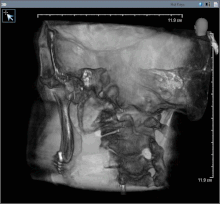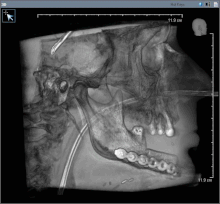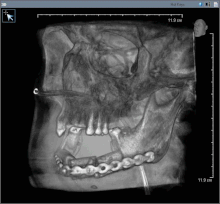 Послеоперационное изображение после удаления рака полости рта с частью нижней челюсти (трубка для кормления в носу)
Послеоперационное изображение после удаления рака полости рта с частью нижней челюсти (трубка для кормления в носу) Рак полости рта (плоскоклеточный карцинома) обычно лечится только хирургическим путем или в сочетании с дополнительной терапией, включая лучевую терапию, с химиотерапией или без нее. При небольших очагах поражения (T1) хирургическое вмешательство или лучевая терапия имеют одинаковую частоту контроля, поэтому решение о том, какое лечение использовать, зависит от функционального результата и частоты осложнений.
В большинстве центров удаление плоскоклеточный рак из полости рта и шеи достигается в основном хирургическим путем. Это также позволяет детально исследовать ткань на предмет гистопатологических характеристик, таких как глубина и распространение на лимфатические узлы, которые могут потребовать лучевой или химиотерапии. При небольших поражениях (T1–2) доступ в полость рта осуществляется через рот. Когда поражение больше, затрагивает кость верхней челюсти или нижней челюсти, или доступ ограничен из-за открытия рта, верхняя или нижняя губа расщепляется, и щека отодвигается, чтобы дать больший доступ ко рту. Когда опухоль затрагивает кость челюсти или когда хирургическое вмешательство или облучение вызывают серьезное ограниченное открывание рта, часть кости также удаляется вместе с опухолью.
 Общая линия рубца после рассечения шейных лимфатических узлов
Общая линия рубца после рассечения шейных лимфатических узлов Распространение рака из полости рта на лимфатические узлы шеи оказывает значительное влияние на выживаемость. Около 60–70% людей с ранней стадией рака полости рта не имеют поражения лимфатических узлов шеи клинически, но 20–30% этих людей (или до 20% всех пораженных) будут иметь клинически неопределяемое распространение рака на лимфатические узлы шеи (так называемое скрытое заболевание).
Управление шеей имеет решающее значение, так как распространение на нее снижает шанс выживания на 50%. Если на этапе диагностики есть доказательства поражения лимфатических узлов шеи, обычно выполняется модифицированное радикальное рассечение шеи. Если шейные лимфатические узлы не имеют клинических признаков поражения, но поражение полости рта имеет высокий риск распространения (например, поражения T2 или выше), тогда шейная диссекция лимфатических узлов выше уровня подъязычной мышцы Может быть завершено. Когда заболевание обнаруживается в узлах после удаления (но не проявляется клинически), частота рецидивов составляет 10–24%. Если добавлено послеоперационное облучение, частота отказов составляет 0–15%. Когда лимфатические узлы клинически обнаружены на этапе диагностики и послеоперационное облучение добавляется, контроль заболевания составляет>80%.
 Лучевая терапия
Лучевая терапия Химиотерапия и лучевая терапия чаще всего используются в качестве дополнения к хирургическому вмешательству для борьбы с раком полости рта, который превышает стадию 1 или распространился на региональные лимфатические узлы или другие части тела. Сама лучевая терапия может использоваться вместо хирургического вмешательства при очень небольших поражениях, но обычно используется в качестве дополнительного средства, когда поражения большие, не могут быть полностью удалены или распространились на лимфатические узлы шеи. Химиотерапия полезна при раке полости рта, когда используется в сочетании с другими методами лечения, такими как лучевая терапия, но она не используется отдельно в качестве монотерапии. Когда излечение маловероятно, его также можно использовать для продления жизни, и его можно рассматривать как паллиативную, но не лечебную помощь.
терапию моноклональными антителами (с такими агентами, как цетуксимаб ). Показано, что он эффективен при лечении плоскоклеточного рака головы и шеи и, вероятно, будет играть все более важную роль в будущем лечении этого состояния при использовании в сочетании с другими установленными методами лечения, хотя он не является заменой химиотерапии головы. и рак шеи. Аналогичным образом, молекулярно-направленная терапия и иммунотерапия могут быть эффективными для лечения рака полости рта и ротоглотки. Добавление моноклональных антител к рецептору эпидермального фактора роста (EGFR mAb) к стандартному лечению может увеличить выживаемость, ограничивая рак только этой областью тела, и может уменьшить повторное появление рака.
После лечение, реабилитация может потребоваться для улучшения движения, жевания, глотания и речи. На этом этапе могут быть задействованы речевые и языковые патологи. Лечение рака ротовой полости обычно проводится многопрофильной командой, в состав которой входят специалисты в области радиации, хирургии, химиотерапии, питания, стоматологии и даже психологии, которые, возможно, занимаются диагностикой, лечением, реабилитацией и уходом. В связи с локализацией рака полости рта, может быть период, когда человеку требуется трахеотомия и зонд для кормления.
Выживаемость при раке полости рта зависит от точного место и стадия рака при постановке диагноза. В целом, данные за 2011 год из базы данных SEER показывают, что выживаемость составляет около 57% через пять лет, когда учитываются все стадии первоначальной диагностики, все полы, все этнические группы, все возрастные группы и все методы лечения. Показатели выживаемости при раке 1 стадии составляют примерно 90%, поэтому упор делается на раннее выявление, чтобы увеличить выживаемость людей. Аналогичные показатели выживаемости зарегистрированы в других странах, таких как Германия.
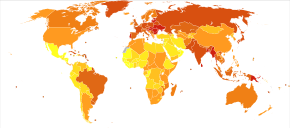 Смертность от рака ротовой полости и ротоглотки на миллион человек в 2012 г.
Смертность от рака ротовой полости и ротоглотки на миллион человек в 2012 г. Во всем мире это впервые произошло примерно у 355 000 человек и привело к 177 000 смертельным исходам. в 2018 году. Из этих 355 000 человек около 246 000 - мужчины и 108 000 - женщины.
В 2013 году от рака полости рта умерло 135 000 человек, по сравнению с 84 000 смертей в 1990 году. Рак полости рта чаще встречается у людей младшего и среднего возраста. страны с доходом.
Европа занимает второе место после Юго-Восточной Азии среди всех континентов по стандартизованному по возрасту уровню (ASR), специфичному для рака полости рта и ротоглотки. По оценкам, в 2012 году в Европе было зарегистрировано 61 400 случаев рака полости рта и губы. В Венгрии зарегистрировано самое высокое количество случаев смерти и заболеваемости от рака полости рта и глотки среди всех европейских стран, а на Кипре - самые низкие показатели
Британское исследование рака выявило 2386 смертей от рака полости рта в 2014 г.; другие исследования показывают, что это особенно относится к категории старшего населения; только 6% людей, страдающих раком полости рта, моложе 45 лет. Великобритания занимает 16-е место среди мужчин и 11-е место среди женщин по заболеваемости раком полости рта в Европе. Кроме того, в Великобритании существует региональная изменчивость: в Шотландии и северной Англии показатели выше, чем в южной Англии. Тот же анализ применяется к пожизненному риску развития рака полости рта, поскольку в Шотландии он составляет 1,84% у мужчин и 0,74% у женщин, что выше, чем в остальной части Великобритании, составляя 1,06% и 0,48% соответственно.
Рак полости рта занимает шестнадцатое место среди самых распространенных онкологических заболеваний в Великобритании (в 2011 году в Великобритании был диагностирован рак полости рта около 6800 человек), и это девятнадцатое место среди самых распространенных причин смерти от рака (около 2100 человек. умер от этой болезни в 2012 г.).
Самая высокая заболеваемость раком полости рта и глотки была зарегистрирована в Дании, где стандартизованный по возрасту показатель на 100000 человек составил 13,0, за которой следует Литва (9,9) и Соединенное Королевство (9,8). Литва сообщила о самой высокой заболеваемости среди мужчин, а Дания - о самой высокой заболеваемости среди женщин. Самые высокие показатели смертности в 2012 году были зарегистрированы в Литве (7,5), Эстонии (6,0) и Латвии (5,4). Высокий уровень заболеваемости раком полости рта и глотки в Дании можно объяснить более высоким потреблением алкоголя, чем жители других скандинавских стран, и низким потреблением фруктов и овощей в целом.
Венгрия (23,3), Словакия (16,4) и Румыния (15,5) сообщили о самых высоких уровнях заболеваемости раком полости рта и глотки. В Венгрии также зарегистрирован самый высокий уровень заболеваемости среди мужчин и женщин, а также самый высокий уровень смертности в Европе. Он занимает третье место в мире по уровню смертности от рака. Курение сигарет, чрезмерное употребление алкоголя, неравенство в уходе за больными раком и гендерные системные факторы риска были определены как основные причины высоких показателей заболеваемости и смертности в Венгрии.
Самые высокие показатели заболеваемости раком полости рта в Западной Европе были во Франции, Германии и Бельгии. ASR (на 100 000) составили 15,0, 14,6 и 14,1 соответственно. При фильтрации по гендерной категории одни и те же страны занимают тройку лидеров среди мужчин, однако в разном порядке: Бельгия (21,9), Германия (23,1) и Франция (23,1). Франция, Бельгия и Нидерланды занимают самые высокие места среди женщин с ASR 7,6, 7,0 и 7,0 соответственно.
Зарегистрирована заболеваемость раком полости рта и ротоглотки, включая Португалию, Хорватию. и Сербия - самые высокие показатели (ASR на 100 000). Это значения 15,4, 12 и 11,7 соответственно.
Согласно прогнозам, в 2011 году у около 37 000 американцев будет диагностирован рак полости рта или глотки. В 66% случаев они обнаруживаются на поздних стадиях третьей и четвертой стадии. Это приведет к гибели более 8000 человек. Из тех, кому поставили новый диагноз, лишь немногим более половины будут живы через пять лет. Аналогичные оценки выживаемости получены из других стран. Например, пятилетняя относительная выживаемость при раке полости рта в Германии составляет около 55%. В США на рак ротовой полости приходится около 8 процентов всех злокачественных новообразований.
Общий риск рака полости рта выше у чернокожих мужчин, чем у белых мужчин, однако конкретные виды рака полости рта, такие как губы, имеют более высокий риск у белых мужчин, чем у черных мужчин. Согласно данным 3 исследований, в целом, частота рака полости рта между гендерными группами (мужчины и женщины), похоже, снижается.
Из всех видов рака рак полости рта приписывается 3% у мужчин, а не 2%. у женщин. Новые случаи рака полости рта в США по состоянию на 2013 год составили почти 66 000, из которых почти 14 000 были связаны с раком языка и почти 12 000 - с ротовой полостью, а остальные - с ротовой полостью и глоткой. В предыдущем году было диагностировано 1,6% случаев рака губ и полости рта, при этом стандартизированный по возрасту коэффициент заболеваемости (ASIR) во всех географических регионах Соединенных Штатов Америки оценивается в 5,2 на 100 000 населения. Это одиннадцатый по распространенности рак среди мужчин в США, а в Канаде и Мексике - двенадцатый и тринадцатый по распространенности рак соответственно. ASIR для рака губы и полости рта у мужчин в Канаде и Мексике составляет 4,2 и 3,1 соответственно.
ASIR во всех географических регионах Южной Америки по состоянию на 2012 год составляет 3,8. на 100 000 населения, где около 6046 случаев смерти произошло из-за рака губы и полости рта, при этом стандартизованный по возрасту коэффициент смертности остается на уровне 1,4.
Однако в Бразилии рак губы и полости рта занимает седьмое место по распространенности. По оценкам, в 2012 году было диагностировано 6930 новых случаев. Это число растет и имеет общий более высокий ASIR - 7,2 на 100 000 населения, при этом произошло около 3000 смертей.
Показатели увеличиваются как среди мужчин, так и среди женщин. По состоянию на 2017 год будет диагностировано почти 50000 новых случаев рака ротоглотки, при этом показатели заболеваемости у мужчин более чем в два раза выше, чем у женщин.
Рак полости рта является одним из самых распространенных. распространенные типы рака в Азии из-за его связи с курением (табак, биди), бетелем и употреблением алкоголя. В региональном масштабе заболеваемость колеблется с самыми высокими показателями в Южной Азии, особенно в Афганистане, Бангладеш, Индии, Пакистане, Филиппинах и Шри-Ланке. В Юго-Восточной Азии и арабских странах, хотя распространенность не так высока, оценочная заболеваемость раком полости рта колеблется от 1,6 до 8,6 на 100 000 и от 1,8 до 2,13 на 100 000 соответственно. По данным GLOBOCAN 2012, стандартизированные по возрасту показатели заболеваемости и смертности от рака были выше у мужчин, чем у женщин. Однако в некоторых регионах, особенно в Юго-Восточной Азии, одинаковые показатели были зарегистрированы для обоих полов. Средний возраст людей с диагнозом «клеточная карцинома саркомы полости рта» составляет примерно 51–55 лет. В 2012 году было зарегистрировано 97 400 случаев смерти от рака полости рта.
Рак полости рта является третьей по распространенности формой рака в Индии: в 2012 году было диагностировано более 77 000 новых случаев ( 2.3: 1 соотношение мужчин и женщин). Исследования оценивают более пяти смертей в час. Одной из причин такой высокой заболеваемости может быть популярность бетеля и орехов ареки, которые считаются факторами риска развития рака полости рта.
Имеются ограниченные данные по распространенность рака полости рта в Африке. Следующие коэффициенты описывают количество новых случаев (для показателей заболеваемости) или смертей (для показателей смертности) на 100 000 человек в год.
Уровень заболеваемости раком полости рта составляет 2,6 для обоих полов. Уровень выше у мужчин - 3,3 и ниже у женщин - 2,0.
Уровень смертности ниже, чем коэффициент заболеваемости 1,6 для обоих полов. Показатель снова выше для мужчин - 2,1 и ниже для женщин - 1,3.
Следующие коэффициенты описывают количество новых случаев или смертей на 100 000 человек в год. Уровень заболеваемости раком ротовой полости составляет 6,3 для обоих полов; этот показатель выше у мужчин - 6,8–8,8 и ниже - у женщин - 3,7–3,9. Уровень смертности значительно ниже, чем уровень заболеваемости 1,0 для обоих полов. Этот показатель выше у мужчин - 1,4 и ниже у женщин - 0,6. В таблице 1 приведены стандартизированные по возрасту показатели заболеваемости и смертности от рака полости рта в зависимости от его локализации во рту. Термин «другой рот» относится к слизистой оболочке щеки, преддверию и другим неуточненным частям рта. Данные показывают, что рак губы имеет самый высокий уровень заболеваемости, а рак десен - самый низкий в целом. Что касается показателей смертности, то рак ротоглотки наиболее часто встречается у мужчин, а рак языка - у женщин. Самый низкий уровень смертности от рака губы, неба и десен в целом.
| Местоположение | Заболеваемость на 100 000 человек в год | Смертность на 100 000 человек в год | ||||
|---|---|---|---|---|---|---|
| Оба пола | Мужчины | Женщины | Оба пола | Мужчины | Женщины | |
| Губа | 5,3 | 8,4 | 2,4 | 0,1 | 0,1 | 0,0 |
| Язык | 2,4 | 3,3 | 1,4 | 0,7 | 1,1 | 0,4 |
| десны | 0,3 | 0,4 | 0,3 | 0,1 | 0,1 | 0,0 |
| дно рта | 0,9 | 1,4 | 0,5 | 0,2 | 0,3 | 0,1 |
| Небо | 0,6 | 0,7 | 0,4 | 0,1 | 0,2 | 0,1 |
| Другой рот | 0,7 | 0,8 | 0,6 | 0,2 | 0,2 | 0,1 |
| Основные слюнные железы | 1,2 | 1,6 | 0,9 | 0,3 | 0,4 | 0,2 |
| Ротоглотка | 1,9 | 3,0 | 0,8 | 0,7 | 1,2 | 0,3 |
 Бигль с раком ротовой полости.
Бигль с раком ротовой полости. Рак ротовой полости - это четвертый по распространенности тип, встречающийся у других животных в ветеринарии.
| Классификация | D |
|---|---|
| Внешние ресурсы |
| Викискладе есть ссылка на СМИ ated to Oral cancer. |