| Лобная эпилепсия | |
|---|---|
| Классификация и внешние ресурсы | |
| Специальность | вневисочная эпилепсия [*], фокальная эпилепсия |
Эпилепсия лобной доли ( ФЛЭ) - это неврологическое заболевание, которое характеризуется кратковременными повторяющимися припадками, возникающими в лобных долях мозга, часто во время сна. Это второй по распространенности тип эпилепсии после височной эпилепсии (ВДВ) и связан с височной формой, поскольку обе формы характеризуются возникновением парциальных (фокальных) припадков. Частичные припадки, возникающие в лобных долях, могут иметь одну из двух различных форм: простые парциальные припадки (которые не влияют на осознание или память) или сложные парциальные припадки (которые влияют на осознание или память до, во время или после припадка). Симптомы и клинические проявления лобной эпилепсии могут различаться в зависимости от того, какая конкретная область лобной доли поражена.
Начало припадка может быть трудно обнаружить, поскольку лобные доли содержат и регулируют множество структур и функций, о которых известно относительно мало. Из-за отсутствия знаний о функциях, связанных с лобными долями, судороги, возникающие в этих областях мозга, могут вызывать необычные симптомы, которые часто можно ошибочно принять за психическое расстройство, неэпилептический припадок или нарушение сна.
В начале приступа у пациента может наблюдаться неправильное положение тела, сенсомоторные тики или другие аномалии моторных навыков. В некоторых случаях во время припадка может возникать неконтролируемый смех или плач. Больные могут осознавать или не осознавать, что они ведут себя ненормально, в зависимости от пациента и типа припадка. Кратковременный период замешательства, известный как постиктальное состояние, иногда может следовать за судорожным припадком в лобных долях. Однако эти постиктальные состояния часто не поддаются обнаружению и обычно длятся не так долго, как периоды замешательства после приступов, возникающих в височных долях.
Существует множество различных причин эпилепсии лобных долей, от генетики до травм головы, которые приводят к поражениям лобных долей. Хотя эпилепсия лобной доли часто диагностируется неправильно, для выявления опухоли или сосудистой мальформации могут быть назначены такие тесты, как длительный мониторинг ЭЭГ и / или МРТ лобных долей. В отличие от большинства эпилептических ЭЭГ, аномалии в ЭЭГ FLE предшествуют физическому началу припадка и помогают локализовать его источник. Лекарства, такие как противоэпилептические препараты, обычно могут контролировать начало припадков, однако, если лекарства неэффективны, пациенту может быть сделана операция по удалению фокальных областей лобной доли.
Признаки и симптомы приступов лобных долей могут включать:
Эпилептические симптомы часто являются продуктом распространения гиперактивации, происходящей в одном центральном очаге, которая перемещается в боковые области мозга, вызывая тем самым множество симптомов. Из-за огромного разнообразия когнитивных и двигательных функций лобных долей существует огромное разнообразие типов симптомов, которые могут возникнуть в результате эпилептических припадков, в зависимости от стороны и топографии очагового происхождения. В целом эти симптомы могут варьироваться от асимметричного и неправильного положения тела до повторяющихся вокальных взрывов и повторяющихся рывков. Симптомы обычно проявляются короткими приступами, которые длятся менее минуты и часто возникают, когда пациент спит. В большинстве случаев перед приступом пациент будет испытывать физическую или эмоциональную ауру покалывания, онемения или напряжения. Страх связан с височной и лобной эпилепсией, но в FLE страх преимущественно выражается на лице человека, тогда как в TLE страх является субъективным и внутренним, не воспринимаемым наблюдателем.
Тоническая поза и клонические движения являются обычными симптомами для большинства областей лобной доли, поэтому тип припадков, связанных с лобной эпилепсией, обычно называют тонико-клоническими припадками. Дистонические двигательные движения характерны как для TLE, так и для FLE, но обычно являются первым симптомом в эпизодах FLE, когда они довольно краткие и не влияют на сознание. Припадки бывают сложными парциальными, простыми парциальными, вторично-генерализованными или сочетанием трех. Эти парциальные припадки часто ошибочно принимают за психогенные припадки.
При поражении различных частей лобной коры возникает широкий спектр более специфических симптомов.
Эпизоды, которые включают сложную гиперактивность проксимальных частей конечностей, которая приводит к увеличению общей двигательной активности, называются гипермоторными припадками. Когда эти припадки связаны со странными движениями и вокализацией, эти припадки часто ошибочно диагностируются как псевдоприпадки или другие эпизодические двигательные расстройства, такие как психогенные двигательные расстройства, семейный пароксизмальный дистонический хореоатетоз, пароксизмальный кинезогенный хореоатетоз или эпизодическая атаксия 1 типа. Гипермоторный припадок у детей часто путают с pavor nocturnus (ночные кошмары). Пароксизмальная ночная дистония или гипногенная пароксизмальная дистония - это другие названия, данные для описания симптомов FLE, но это просто FLE.
Аутосомно-доминантная ночная лобная эпилепсия (ADNFLE) - это наиболее изученная форма лобной эпилепсии, но ее часто ошибочно принимают за апноэ во сне. Оба расстройства характеризуются пробуждением в ночное время, что приводит к дневной сонливости. Некоторые симптомы апноэ во сне совпадают с симптомами ADNFLE, например, внезапное пробуждение, сопровождающееся чувством удушья, а иногда и двигательная активность, что затрудняет диагностику, основанную только на симптомах. Видеонаблюдение, а также ЭЭГ иногда необходимы, чтобы различить эти два расстройства. Сообщалось, что апноэ во сне может быть связано с эпилепсией, что является причиной некоторых ошибочных диагнозов.
 МРТ изображений головного мозга с инвазивной, многоячеистой опухолью в левой лобной доле головного мозга.
МРТ изображений головного мозга с инвазивной, многоячеистой опухолью в левой лобной доле головного мозга. Причины приступов лобных долей варьируются от опухолей до травм головы и генетики. Опухоли составляют около трети всех случаев лобной эпилепсии. Опухоли низкой степени злокачественности, такие как ганглиоглиомы, глиомы низкой степени злокачественности и эпидермоидные опухоли, являются наиболее распространенными, но многие опухоли высокой степени злокачественности, скорее всего, когда-то были связаны с припадками. Другие поражения лобной доли, такие как гамартомы и узловые гетеротопии, также могут вызывать симптомы лобной доли. Известно, что врожденные дефекты, такие как сосудистые мальформации, вызывают судороги, особенно артериовенозные мальформации и кавернозные ангиомы. Травма головы часто вызывает повреждение лобной доли и может вызвать судороги прямо или косвенно через глиоз. Судороги, возникающие непосредственно в результате травмы головы, обычно возникают в течение нескольких месяцев, но иногда могут потребоваться годы, чтобы проявиться. Иногда энцефалит может вызывать судороги лобных долей, но чаще всего это связано с поражением височных долей. Основной генетической причиной лобной эпилепсии является аутосомно-доминантное заболевание, называемое аутосомно-доминантной ночной лобной эпилепсией, которое включает мутации в 2 генах никотиновых рецепторов ацетилхолина. Генетическая мутация на хромосоме 22 также была связана с другой генетической формой заболевания.
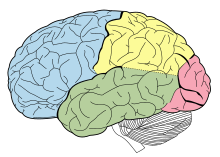 Доли человеческого мозга с лобной долей показаны синим цветом
Доли человеческого мозга с лобной долей показаны синим цветом Из-за разницы в обработке и функции мозга, а также из-за различных ориентиров анатомии поверхности лобные доли традиционно делятся на две основные области, известные как прецентральная кора и префронтальная кора.
Прецентральная кора - это область лобной коры, которая расположена непосредственно перед центральной бороздой и включает как первичную моторную кору, так и дополнительную моторную зону. Входные данные, которые проецируются в обе эти области, возникают из различных участков мозга, которые объединяют сенсорные стимулы, включая первичную моторную кору, таламус и кортикоспинальные проекции. Эти две области вместе с несколькими другими основными функциональными областями контролируют как подготовку двигательного движения, так и выполнение движений. Эти основные функциональные области имеют решающее значение для развития двигательных симптомов, связанных с лобной эпилепсией, локально, когда судороги локализуются в этих определенных областях. Основные функциональные области включают:
Префронтальная кора, самая передняя область мозга, включает несколько ключевых областей, которые особенно важны для высших психических функций, которые контролируют различные аспекты человеческой личности, включая ожидание и планирование, инициативу / суждение, память и контроль принятия решений. Повреждение или поражение этой области мозга может привести к серьезным изменениям личности. Классическим примером является Финеас Гейдж, который продемонстрировал изменение в поведении после того, как одна или обе лобные доли были разрушены большим железным прутом, случайно пробившим его голову (хотя Гейдж, несмотря на общепринятые представления о его случае, не проявлял агрессии и антиобщественного поведения., или потеря контроля над импульсами, иногда сообщаемая у пациентов с аналогичными травмами).
Есть две основные области префронтальной коры, каждая из которых контролирует различные аспекты поведения и личности:
Эпилепсия оказывает существенное влияние на качество жизни людей, страдающих ею. Врачи и исследователи начинают понимать, что влияние на качество жизни пациента так же важно, как и последствия приступов. Анкеты качества жизни и другие инструменты оценки были созданы, чтобы помочь количественно оценить качество жизни отдельных пациентов. Они учитывают такие факторы, как физическое здоровье (включая количество и тяжесть приступов, побочные эффекты лекарств и т. Д.), Психическое здоровье, социальные отношения, образ жизни, ролевую деятельность и удовлетворенность жизнью. Исследование Центра по контролю за заболеваниями показало, что у страдающих припадками более низкий уровень образования, более высокий уровень безработицы, более высокий уровень боли, гиперсомния / бессонница, повышенный психологический стресс и проблемы с социальной изоляцией / связью. Некоторые из факторов, влияющих на качество жизни людей с эпилепсией, включают: способность водить машину и путешествовать, способность встречаться, жениться и иметь детей, способность иметь работу и независимость, способность получать образование и учиться, а также способность иметь хорошее здоровье и умственное функционирование. Необходимы дальнейшие исследования, чтобы найти способы не только контролировать приступы лобных долей, но и решать конкретные проблемы качества жизни, с которыми сталкиваются люди с эпилепсией лобных долей.
Существует несколько различных способов лечения эпилептических припадков лобной доли, однако наиболее распространенной формой лечения является использование противосудорожных препаратов, которые помогают предотвратить возникновение припадков. Однако в некоторых случаях, когда лекарства неэффективны, невролог может решить оперировать пациента, чтобы удалить фокусную область мозга, в которой происходят припадки. Другие методы лечения, которые могут быть назначены для снижения частоты приступов, включают выполнение определенной диеты по расписанию и / или имплантацию стимулятора блуждающего нерва.
Противосудорожные препараты - наиболее эффективные лекарства для уменьшения и предотвращения повторного возникновения припадков. Цель этих лекарств в уменьшении повторения приступов состоит в том, чтобы ограничить количество быстрых и обширных возбуждений нейронов, чтобы фокальная область нейронов не могла стать чрезмерно активированной, тем самым инициируя припадок. Хотя противосудорожные препараты способны уменьшить количество припадков, возникающих в головном мозге, на сегодняшний день не обнаружено лекарств, способных предотвратить развитие эпилепсии после травмы головы. Существует широкий спектр противосудорожных средств, которые имеют как разные механизмы действия, так и разные способности в предотвращении определенных типов припадков. Некоторые из противосудорожных, которые назначают пациентам сегодня включают в себя: окскарбазепин (Trileptal), Карбамазепин (Тегретол), фенитоин (Dilantin Kapseals), Габапентин (Neurontin), Леветирацетам (Keppra), ламотриджин (Lamictal), топирамат (Топамакса), Tiagabine ( Габитрил), Зонисамид (Зонегран) и Прегабалин (Лирика).
Лоразепам, диазепам и клоназепам - это препараты первой линии для лечения тяжелых судорог, относящиеся к классу бензодиазепинов.
Когда и количество, и тяжесть приступов становятся неконтролируемыми, а судороги остаются устойчивыми к различным противосудорожным средствам, пациенту, скорее всего, будет предложено хирургическое лечение эпилепсии, такое как лобэктомия. Эта процедура включает удаление фокальных областей лобных долей, которые были определены как проблемные для пациента. Было обнаружено, что от 30% до 50% пациентов, перенесших фронтальную лобэктомию, навсегда избавятся от приступов, вызывающих потерю сознания или аномальных движений.
Если, с другой стороны, припадки возникают в области, которую невозможно удалить (например, в областях, контролирующих моторные, сенсорные или языковые функции), хирург выполнит процедуру, известную как множественная субпиальная перерезка. Эта процедура включает в себя серию надрезов, окружающих фокальную область, где возникли припадки. Делая надрезы, окружающие фокальную область, хирург может изолировать этот конкретный участок мозга и препятствовать тому, чтобы электрические импульсы могли перемещаться горизонтально в другие области мозга.
Последней хирургической процедурой, которая может помочь предотвратить повторение приступов в лобных долях, является имплантация стимулятора блуждающего нерва. Это устройство представляет собой самоактивирующееся устройство, которое вводится непосредственно под кожу и может управляться непосредственно пациентом. Когда пациент ощущает возникновение ауры, он / она может активировать стимулятор, который, в свою очередь, будет стимулировать левый блуждающий нерв (используется левый блуждающий нерв, потому что правый нерв играет роль в сердечной функции). Хотя мало что известно о точном механизме стимуляции блуждающего нерва, было доказано, что это успешное лечение, которое часто может купировать припадки до того, как они начнутся.
Было обнаружено, что использование режима диеты помогает контролировать приступы у детей с тяжелой, трудноизлечимой с медицинской точки зрения эпилепсией лобной доли. Хотя использование диеты для предотвращения возникновения судорог - потерянное лечение, которое было заменено использованием новых типов противосудорожных средств, оно по-прежнему рекомендуется пациентам по сей день. Жирами диета является высоким содержанием жиров, с низким содержанием углеводов на основе диеты, пациенты, как правило, просят следовать в связи с их противосудорожных препаратов. Эта диета была разработана, чтобы имитировать многие эффекты, которые голодание оказывает на метаболическое функционирование организма. Ограничивая количество углеводов и увеличивая количество экзогенных жиров, доступных для метаболизма, организм создает избыток водорастворимых соединений, известных как кетоновые тела. Хотя механизм действия до сих пор неизвестен, считается, что это чрезмерное количество кетоновых тел становится основным источником энергии для мозга и, в свою очередь, может снизить частоту возникновения судорог.
Эпилепсия - относительно распространенное заболевание, которым страдает 0,5–1% населения, а на лобную эпилепсию приходится около 1–2% всех эпилепсий. Наиболее частым подразделением эпилепсии является симптоматическая парциальная эпилепсия, которая вызывает простые парциальные припадки, и ее можно подразделить на височную и лобную эпилепсию. Хотя точное количество случаев лобной эпилепсии в настоящее время неизвестно, известно, что FLE является менее распространенным типом парциальной эпилепсии, составляя 20-30% оперативных процедур, связанных с трудноизлечимой эпилепсией. Расстройство также не имеет предвзятости по половому или возрастному признаку, затрагивая мужчин и женщин всех возрастов. В недавнем исследовании средний возраст пациентов с лобной эпилепсией составлял 28,5 лет, а средний возраст начала эпилепсии для левой лобной эпилепсии составлял 9,3 года, тогда как для правой лобной эпилепсии - 11,1 года.
Примерно за последнее десятилетие исследователи пытались открыть менее инвазивные, более безопасные и более эффективные технологии, которые позволяют хирургам удалять эпилептогенные очаговые зоны, не нанося какого-либо ущерба соседним кортикальным областям. Одна из таких технологий, которая появилась и имеет большие перспективы, - это использование радиохирургии гамма-ножом для удаления опухоли головного мозга или исправления сосудистой мальформации.
В радиохирургии гамма-ножом пересекающиеся пучки гамма-излучения направляются непосредственно на участок опухоли или участок сосудистой мальформации, который был установлен с помощью нейровизуализации. Хотя каждый луч сам по себе недостаточно силен, чтобы повредить ткань мозга, когда лучи пересекаются, они становятся достаточно сильными, чтобы разрушить конкретную ткань мозга, которая должна быть вырезана. Этот процесс чрезвычайно эффективен и полностью неинвазивен, поэтому он намного безопаснее, чем сама нейрохирургия.
Недавно исследователи и хирурги начали использовать радиохирургию с гамма-ножом для лечения эпилепсии путем удаления опухолей, вызывающих приступы. Ранние показатели успеха в облегчении судорог, похоже, аналогичны показателям височной резекционной хирургии, однако радиохирургия гамма-ножом имеет меньше связанных факторов риска. Текущие исследования по этой теме нацелены на совершенствование техники с целью увеличения показателей успешности, а также на разработку неинвазивных форм физиологического мониторинга для окончательного определения эпилептогенного очага.