| Замена коленного сустава | |
|---|---|
 Замена коленного сустава Замена коленного сустава | |
| Другие названия | Артропластика коленного сустава |
| ICD-10- PCS | 0SRD0JZ |
| ICD-9-CM | 81.54 |
| MeSH | D019645 |
| MedlinePlus | 002974 |
| eMedicine | 1250275 |
| [редактировать в Wikidata ] | |
Замена коленного сустава, также известная как коленная артропластика, представляет собой хирургическую процедуру по замене опорных поверхностей коленного сустава для облегчения боли и снижения трудоспособности. Чаще всего его проводят при остеоартрите, а также при других заболеваниях коленного сустава, таких как ревматоидный артрит и псориатический артрит. У пациентов с тяжелой деформацией в результате прогрессирующего ревматоидного артрита, травмы или длительного остеоартрита операция может быть более сложной и сопряженной с более высоким риском. Остеопороз обычно не вызывает боли, деформации или воспаления в коленях и не является причиной для замены коленного сустава.
К другим основным причинам изнурительной боли относятся разрывы мениска, дефекты хряща и разрывы связок. Изнуряющая боль при остеоартрите гораздо чаще встречается у пожилых людей.
Операция по замене коленного сустава может выполняться как частичная или полная замена коленного сустава. В общем, операция заключается в замене пораженных или поврежденных суставных поверхностей колена металлическими и пластиковыми компонентами, форма которых позволяет колену продолжать движение.
Операция обычно сопровождается сильной послеоперационной болью и включает в себя интенсивную физическую реабилитацию. Период восстановления может составлять 12 недель или дольше и может включать использование средств передвижения (например, ходунков, трости, костылей), чтобы пациент мог вернуться к предоперационной подвижности. По оценкам, примерно 82% всех замен коленного сустава длится 25 лет.
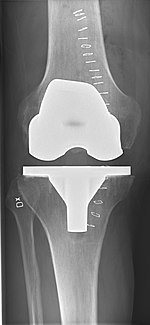
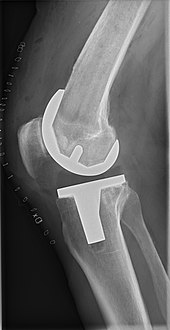 Рентгеновский снимок тотального эндопротезирования коленного сустава, переднезадний вид (слева) и вид сбоку (справа)
Рентгеновский снимок тотального эндопротезирования коленного сустава, переднезадний вид (слева) и вид сбоку (справа)  Разрез для операции по замене коленного сустава
Разрез для операции по замене коленного сустава Операция по замене коленного сустава чаще всего выполняется у людей с запущенным остеоартритом, и ее следует рассматривать, когда консервативные методы лечения исчерпаны. Полная замена коленного сустава также является вариантом коррекции значительной травмы коленного сустава или кости у молодых пациентов. Точно так же полная замена коленного сустава может быть выполнена для коррекции легкой вальгусной или варусной деформации. Серьезную вальгусную или варусную деформацию необходимо исправить с помощью остеотомии. Физиотерапия улучшает функцию и может отсрочить или предотвратить необходимость замены коленного сустава. Боль часто отмечается при выполнении физических нагрузок, требующих широкого диапазона движений в коленном суставе.
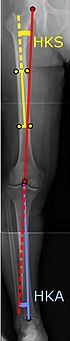 | Углы, обычно измеряемые перед операцией по замене коленного сустава:
|
Для обозначения замены коленного сустава в случае остеоартрита, его рентгенологической классификации и степени тяжести оба симптома должны быть существенными. Такая рентгенография должна состоять из рентгеновского снимка обоих колен с опорой на вес тела - переднего, бокового и 30 градусов сгибания. Вид спереди и сбоку может не показывать сужение суставной щели, но вид сгибания на 30 градусов наиболее чувствителен к сужению. Выступы во всю длину также используются для регулировки протеза для обеспечения нейтрального угла для дистального отдела нижней конечности. Для этой цели используются два угла:
Пациент должен ежедневно выполнять упражнения на диапазон движений и укреплять бедра, колени и лодыжки. Перед проведением операции проводятся предоперационные анализы: обычно общий анализ крови, электролиты, APTT и PT для измерения свертывание крови, рентген грудной клетки, ЭКГ и перекрестное сопоставление крови для возможного переливания. Примерно за месяц до операции пациенту могут назначить дополнительное железо для повышения уровня гемоглобина в его системе крови. Точные рентгеновские снимки пораженного колена необходимы, чтобы измерить размер компонентов, которые потребуются. Такие лекарства, как варфарин и аспирин будут отменены за несколько дней до операции, чтобы уменьшить количество кровотечений. Пациенты могут быть госпитализированы в день операции, если предоперационное обследование проводится в пре- анестезиологической клинике или могут поступить в больницу за один или несколько дней до операции. В настоящее время недостаточно качественных доказательств в поддержку использования предоперационной физиотерапии у пожилых людей, перенесших тотальное эндопротезирование коленного сустава.
Предоперационное обучение в настоящее время является важной частью ухода за пациентами. Есть некоторые свидетельства того, что он может немного снизить тревожность перед операцией по замене коленного сустава с низким риском пагубных последствий.
Операция по снижению веса перед заменой коленного сустава, по-видимому, не влияет на результаты.
Операция операция включает обнажение передней части колена с отслоением части четырехглавой мышцы (медиалис широкой мышцы бедра ) от надколенник. надколенник смещается к одной стороне сустава, что позволяет обнажить дистальный конец бедренной кости и проксимальный конец сустава. большеберцовая кость. Затем концы этих костей аккуратно обрезаются по форме с помощью направляющих, ориентированных по длинной оси костей. хрящи и передняя крестообразная связка удаляются; задняя крестообразная связка также может быть удалена, но большеберцовая и малоберцовая коллатеральные связки сохраняются. Будет ли задняя крестообразная связка удалена или сохранена, зависит от типа используемого имплантата, хотя, по-видимому, нет четкой разницы в функции колена или диапазоне движений в пользу любого из подходов. Затем металлические компоненты ударяют по кости или фиксируют с помощью цемента на основе полиметилметакрилата (ПММА). Существуют альтернативные методы фиксации имплантата без цемента. Эти безцементные методы могут включать остеоинтеграцию, включая протезы из пористого металла. Наконец, проверяется стабильность и диапазон движений, после чего следует орошение, гемостаз, установка гемовакса и ушивание.
A Имплантат с закругленным концом используется для бедренной кости, имитируя естественную форму сустава. На большеберцовой кости компонент плоский, хотя иногда он имеет стержень, который спускается внутрь кости для большей устойчивости. Затем на большеберцовый компонент вставляют сплющенную или слегка выпуклую поверхность полиэтилена высокой плотности, так что вес переносится с металла на пластик, а не с металла на металл. Во время операции необходимо исправить любые деформации и сбалансировать связки, чтобы колено имело хороший диапазон движений, было стабильным и ровным. В некоторых случаях суставная поверхность надколенника также удаляется и заменяется полиэтиленовой пуговицей, приклеенной к задней поверхности надколенника. В других случаях коленная чашечка заменяется без изменений.
 Модель тотального эндопротезирования коленного сустава
Модель тотального эндопротезирования коленного сустава В последние годы наблюдается рост технической помощи при имплантации тотального эндопротезирования коленного сустава. Традиционно замена коленного сустава выполнялась с использованием механических приспособлений, мало чем отличающихся от тех, что используются в плотницких работах. Эти механические приспособления полагаются на зрение и человеческое суждение. Используя компьютерную помощь для обеспечения навигации, навигационные замены коленного сустава помогают более точно разместить имплантированные замены коленного сустава на основе механической оси. Хотя эти имплантаты установлены более точно, долгосрочные результаты не улучшились. Точно так же сенсорное руководство обеспечивает точную обратную связь для демонстрации натяжения мягких тканей, что помогает в руководстве по установке замены коленного сустава. При замене коленного сустава с помощью роботов учитывается как механическая ось, так и баланс мягких тканей, чтобы помочь хирургу установить замену колена. Краткосрочные результаты замены коленного сустава с помощью роботов являются многообещающими.
Чаще всего используются методы регионарной анестезии (нейроаксиальная анестезия, непрерывная блокада бедренного нерва или блокада приводящего канала) обычно. Инфильтрация под местной анестезией в перикапсулярную область с использованием липосомального бупивакаина обеспечивает хорошее обезболивание в послеоперационном периоде без увеличения риска нестабильности или повреждения нервов. Комбинированный подход местной инфильтрационной анальгезии и блокады бедренного нерва для достижения мультимодальной анальгезии является распространенным.
Бедренные, большеберцовые и надколеннические компоненты полного протезирования коленного сустава фиксируются на кости с помощью цементных или бесцементных имплантатов тотального протезирования коленного сустава. Цементная фиксация выполняется на подавляющем большинстве выполненных тотальных замен коленного сустава. Однако краткосрочные испытания показывают, что боль может уменьшиться. Существуют опасения по поводу расшатывания большеберцовой кости после имплантации, что в настоящее время препятствует широкому применению бесцементных замен коленного сустава.
Денервация надколенника ведется спорами. Считается, что боль в передней части колена связана с соединением надколенника и бедренного компонента. Некоторые хирурги считают, что использование электрокоагуляции для денервации надколенника снижает вероятность послеоперационной боли в передней части колена.
Многие хирурги в США регулярно проводят шлифовку надколенника, в то время как многие хирурги проводят В Азии и Европе нет. Шлифовка надколенника выполняется путем удаления хряща с поверхности колена и замены его полиэтиленом. Хирурги, которые обычно не меняют поверхность надколенника, не верят, что это является значительным вкладом в боль при отсутствии признаков артрита надколенника. Некоторые хирурги считают, что рутинная шлифовка коленной чашечки нерентабельна и что обычная шлифовка надколенника может привести к увеличению осложнений, таких как перелом надколенника. Другие хирурги обеспокоены тем, что пациенты с неизолированной коленной чашечкой могут усилить боль после операции. Мета-анализ, оценивающий результаты после шлифовки надколенника, показал, что обычная шлифовка более надежно снимает боль пациента.
Полиэтилен - это пластиковый компонент, который вставляется между бедренным и большеберцовым компонентами. В последние годы было опубликовано несколько различных конструкций полиэтилена, в том числе задняя стабилизированная (PS), крестообразная фиксация (CR), двухкрестная фиксация (BCR) и медиально конгруэнтная (MC) и подвижная опора.
Задняя крестообразная связка (PCL) важна для стабильности колена, так как предотвращает задний подвывих большеберцовой кости, снижает напряжение сдвига, увеличивает сгибание и плечо рычага разгибательного механизма, вызывая откат бедра при сгибании и, таким образом, сводя к минимуму истирание полиэтилена за счет снижения нагрузки на суставную поверхность. Имплант PS использует штифт, который встроен в имплантат для компенсации потери PCL. Сторонники сохранения PCL советуют, что трудно сбалансировать колено CR, а неестественные физиологические нагрузки могут увеличить износ полиэтилена. Многочисленные исследования продемонстрировали минимальную разницу или отсутствие разницы между этими двумя конструкциями.
Сторонники замены коленного сустава MC и BCR смотрят в противоположных направлениях, уменьшая или увеличивая движение всего колена соответственно. Замена коленного сустава MC пытается имитировать более естественное движение колена, уменьшая движение на медиальной стороне колена и позволяя увеличить движение на боковой стороне сустава. Это имитирует внешнее вращение и отведение большеберцовой кости, наблюдаемое при нормальном движении. Несколько исследований показали улучшенные профили походки, но для демонстрации улучшенных результатов необходимы долгосрочные исследования. И наоборот, колено BCR сохраняет Переднюю и заднюю крестообразные связки, чтобы попытаться имитировать нормальное натяжение связок колена. Обеспокоенность проблемами увеличения количества пересмотров привела к тому, что некоторые конструкции были сняты с рынка.
Конструкция подвижной опоры позволяет полиэтилену свободно перемещаться внутри большеберцовой кости. Между тем, другие конструкции компонентов фиксируются на большеберцовой кости и сочленяются только на бедренной кости и полиэтиленовом соединении. Нет убедительных доказательств того, что этот подход улучшает функцию колена, смертность, нежелательные явления или количество боли по сравнению с подходом с фиксированной опорой для полной замены коленного сустава. Конструкции подвижных подшипников важны для снижения скорости износа при артропластике коленного сустава на шарнире.
Минимально инвазивные процедуры были разработаны для тотального эндопротезирования коленного сустава, не разрезающего сухожилие четырехглавой мышцы. Существуют различные определения минимально инвазивной хирургии коленного сустава, которые могут включать более короткий разрез, ретракцию надколенника без выворота (вращения) и использование специальных инструментов. Рандомизированных исследований немного, но исследования показали меньшую послеоперационную боль, более короткое пребывание в больнице и более короткое выздоровление. Однако ни одно исследование не показало долгосрочных преимуществ.
Однокомпонентная артропластика (UKA), также называемая частичной заменой коленного сустава, является вариантом для некоторых людей.. Колено обычно делится на три «отдела»: медиальное, латеральное и надколенниково-бедренное. Большинство людей с артритом, достаточно серьезным, чтобы рассматривать замену коленного сустава, имеют значительный износ в двух или более из указанных выше отделений, и им лечат полную замену коленного сустава (TKA). У меньшинства людей с остеоартритом износ в основном происходит в одном отделе, обычно в медиальном, и они могут быть кандидатами на замену коленного сустава с одним отделением. Преимущества UKA по сравнению с TKA включают меньший разрез, более легкую послеоперационную реабилитацию, лучший послеоперационный диапазон движений, более короткое пребывание в больнице, меньшую кровопотерю, меньший риск инфекции, жесткость и сгустки крови, но труднее доработка при необходимости. Лица с инфекционным или воспалительным артритом (ревматоидный артрит, волчанка, псориаз ) или выраженной деформацией не являются кандидатами для этой процедуры.
Многие исследования демонстрируют более высокую частоту повторных операций, связанных с частичной заменой коленного сустава. Частота ревизий значительно варьируется в зависимости от конструкции имплантата и техники имплантации.
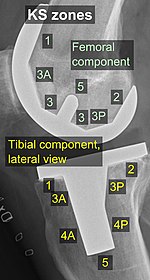 Зоны KS (Knee Society), вид сбоку.
Зоны KS (Knee Society), вид сбоку. Стандартные зоны вокруг компонентов используются для определения примеры признаков расшатывания при последующем рентгенологическом наблюдении. Существуют различные системы классификации для определения таких зон, в том числе по зонам KS (Knee Society), опубликованным в 2015 году.

Основные компоненты коленного протеза.

Зоны KS, переднезадний (AP) вид.
Ниже приведены конкретные зоны KS, где * означает, что зона может быть указана как «A» (передняя), «P» (задняя), «M» ( медиальный) или «L» (латеральный):
Риски и осложнения при замене колена аналогичны тем, которые связаны со всеми замена суставов. Наиболее серьезным осложнением является инфекция сустава, которая возникает при <1% of patients. Risk factors for infection are related to both patient and surgical factors.тромбозе глубоких вен, который встречается у 15% пациентов и является симптоматическим у 2–3%. Поражения нервов встречаются у 1-2% пациентов. Постоянная боль или скованность возникают у 8–23% пациентов. Отказ протеза случается примерно у 2% пациентов через 5 лет.
Существует повышенный риск осложнений у тучных людей, которым требуется полная замена коленного сустава. Пациентам с патологическим ожирением следует посоветовать сбросить вес перед операцией, и, если они соответствуют критериям с медицинской точки зрения, им, вероятно, поможет бариатрическая операция.
Перелом или сколы полиэтиленовой платформы между бедренными и большеберцовыми компонентами могут вызывать беспокойство. Эти фрагменты могут застрять в колене и вызывать боль или перемещаться в другие части тела. Достижения в дизайне имплантатов значительно уменьшили эти проблемы, но все еще существует возможность для беспокойства по поводу срока службы замены коленного сустава.
По данным Американской академии хирургов-ортопедов (AAOS), тромбоз глубоких вен на ноге является «наиболее частым осложнением операции по замене коленного сустава.... профилактика... может включать периодическое поднятие ног пациента, упражнения для голени для улучшения кровообращения, поддерживающие чулки и лекарства для разжижения крови ". Некоторые лекарства, используемые для разжижения крови для предотвращения тромботических явлений, включают прямые пероральные антикоагулянты (например, ривароксабан, дабигатран и апиксабан), низкомолекулярные гепарины (например, далтепарин, эноксапарин) и антиагрегантный препарат аспирин. Хотя предполагается, что аспирин не уступает ривароксабану, неясно, подходит ли аспирин для всех пациентов. Это особенно актуально для тех людей, у которых есть дополнительные факторы риска венозных тромбоэмболий, и тех людей, которые подвержены риску резистентности к аспирину.
Перипротезные переломы становятся все более частыми с возрастом популяция пациентов и может возникать во время операции или после операции. В зависимости от местоположения перелома и устойчивости протеза их можно лечить хирургическим путем с открытой репозицией и внутренней фиксацией или ревизией протеза.
Колено временами может не восстановить свой нормальный диапазон движений (обычно 0–135 градусов) после полной замены коленного сустава. Во многом это зависит от предоперационной функции. У большинства пациентов может достигаться 0–110 градусов, но может наблюдаться скованность сустава. В некоторых ситуациях для уменьшения послеоперационной скованности используют манипуляции с коленом под наркозом. Есть также много имплантатов от производителей, которые предназначены для «гибкости» колен, предлагая больший диапазон движений.
У некоторых пациентов после операции коленная чашечка смещается к внешней стороне колена. Это болезненно и обычно требует хирургического вмешательства, чтобы выровнять коленную чашечку. Однако такое бывает довольно редко.
Расшатывание протеза может быть указано на рентгеновском снимке по тонким рентгенопрозрачным пространствам вокруг имплантата или, что более очевидно, по смещению имплантата.
Текущая классификация AAOS делит протезные инфекции на четыре типа.
Хотя перипротезная инфекция встречается относительно редко, она остается одним из самых сложных осложнений артропластики сустава. Подробный клинический анамнез и физикальное обследование остаются наиболее надежным инструментом для распознавания потенциальной перипротезной инфекции. В некоторых случаях могут присутствовать классические признаки жара, озноба, болезненных ощущений в суставах и дренирующих носовых пазух, и диагностические исследования просто проводятся для подтверждения диагноза. В действительности, однако, у большинства пациентов эти клинические признаки отсутствуют, и на самом деле клинические проявления могут перекрываться с другими осложнениями, такими как асептическое расшатывание и боль. В этих случаях диагностические тесты могут быть полезны для подтверждения или исключения инфекции.
 ФДГ-ПЭТ КТ: септическое расшатывание протеза коленного сустава; шоу ФДГ-обогатительные entensive воспалительных фокусов: демонстративное: МСТ ПЭТ-изображений в отличие от реконструкции КТ не нарушенной высокого затуханием излучения от протезирования
ФДГ-ПЭТ КТ: септическое расшатывание протеза коленного сустава; шоу ФДГ-обогатительные entensive воспалительных фокусов: демонстративное: МСТ ПЭТ-изображений в отличие от реконструкции КТ не нарушенной высокого затуханием излучения от протезирования Современная диагностика инфекции вокруг тотального эндопротезирования коленного сустава на основе Musculoskeletal инфекции общества. (MSIS) критерии. Это:
1. С протезом сообщается синусовый тракт; или 2. Патоген выделен путем посева, по крайней мере, из двух отдельных образцов ткани или жидкости, полученных из пораженного протезного сустава; или
Существуют четыре из следующих шести критериев:
1. Повышенная скорость оседания эритроцитов в сыворотке (СОЭ>30 мм / час) и концентрация С-реактивного белка в сыворотке (CRP>10 мг / л),
2. Повышенное количество синовиальных лейкоцитов,
3. Повышенное процентное содержание синовиальных нейтрофилов (PMN%),
4. Наличие гнойных образований в пораженном суставе,
5. Выделение микроорганизма в одной культуре перипротезной ткани или жидкости, или
6. Более пяти нейтрофилов на поле высокой мощности в пяти полях высокой мощности, наблюдаемых при гистологическом анализе перипротезной ткани при увеличении × 400.
Ни один из вышеуказанных лабораторных тестов не имеет 100% чувствительности или специфичности для диагностики инфекции. Специфичность улучшается, когда тесты проводятся у пациентов, у которых есть клинические подозрения. СОЭ и СРБ остаются хорошими тестами 1-й линии для скрининга (высокая чувствительность, низкая специфичность). Аспирация сустава остается тестом с наивысшей специфичностью для подтверждения инфекции.
Выбор лечения зависит от типа протезной инфекции.
Соответствующие дозы антибиотиков можно найти в следующей лекции учебного курса от AAOS
 Выступ (стрелка), похоже, не оказывает вредного воздействия.
Выступ (стрелка), похоже, не оказывает вредного воздействия. Замена коленного сустава обычно оценивается с помощью рентгена, включая следующие меры:

HKA : бедро-колено- угол лодыжки, который в идеале составляет от 3 ° varum до 3 ° valgum от прямого угла.

- FFC : угол фронтального бедренного компонента. Обычно он считается оптимальным, когда вальгусный угол составляет 2–7 °.. - FTC : угол лобного компонента большеберцовой кости, который считается оптимальным при прямом угле. Варусное положение более 3 °, как правило, увеличивает частоту отказов протеза.
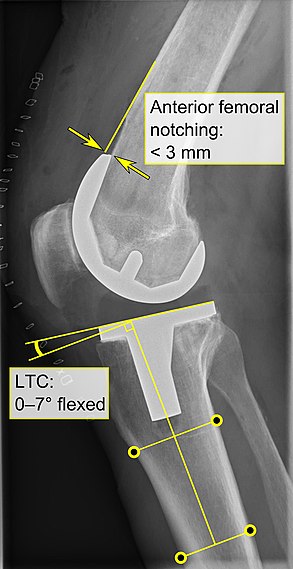
- Передняя вырезка бедра (бедренный компонент, вызывающий уменьшение толщины переднего дистального отдела бедра), по-видимому, вызывает повышенный риск переломов более чем на 3 мм.. - LTC : латеральный (или сагиттальный) угол большеберцового компонента, который идеально расположен так, чтобы большеберцовая кость была изогнута на 0-7 ° по сравнению с прямым углом пластина большеберцовой кости.
Продолжительность послеоперационной госпитализации составляет в среднем 5 дней в зависимости от состояния здоровья пациента и объема поддержки, доступной за пределами больницы. Защищенный перенос веса на костылях или ходунки требуются до тех пор, пока хирург не укажет на это, из-за слабости четырехглавой мышцы. В ближайшем послеоперационном периоде до 39% пациентов с заменой коленного сустава. испытывают недостаточный контроль боли.
Чтобы повысить вероятность хорошего результата после операции, необходима физиотерапия в течение нескольких недель. В эти недели терапевт поможет пациенту вернуться к нормальной деятельности, а также предотвратить образование тромбов, улучшить кровообращение, увеличить диапазон движений и, в конечном итоге, укрепить окружающие мышцы с помощью специальных упражнений. Неясно, эффективны ли такие методы, как нервно-мышечная электростимуляция для увеличения силы мышц колена после операции. Часто диапазон движений (до пределов протеза) восстанавливается в течение первых двух недель (чем раньше, тем лучше). Со временем пациенты могут увеличивать нагрузку на оперированную ногу и в конечном итоге могут переносить полную нагрузку под руководством физиотерапевта. Примерно через десять месяцев пациент сможет вернуться к нормальной повседневной деятельности, хотя прооперированная нога может быть значительно слабее, чем неоперированная нога.
Для пациентов, перенесших послеоперационную замену коленного сустава, неподвижность является фактором вызвано болью и другими осложнениями. Подвижность известна как важный аспект биологии человека, который оказывает положительное влияние на систему организма. В литературе хорошо известно, что физическая неподвижность влияет на все системы организма и способствует функциональным осложнениям при длительной болезни. В большинстве медико-хирургических больничных отделений, которые выполняют замену коленного сустава, передвижение является ключевым аспектом ухода за пациентами. Раннее передвижение может снизить риск осложнений, связанных с иммобилизацией, таких как пролежни, тромбоз глубоких вен (ТГВ), нарушение функции легких и потеря функциональной подвижности. Поощрение медсестер и выполнение ранней амбулаторной помощи пациентам показало, что это значительно снижает количество перечисленных выше осложнений, а также сокращает продолжительность пребывания и затраты, связанные с дальнейшей госпитализацией. Медсестры также могут работать с командами, такими как физиотерапия и трудотерапия, для достижения целей передвижения и уменьшения осложнений.
Непрерывное пассивное движение (CPM) - это послеоперационный терапевтический подход, который использует машину для непрерывного движения колена в определенном диапазон движений с целью предотвращения скованности суставов и улучшения восстановления. Нет никаких доказательств того, что терапия CPM приводит к клинически значимому улучшению диапазона движений, боли, функции колен или качества жизни. CPM недорогой, удобный и помогает пациентам соблюдать режим лечения. Однако CPM следует использовать в сочетании с традиционной физиотерапией. В необычных случаях, когда у человека есть проблема, препятствующая стандартному мобилизационному лечению, может быть полезна CPM.
Криотерапия, также известная как «холодовая терапия», иногда рекомендуется после операции для облегчения боли и уменьшения отека колено. Криотерапия подразумевает прикладывание пакетов со льдом или охлажденной воды к коже коленного сустава. Однако доказательства того, что криотерапия уменьшает боль и отек, очень слабы, и было показано, что польза от операции по замене коленного сустава очень мала.
Некоторые врачи и пациенты могут рассмотреть возможность проведения ультразвукового исследования тромбоза глубоких вен. после замены коленного сустава. Однако такой вид обследования следует проводить только по показаниям, поскольку его регулярное выполнение было бы ненужной медицинской помощью. Если существует заболевание, которое может вызвать тромбоз глубоких вен, врач может выбрать для лечения пациентов криотерапию и прерывистое пневматическое сжатие в качестве профилактической меры.
Ни то, ни другое габапентин и прегабалин оказались полезными при боли после замены коленного сустава. В Кокрановском обзоре сделан вывод о том, что ранние мультидисциплинарные программы реабилитации могут дать лучшие результаты по степени активности и участия.
При 718 000 госпитализаций артропластика коленного сустава составила 4,6% от всех операционных в США. процедуры в 2011 году, что делает ее одной из самых распространенных процедур, выполняемых во время пребывания в больнице. Количество процедур артропластики коленного сустава, выполненных в больницах США, увеличилось на 93% в период с 2001 по 2011 год. Исследование общественных больниц США показало, что в 2012 году среди госпитализаций, которые включали операцию OR, артропластика колена была операцией OR, выполняемой наиболее часто во время пребывания в больнице оплачивается программой Medicare (10,8 процента пребывания) и частным страхованием (9,1 процента). Артропластика коленного сустава не входила в пятерку наиболее часто выполняемых операционных процедур для пребывания, оплачиваемого Medicaid, или для незастрахованного пребывания.
К 2030 году прогнозируется увеличение спроса на первичное тотальное артропластику колена до 3,48 миллиона операций, выполняемых ежегодно в США
| Классификация | D |
|---|