| Псориатический артрит | |
|---|---|
| Другие названия | Псориатический артрит, артропатический псориаз, псориатическая артропатия |
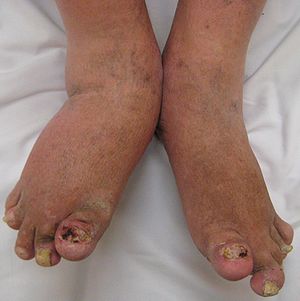 | |
| Тяжелый псориатический артрит обеих ступней и лодыжек. Обратите внимание на изменения ногтей. | |
| Специальность | Ревматология |
Псориатический артрит - это хронический воспалительный артрит, который возникает у людей, страдающих аутоиммунным заболеванием псориаз. Классическим признаком псориатического артрита является отек всех пальцев рук и ног, напоминающий сосиску. Это часто происходит в связи с изменениями ногтей, такими как небольшие углубления в ногте (точечная коррозия), утолщение ногтей и отслоение ногтя от ногтевого ложа. Кожные изменения, соответствующие псориазу (например, красные, чешуйчатые и зудящие бляшки), часто возникают до начала псориатического артрита, но псориатический артрит может предшествовать высыпанию в 15% пострадавших. Он классифицируется как тип серонегативной спондилоартропатии.
Считается, что генетика сильно вовлечена в развитие псориатического артрита. Ожирение и некоторые формы псориаза считается, что повышают риск.
Псориатический артрит поражает до 30% людей с псориазом и встречается как у детей, так и у взрослых. Примерно 40–50% людей с псориатическим артритом имеют генотип HLA-B27 . Заболевание реже встречается у людей азиатского или африканского происхождения и в равной мере поражает мужчин и женщин.
Боль, опухоль или скованность в одном или нескольких суставах обычно присутствуют при псориатический артрит. Псориатический артрит является воспалительным, и пораженные суставы обычно красные или теплые на ощупь. Асимметричный олигоартрит, определяемый как воспаление, поражающее от двух до четырех суставов в течение первых шести месяцев болезни, присутствует в 70% случаев. Однако в 15% случаев артрит носит симметричный характер. Суставы кисти, пораженные псориазом, - это проксимальный межфаланговый (PIP), дистальный межфаланговый (DIP), пястно-фаланговый (MCP) и запястье. Поражение дистальных межфаланговых суставов (ДИП) является характерным признаком и присутствует в 15% случаев.
Помимо поражения суставов рук и запястий псориатический артрит может поражать пальцы, ногти и кожу. Может возникнуть колбасоподобный отек на пальцах рук и ног, известный как дактилит. Псориаз также может вызывать изменения ногтей, такие как изъязвление или отделение от ногтевого ложа, онихолиз, гиперкератоз под ногтями и горизонтальное образование гребней. Псориаз обычно проявляется чешуйчатыми кожными поражениями, которые чаще всего наблюдаются на разгибательных поверхностях, таких как волосистая часть головы, натальная щель и пупок.
При псориатическом артрите боль может возникать в области крестца (нижняя часть спины, выше копчика) в результате сакроилеита или спондилит, который присутствует в 40% случаев. Боль может возникать в стопах и лодыжках и вокруг них, особенно энтезит ахиллова сухожилие (воспаление ахиллова сухожилия в месте его прикрепления к кости) или подошвенный фасциит в подошве стопа.
Наряду с вышеупомянутой болью и воспалением наблюдается крайнее истощение, которое не проходит при достаточном отдыхе. Истощение может длиться несколько дней или недель, не прекращаясь. Псориатический артрит может оставаться легким или прогрессировать до более деструктивного заболевания суставов. Периоды активного заболевания или обострения обычно чередуются с периодами ремиссии. В тяжелых формах псориатический артрит может прогрессировать до arthritis mutilans, который на рентгеновском снимке дает вид «карандаш в чашке».
Поскольку длительное воспаление может привести к повреждению суставов, ранняя диагностика и рекомендуется лечение для замедления или предотвращения повреждения суставов.
Точные причины еще не известны, но ряд генетических ассоциаций был идентифицирован в общегеномной ассоциации исследование псориаза и псориатического артрита, включая HLA-B27.
 Магнитно-резонансные изображения пальцев при псориатическом артрите. Показаны Т1-взвешенные (а) пре-контрастные и (б) пост-контрастные корональные изображения. Наблюдается усиление синовиальной мембраны в третьем и четвертом проксимальном межфаланговом (PIP) и дистальном межфаланговом (DIP) суставах, что указывает на активный синовит (воспаление синовиальной оболочки; большие стрелки). Сужение суставной щели с разрастанием кости в третьем суставе PIP и эрозии на четвертом суставе DIP (белый кружок). Экстракапсулярное усиление (маленькие стрелки) наблюдается медиальнее третьего и четвертого суставов PIP, что указывает на вероятный энтезит (воспаление прикрепления сухожилия).
Магнитно-резонансные изображения пальцев при псориатическом артрите. Показаны Т1-взвешенные (а) пре-контрастные и (б) пост-контрастные корональные изображения. Наблюдается усиление синовиальной мембраны в третьем и четвертом проксимальном межфаланговом (PIP) и дистальном межфаланговом (DIP) суставах, что указывает на активный синовит (воспаление синовиальной оболочки; большие стрелки). Сужение суставной щели с разрастанием кости в третьем суставе PIP и эрозии на четвертом суставе DIP (белый кружок). Экстракапсулярное усиление (маленькие стрелки) наблюдается медиальнее третьего и четвертого суставов PIP, что указывает на вероятный энтезит (воспаление прикрепления сухожилия).  Сагиттальные магнитно-резонансные изображения области лодыжки при псориатическом артрите. (a) Изображение восстановления с короткой инверсией тау-белка (STIR), демонстрирующее высокую интенсивность сигнала в месте прикрепления ахиллова сухожилия (энтезит, жирная стрелка) и в синовиальной оболочке голеностопного сустава (синовит, длинная тонкая стрелка). Отек костного мозга виден в месте прикрепления сухожилия (короткая тонкая стрелка). (b, c) Т1-взвешенные изображения другого среза одного и того же пациента до (панель b) и после (панель c) внутривенного введения контрастного вещества, подтверждают воспаление (большая стрелка) в энтезе и выявляют эрозию кости в месте прикрепления сухожилия (короткое тонкие стрелки).
Сагиттальные магнитно-резонансные изображения области лодыжки при псориатическом артрите. (a) Изображение восстановления с короткой инверсией тау-белка (STIR), демонстрирующее высокую интенсивность сигнала в месте прикрепления ахиллова сухожилия (энтезит, жирная стрелка) и в синовиальной оболочке голеностопного сустава (синовит, длинная тонкая стрелка). Отек костного мозга виден в месте прикрепления сухожилия (короткая тонкая стрелка). (b, c) Т1-взвешенные изображения другого среза одного и того же пациента до (панель b) и после (панель c) внутривенного введения контрастного вещества, подтверждают воспаление (большая стрелка) в энтезе и выявляют эрозию кости в месте прикрепления сухожилия (короткое тонкие стрелки). Не существует однозначного теста для диагностики псориатического артрита. Симптомы псориатического артрита могут очень напоминать другие заболевания, включая ревматоидный артрит. ревматолог (врач, специализирующийся на аутоиммунных заболеваниях) может использовать медицинский осмотр, историю болезни, анализы крови и рентген для точной диагностики псориатического артрита.
Факторы, которые способствуют диагностике псориатического артрита, включают следующее:
Другие симптомы, которые более типичны для псориатического артрита, чем для других форм артрита, включают энтезит (воспаление ахиллова сухожилия (в задней части пятки) или подошвенная фасция (нижняя часть стопы)) и дактилит (колбасоподобная опухоль пальцев рук или ног).
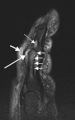
Магнитно-резонансное изображение указательного пальца при псориатическом артрите (мутильная форма). Показано изображение сагиттального, взвешенного по шкале Т2. Очаговый повышенный сигнал (вероятная эрозия) виден у основания средней фаланги (длинная тонкая стрелка). Синовит проксимального межфалангового сустава (длинная толстая стрелка) плюс повышенный сигнал в вышележащих мягких тканях, указывающий на отек (короткая толстая стрелка). Также наблюдается диффузный отек кости (короткие тонкие стрелки), охватывающий головку проксимальной фаланги и распространяющийся дистально вниз по стержню.

Магнитно-резонансные изображения пальцев рук при псориатическом артрите. Показаны аксиальные, взвешенные по Т1 изображения (а) до контрастирования и (б) после контрастирования, демонстрирующие дактилит, вызванный флексором теносиновитом при второй палец с усилением и утолщением влагалища сухожилия (большая стрелка). Синовит наблюдается в четвертом проксимальном межфаланговом суставе (маленькая стрелка).

(а) Т1-взвешенное и (б) короткое тау-инверсионное восстановление (STIR) магнитно-резонансные изображения поясничного и нижнего грудного позвоночника при псориатическом артрите. Признаки активного воспаления видны на нескольких уровнях (стрелки). В частности, передний спондилит наблюдается на уровне L1 / L2, а воспалительный - на верхней замыкательной пластинке L3 позвонка.

Магнитно-резонансные изображения крестцово-подвздошных суставов. Показаны Т1-взвешенные полукорональные магнитно-резонансные изображения крестцово-подвздошных суставов (а) до и (б) после внутривенной инъекции контрастного вещества. Усиление наблюдается в правом крестцово-подвздошном суставе (стрелка, левая часть изображения), что указывает на активный сакроилеит.
Клинические проявления псориатического артрита могут имитировать несколько состояний, включая ревматоидный артрит, остеоартрит, реактивный артрит, подагрический артрит, системная красная волчанка и воспалительное заболевание кишечника -ассоциированный артрит. В отличие от псориатического артрита ревматоидный артрит имеет тенденцию поражать проксимальные суставы (например, пястно-фаланговые суставы ), поражает большее количество суставов, чем псориатический артрит, и поражает их симметрично. Поражение спинных суставов больше указывает на псориатический артрит, чем на ревматоидный артрит. Остеоартрит имеет некоторые общие клинические признаки с псориатическим артритом, такие как его тенденция асимметрично поражать несколько дистальных суставов. В отличие от псориатического артрита, остеоартрит обычно не включает воспаление крестцово-подвздошного сустава. Псориатический артрит иногда поражает только один сустав, и иногда его путают с подагрой или псевдоподагрой, когда это происходит.
Существует пять основных типов псориатического артрита:
Основным процессом псориатического артрита является воспаление ; следовательно, лечение направлено на уменьшение и контроль воспаления. Более легкие случаи псориатического артрита можно лечить только НПВП ; однако существует тенденция к более раннему использованию противоревматических препаратов, модифицирующих заболевание, или модификаторов биологической реакции для предотвращения необратимого разрушения суставов.
Обычно при псориатическом артрите в первую очередь назначают НПВП, такие как ибупрофен и напроксен, за которыми следуют более сильные НПВП, такие как диклофенак, индометацин и этодолак. НПВП могут раздражать желудок и кишечник, а длительное употребление может привести к желудочно-кишечному кровотечению. Коксибы (ингибиторы ЦОГ-2 ), например. Целекоксиб или Эторикоксиб связаны со статистически значимым снижением относительного риска язв желудочно-кишечного тракта и кровотечений на 50-66% по сравнению с традиционными НПВП, но несут повышенную частоту сердечно-сосудистых событий, таких как инфаркт миокарда (ИМ) или сердечный приступ и инсульт. Как ингибиторы ЦОГ-2, так и другие неселективные НПВП обладают потенциальными побочными эффектами, в том числе повреждением почек.
Применяются в постоянных симптоматических случаях без обострения. Вместо того, чтобы просто уменьшить боль и воспаление, этот класс препаратов помогает ограничить количество повреждений суставов, которые возникают при псориатическом артрите. Большинство DMARD действуют медленно, и для полного эффекта могут потребоваться недели или даже месяцы. Обычно назначают такие препараты, как метотрексат или лефлуномид ; другие DMARDS, используемые для лечения псориатического артрита, включают циклоспорин, азатиоприн и сульфасалазин. Согласно недавнему Кокрановскому обзору, пероральный метотрексат в низких дозах был немного более эффективен, чем плацебо. Иммунодепрессанты также могут уменьшать кожные симптомы псориаза, но могут вызывать проблемы с печенью и почками и повышать риск серьезной инфекции.
Самый последний класс лечения называется модификаторами биологического ответа или были разработаны биопрепараты с использованием технологии рекомбинантной ДНК. Биологические препараты получают из живых клеток, культивируемых в лаборатории. В отличие от традиционных DMARDS, которые влияют на всю иммунную систему, биопрепараты нацелены на определенные части иммунной системы. Их вводят путем инъекции или внутривенной (IV) инфузии.
Биопрепараты, назначаемые при псориатическом артрите, включают ингибиторы TNF-α, включая инфликсимаб, этанерцепт, голимумаб, цертолизумаб пегол и адалимумаб, а также ИЛ-12 / ингибитор ИЛ-23 устекинумаб. Недавно ингибитор Jak, тоцифитиниб (Xeljanz), был одобрен для использования при активном псориатическом артрите.
Биопрепараты могут повышать риск легких и серьезных инфекций. Реже они могут быть связаны с расстройствами нервной системы, заболеваниями крови или некоторыми видами рака.
Первый в своем классе вариант лечения псориатического артрита, апремиласт представляет собой низкомолекулярный ингибитор фосфодиэстеразы-4, одобренный для использования FDA в 2014 году. Ингибируя PDE4, фермент, расщепляющий циклический аденозинмонофосфат, Уровни цАМФ повышаются, что приводит к подавлению различных провоспалительных факторов, включая TNF-α, интерлейкин 17 и интерлейкин 23, а также к повышению -регуляция противовоспалительного фактора интерлейкин 10.
Он предоставляется в форме таблеток и принимается внутрь. Побочные эффекты включают головные боли, боли в спине, тошноту, диарею, усталость, ринофарингит и инфекции верхних дыхательных путей, а также депрессию и потерю веса.
Запатентовано в 2014 г. и произведено Celgene, в настоящее время на рынке нет эквивалента-генерика.
В обзоре были обнаружены предварительные доказательства пользы низкоуровневой лазерной терапии и сделан вывод, что ее можно рассматривать для облегчения боли и скованности, связанных с РА.
Ретиноид этретинат эффективен как при артрите, так и при поражениях кожи. Фотохимиотерапия с метоксипсораленом и длинноволновым ультрафиолетовым светом (ПУВА) используется при тяжелых поражениях кожи. Врачи могут использовать инъекции в суставы с кортикостероидами в случаях, когда один сустав серьезно поражен. У пациентов с псориатическим артритом с тяжелым поражением суставов ортопедическая операция может быть применена для исправления разрушения сустава, обычно с использованием замены сустава. Хирургия эффективна для облегчения боли, исправления обезображивания суставов и повышения их полезности и силы.
Семьдесят процентов людей, у которых развивается псориатический артрит, впервые демонстрируют признаки псориаза на коже, у 15 процентов одновременно развиваются кожный псориаз и артрит, а 15 псориаз кожи развивается после начала псориатического артрита.
Псориатический артрит может развиться у людей с псориатическим заболеванием кожи любой степени тяжести, от легкой до очень тяжелой.
Псориатический артрит имеет тенденцию к развитию. появляются примерно через 10 лет после появления первых признаков псориаза. Для большинства людей это возраст от 30 до 55 лет, но болезнь может поражать и детей. Начало симптомов псориатического артрита до появления симптомов псориаза кожи чаще встречается у детей, чем у взрослых.
Более 80% пациентов с псориатическим артритом будут иметь псориатические поражения ногтей, характеризующиеся изъязвлением ногтей, отделением ногтя от ногтя. нижележащее ногтевое ложе, образование гребешков и трещин или, что более важно, потеря самого ногтя (онихолиз ).
энтезит наблюдается у 30-50% пациентов и чаще всего затрагивает подошвенную фасцию и ахиллово сухожилие, но оно может вызывать боль вокруг надколенника, гребня подвздошной кости, надмыщелков и надостной мышцы вставки
Мужчины и женщины в равной степени подвержены этому заболеванию. Подобно псориазу, псориатический артрит чаще встречается у кавказцев, чем у африканцев или азиатских людей.
| Классификация | D |
|---|---|
| Внешние ресурсы |