| Тромбоз глубоких вен | |
|---|---|
| Другие названия | Тромбоз глубоких вен |
 | |
| ТГВ в правой ноге с отеком и покраснением | |
| Специальность | Различные |
| Симптомы | Боль, отек, покраснение, расширенные вены в пораженной конечности |
| Осложнения | Посттромботический синдром, рецидивирующая ВТЭ |
| Факторы риска | Недавняя операция, пожилой возраст, активный рак, ожирение, личный анамнез или семейный анамнез ВТЭ, травмы, травмы, отсутствие движений, гормональные противозачаточные, беременность и период после родов, антифосфолипидный синдром, качественные факторы |
| Метод диагностики | Ультразвук |
| Дифференциальный диагноз | Разрыв киста Бейкера, целлюлит, гематома, лимфедема и хр оническая венозная недостаточность |
| Профилактика | Частота t ходьба, упражнения на икры, поддержание здорового веса тела, антикоагулянты (разжижители крови), прерывистое пневматическое сжатие, компрессионные чулки с градуированной шкалой, аспирин |
| Лечение | Антикоагуляция, катетер-направленный тромболизис |
| Медикаменты | Прямые пероральные антикоагулянты, низкомолекулярный гепарин, фондапаринукс, нефракционированный гепарин, варфарин |
| Частота | 1,0–1,8 из 1000 человек в год европейского происхождения |
Тромбоз глубоких вен (ТГВ ) - это образование сгустка крови в глубокой вене, чаще всего в ногах или тазу. Симптомы включают боль, отек, покраснение и расширенные вены в пораженной области, но у некоторых ТГВ симптомы отсутствуют. Наиболее распространенной опасностью для жизни при ТГВ является вероятность отделения сгустка (или нескольких сгустков) от вен (эмболизация), прохождения через правую часть сердца и застревания в артериях, которые снабжают кровью легкие. Это называется тромбоэмболией легочной артерии (ПЭ). И ТГВ, и ТЭЛА рассматриваются как часть одного и того же общего болезненного процесса, который называется венозной тромбоэмболией (ВТЭ). ВТЭ может возникнуть только как ТГВ, как ТЭЛА с ТГВ или ТЭЛА без ТГВ. Наиболее частым долгосрочным осложнением является посттромботический синдром, который может вызвать боль, отек, ощущение тяжести, зуд и, в тяжелых случаях, язвы. Кроме того, рецидив ВТЭ примерно встречается у 30% из тех, кто в течение десяти лет после первоначальной ВТЭ.
Механизм образования сгустка обычно включает некоторую комбинацию снижения скорости кровотока, увеличения склонность к образованию тромбов и повреждение стенки кровеносного сосуда. Факторы риска недавнего хирургического вмешательства, пожилой возраст, активный рак, ожирение, личный и семейный анамнез ВТЭ, травмы, травмы, отсутствие движения, гормональные противозачаточные, беременность и период после родов, и антифосфолипидный синдром. ВТЭ имеет сильный генетический компонент, на котором приходится примерно от 50 до 60% вариабельности частоты ВТЭ. Генетические факторы включают не-O группу крови, дефицит ромбина, протеина C и протеина S, а также мутации фактор V Лейден и протромбин G20210A. В общей сложности были выявлены десятки генетических факторов.
Людей с подозрением на ТГВ можно оценить с помощью правил прогнозирования, например, оценки Уэллса. Тест на D-димер также может сообщить для исключения диагноза или для подачи сигнала о необходимости тестирования. Диагноз чаще всего подтверждается ультразвуком подозреваемых вен. По оценкам, 4–10% ТГВ поражают руки. Около 5–11% людей разовьются ВТЭ в течение жизни, причем с возрастом ВТЭ становится все более распространенным явлением. По сравнению с людьми в возрасте 40 лет и младше риск для людей в возрасте 65 лет и старше примерно в 15 раз выше. Однако в данных исторически преобладали европейские и североамериканские популяции, у лиц азиатского и латиноамериканского происхождения ВТЭ, чем у белых риска или чернокожих.
Использование антикоагулянтов (антикоагулянт ) стандартное лечение и типичные лекарства включают ривароксабан, апиксабан и варфарин. Начало лечения варфарином требует дополнительного приема неперорального антикоагулянта, часто в виде инъекций гепарина. Профилактика ВТЭ среди населения в целом включает предотвращение ожирения и ведение активного образа жизни. Профилактические меры после операции с низким уровнем риска включают раннюю и частую ходьбу. Более рискованные пневматические операции обычно предотвращают ВТЭ с помощью разжижителя крови или аспирина в сочетании с прерывистой пневматической компрессией.
Кровь имеет свою склонность к сгущению при повреждении кровеносных сосудов (гемостаз ) для минимизации кровопотери. Свертывание активируется каскадом коагаг, очистка от сгустков, которая больше не нужна, осуществляется фибринолитической системой или фибринолизом. Снижение фибринолиза или повышение коагуляции может увеличить риск ТГВ.
Наиболее частой смерти, причин с ТГВ, является отделение сгустка крови (или нескольких сгустков) от вен (эмболизация), происходит через правую часть сердца и застревают в легочных артериях, которые поставляют дезоксигенированную кровь в легкие для насыщения кислородом. Эта блокировка кровотока в легких называется тромбоэмболией легочной артерии (ПЭ). ПЭТ чаще всего при более крупных ТГВ, участвующих в бедре или тазу. И ТГВ, и ТЭЛА рассматривают как часть одного и того же общего болезненного процесса, венозной тромбоэмболии (ВТЭ), которая может проявляться как ТГВ или ТЭЛА с ТГВ или без него. ВТЭ является третьей по частоте смерти от сердечно-сосудистых заболеваний, причем две главные причины - это ишемическая болезнь сердца и ишемический инсульт. В дополнение к ПЭ, другая опасная для жизни проблема с ТГВ, хотя и редко - это когда в тяжелых случаях полностью блокируется венозный отток в какой-либо области тела. Это может вызвать повышение давления, приводящее к синдрому компартмента и снижению оксигенации, что приводит к гангрене.
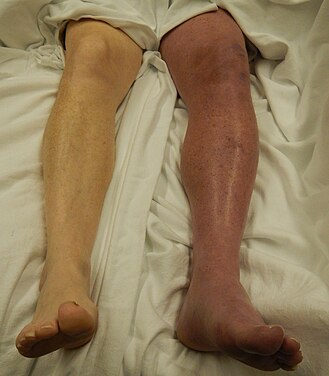
Признаки и симптомы ТГВ, хотя и сильно расположены, включая боль или болезненность., отек, тепло, расширение поверхностных вен, покраснение или изменение цвета и цианоз с лихорадкой. Однако у некоторых с ТГВ симптомы отсутствуют. Сами по себе признаки и симптомы недостаточно чувствительны или специфичны для постановки диагноза, но, если их рассматривать в сочетании с предтестовой вероятностью, они могут помочь определить вероятность ТГВ. В большинстве случаев с подозрением на ТГВ после обследования исключается, и симптомы возникают по другим причинам, таким как разрыв кисты Бейкера, целлюлит, гематома, лимфедема и хроническая венозная недостаточность. Другие дифференциальные диагнозы, включая опухоли, венозные или артериальные аневризмы и нарушения соединительной ткани.
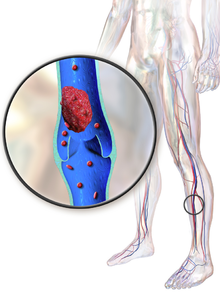 Изображение тромбоза глубоких вен
Изображение тромбоза глубоких вен Три фактора: триада Вирхова - венозный застой, гиперкоагуляция и изменения в эндотелиальной выстилке кровеносных сосудов - вносит вклад в ВТЭ и используются для объяснения ее формирования. Венозный застой является наиболее значимым из этих трех факторов. Другие причины включают активацию компонентов иммунной системы, состояние микрочастиц в крови, концентрацию кислорода и возможную активацию тромбоцитов. Различные факторы риска способствуют развитию ВТЭ, включая генетические факторы и факторы окружающей среды, хотя многие из них являются множественными факторами риска никогда не развивают его.
Приобретенные факторы риска включают фактор риска пожилого возраста, который изменяет состав крови, способствуя свертыванию. Перенесенная ВТЭ, особенно неспровоцированная ВТЭ, является сильным фактором риска. Серьезное хирургическое вмешательство и травма увеличивают риск из-за попадания тканевого фактора извне сосудистой системы в кровь. Незначительные травмы, ампутация нижней конечности, перелом бедра и перелом длинных костей также уменьшите опасность. В ортопедической хирургии венозный застой может быть временно спровоцирован прекращением кровотока во время процедуры. Отсутствие активности и иммобилизация способствуют венозному застою, как в случае ортопедических повязок, паралича, сидения, дальних путешествий, постельного режима, госпитализации, а также выживших после острого инсульта. Причины, связанные с нарушением кровотока в венах, вызывают синдром Мэя-Тернера, при котором вена таза сдавливается, и венозный синдром грудного выхода, который включает Педжета-Шреттера. синдром, при котором возникает компрессия у шеи.
Рак может разрастаться в венах и вокруг них, вызывая венозный застой, а также может стимулировать повышенный уровень тканевого фактора. Рак костей, яичников, головного мозга, поджелудочной железы и лимфомы особенно связаны с повышенным риском ВТЭ. Химиотерапия также увеличивает риск. Ожирение увеличивает вероятность свертывания крови, , как и беременность. В послеродовом периоде плацентарный разрыв высвобождает вещества, способствующие свертыванию. Оральные контрацептивы и заместительная гормональная терапия увеличивают риск за счет различных механизмов, включая изменение уровня белка свертывания крови и снижение фибринолиза.
 Система свертывания крови, часто используемая как «Каскад» состоит из групп белков, которые взаимодействуют с образованием сгустка крови. Риск ДВТ увеличивается из-за аномалий в каскаде. Регуляторы, антитромбин (THR) и активированный протеин C (APC) проявляют зеленым цветом крови над факторами свертывания, на они они влияют.
Система свертывания крови, часто используемая как «Каскад» состоит из групп белков, которые взаимодействуют с образованием сгустка крови. Риск ДВТ увеличивается из-за аномалий в каскаде. Регуляторы, антитромбин (THR) и активированный протеин C (APC) проявляют зеленым цветом крови над факторами свертывания, на они они влияют. Генетические факторы составляют от 50 до 60% вариабельности частоты ВТЭ. Семейный анамнез ВТЭ является фактором риска первого ВТЭ. Генетические факторы, повышающие риск ВТЭ включают недостаточность трех белков, обычно препятствуют свертыванию крови: протеина C, протеина S и антитромбина. Дефицит антитромбина, протеина C и протеина S - редкие, но сильные или умеренно сильные факторы риска. Эти три недостатка увеличивают риск ВТЭ примерно в 10 раз. Фактор V Лейдена, который делает фактор V устойчивым к инактивации активированным протеином C, слегка увеличивает риск ВТЭ примерно в три раза. Группа крови, отличная от O, примерно вдвое увеличивает ВТЭ. Группа крови, отличная от O, широко распространена во всем мире, что делает ее важным фактором риска. Лица без группы крови O имеют более высокие уровни в крови , чем люди с O-группой крови, что увеличивает вероятность свертывания крови. У гомозиготных по общему гамма-гену фибриногена вариант rs2066865 риск ВТЭ примерно в 1,6 раза выше. Генетический вариант протромбина G20210A, который увеличивает уровень протромбина, увеличивает риск примерно в 2,5 раза. Кроме того, примерно у 5% людей выявлен генетический риск, сопоставимый с лейденской мутацией фактор V и мутациями протромбина G20210A.
Инфекция, в том числе COVID-19, увеличивает риск. Воспалительные заболевания, такие как синдром Бехчета, и некоторые аутоиммунные заболевания, такие как первичный антифосфолипидный синдром и системная красная волчанка (СКВ), увеличьте риск. Сама СКВ часто связана со вторичным антифосфолипидным синдромом. Другие сопутствующие состояния включают гепарин-индуцированную тромбоцитопению, тромботический шторм, катастрофический антифосфолипидный синдром, пароксизмальную ночную гемоглобину, нефротический синдром, хроническая болезнь почек, ВИЧ, истинная полицитемия, внутривенное употребление наркотиков и курение. Изменения крови, включая дисфибриногенемию, низкий уровень свободного протеина S, резистентность к активированному протеину C, гомоцистинурию, гипергомоцистеинемию, высокий фибриноген, высокие уровни фактор IX и высокие уровни фактор XI связаны с повышенным риском.
Некоторые факторы риска влияния на расположение ТГВ в организме. При изолированном дистальном ТГВ профиль факторов отличается от проксимального ТГВ. Преходящие факторы, такие как хирургическое вмешательство и иммобилизация, по-видимому, преобладают тогда как тромбофилии и возраст, по-видимому, не увеличивают риск. Общие факторы риска развития ТГВ на верхних конечных возможностях включают наличие инородного тела (например, центрального венозного катетера, кардиостимулятора или трехпросветного PICC-канала), рака и недавнего хирургического вмешательства.
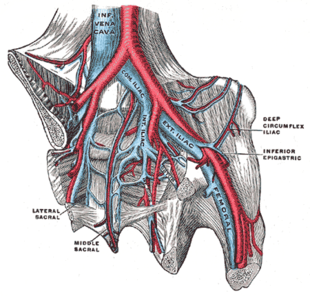 Подвздошные вены (в тазу) включают внешнюю подвздошную вену, внутреннюю подвздошную вену и общую подвздошную вену. Под наружной подвздошной веной видна общая бедренная вена. (Здесь он обозначен просто как «бедренный».)
Подвздошные вены (в тазу) включают внешнюю подвздошную вену, внутреннюю подвздошную вену и общую подвздошную вену. Под наружной подвздошной веной видна общая бедренная вена. (Здесь он обозначен просто как «бедренный».) Спровоцированные ТГВ возникают в связи с приобретенными факторами риска такими, как хирургическое вмешательство, оральные контрацептивы, травмы, неподвижность,ирение или рак; случаи без приобретенных состояний называются неспровоцированными или идиопатическими. Острый ТГВ проявляет болью и обычно является окклюзионным, что означает, что он затрудняет кровоток, как неокклюзионный ТГВ меньше симптоматический. Обозначение «хронический » применялось к симптоматическому ТГВ, который сохраняется более 10–14 дней. ТГВ, не имеющий симптомов, но обнаруживаемый только при скрининге, считается бессимптомным или случайным. Первоначальный эпизод ТГВ называется инцидентом, любым последующим эпизодом ТГВ называется рецидивирующим. Двусторонний ТГВ означает образование тромбов в обеих ногах, а односторонний - поражение только одной ноги.
ТГВ в ногах является проксимальным, когда он выше колена, и дистальным (или иным), когда он ниже колена. ТГВ ниже подколенной вены, проксимальной вены за коленом, классифицируется как дистальное и имеет ограниченное клиническое значение по сравнению с проксимальным ТГВ. Подвздошно-бедренный ТГВ описывается как поражение подвздошной или общей бедренной вены ; в другом месте он был определен как поражение как минимум общей подвздошной вены, которая находится около верхней части таза. ТГВ верхних конечностей возникает в руках или в основании шеи. Редкий и массивный ТГВ, вызывающий значительную обструкцию, - это phlegmasia cerulea dolens, названный так из-за наблюдаемых случаев синего или пурпурного изменения цвета. Это особенно тяжелая форма острого проксимального и окклюзионного ТГВ. Это опасно для жизни, конечностей и несет риск венозной гангрены. Это может произойти в руке, но чаще поражает ногу.

ТГВ часто развивается в венах теленка и «растет» в направлении венозного кровотока к сердцу. Когда ТГВ не растет, его можно очистить естественным путем и растворить в крови (фибринолиз). Чаще всего поражаются вены голени или таза, в том числе подколенная вена (за коленом), бедренная вена (бедра) и подвздошные вены таза. Обширный ТГВ нижних конечностей может доходить даже до нижней полой вены (в брюшной полости). ТГВ верхней конечности чаще всего поражает подключичную, подмышечную и яремную вены.
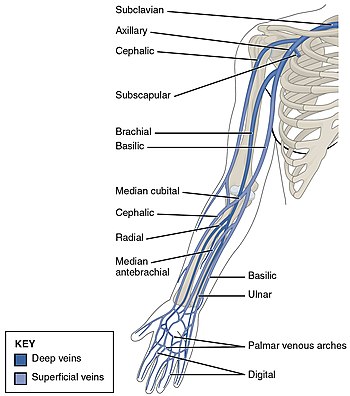 ТГВ верхней конечности может возникнуть в подключенных, подмышечных, плечевых, локтевых и лучевых венах (на фото) и яремной вене и брахиоцефальные вены (без изображения). Однако головная и базиликовая являются поверхностными.
ТГВ верхней конечности может возникнуть в подключенных, подмышечных, плечевых, локтевых и лучевых венах (на фото) и яремной вене и брахиоцефальные вены (без изображения). Однако головная и базиликовая являются поверхностными. Причины артериального тромбоза, например, сердечного приступа, более понятны, чем причины венозного тромбоза. При артериальном тромбозе требуется повреждение стенки кровеносного сосуда, так как он инициирует коагуляцию, но свертывание крови в венах в большинстве случаев происходит без таких повреждений. Считается, что начало венозного тромбоза вызвано тканевым фактором, который приводит к превращению протромбина в тромбин с последующим отложением фибрина. Эритроциты и фибрин являются основными компонентами венозные тромбы, и фибрин, по-видимому, прикрепляется к слизистой оболочке стенки кровеносных сосудов (эндотелию), поверхности, которая обычно препятствует свертыванию крови. Тромбоциты и лейкоциты также являются компонентами. Тромбоциты не так заметны в венозных сгустках, как в артериальных, но они могут играть определенную роль. Воспаление связано с ВТЭ, а лейкоциты играют роль в образовании и рассасывании венозных сгустков.
 Производство D-димера
Производство D-димера Часто ТГВ начинается в клапанах вен. Характер кровотока в клапанах может вызывать низкую концентрацию кислорода в крови (гипоксемия ) клапанной пазухи. Гипоксемия, которая усугубляется венозным застоем, активирует пути - те, которые включают индуцируемый гипоксией фактор-1 и белок 1 ранней реакции роста. Гипоксемия также приводит к выработке активных форм кислорода, которые могут активировать эти пути, а также ядерного фактора-κB, который регулирует транскрипцию индуцируемого гипоксией фактора-1 . Индуцируемый гипоксией фактор-1 и белок 1 реакции раннего роста способствуют ассоциации моноцитов с эндотелиальными белками, такими как P-селектин, побуждая моноциты высвобождать заполненные тканевым фактором микровезикулы, которые предположительно начинают свертываться после связывания с эндотелиальной поверхностью.
D-димеры представляют собой продукт распада фибрина, естественный побочный продукт фибринолиза, который обычно обнаруживается в крови. Повышенный уровень может быть результатом растворения плазмина сгустка или других условий. У госпитализированных пациентов часто наблюдается повышенный уровень по нескольким причинам. Антикоагуляция, стандартное лечение ТГВ, предотвращает дальнейший рост сгустков и ТЭЛА, но не действует непосредственно на существующие сгустки.
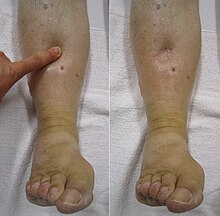 Отек ноги из-за жидкости (отек) может привести к появлению язвочек после приложения давления
Отек ноги из-за жидкости (отек) может привести к появлению язвочек после приложения давления A оценка клинической вероятности с использованием оценки Уэллса (см. Специальный столбец в таблице ниже), чтобы определить, есть ли потенциальный ТГВ «вероятен» или «маловероятен» обычно является первым этапом диагностического процесса. Оценка используется при подозрении на ТГВ первой нижнейконечности (без каких-либо симптомов ТЭЛА) в учреждениях первичной медико-санитарной помощи и амбулаторных условиях, включая отделение неотложной помощи. Числовой результат (возможный балл от –2 до 9) чаще всего группируется в категории «маловероятные» или «вероятные». Оценка Уэллса, равная двум или более, означает, что ТГВ считается «вероятным» (вероятность около 28%), в то время как те, у кого более низкая оценка, считается «маловероятными» для развития ТГВ (вероятность около 6%). У тех, у кого маловероятно ТГВ, диагноз исключается из-за отрицательного анализа крови на D-димер. У людей с вероятным ТГВ УЗИ является стандартной визуализацией, используемой для подтверждения или исключения диагноза. Визуализация также необходима стационарным больным с подозрением на ТГВ и пациентом, изначально отнесенным к категории маловероятных ТГВ, но имеющим положительный тест на D-димер.
В то время как оценка Уэллса преобладающим и наиболее изученным правилом клинического прогноза для ТГВ, у него есть недостатки. Оценка Уэллса требует субъективной оценки вероятности альтернативного диагноза и хуже работает у пожилых людей и лиц с предшествующим ТГВ. Голландское правило первичной медицинской помощи также было одобрено для использования. Он содержит только общие, но требует получения значений D-димера. Согласно этому правилу прогноза три или менее балла означают, что у низкого уровня риск ТГВ. Результат или более баллов указывает на необходимость четырех ультразвукового исследования. Вместо использования правил прогнозирования врачебной оценки можно провести предварительную оценку вероятности ТГВ с использованием клинической оценки и гештальта, но правила прогнозирования более надежны.
| Критерии | Оценка Уэллса для ТГВ | Голландское правило первичной медицинской помощи |
|---|---|---|
| Активный рак (лечение в течение последних 6 месяцев или паллиативное лечение) | +1 балл | +1 балл |
| Отек икр ≥ 3 см по сравнению с бессимптомным теленком (измерено на 10 см ниже бугристости большеберцовой кости ) | +1 балл | +2 балла |
| Набухшие односторонние поверхностные вены (без варикозного расширения, на ноге с симптомами) | +1 балл | +1 балл |
| Односторонний отек с ямками (в ноге с симптомами) | +1 балл | — |
| Предыдущий документально подтвержденный ТГВ | +1 балл | — |
| Отек всей ноги | +1 балл | — |
| Локальная болезненность по ходу глубоких вен | +1 балл | — |
| Паралич, парез или недавняя иммобилизация нижних конечностей гипсовой повязкой | +1 балл | — |
| Недавно прикован к постели ≥ 3 дней или серьезно операция, потребовавшая регионарной или общей анестезии в течение пос ледних 12 недель | +1 балл | +1 балл |
| Альтернативный диагноз не менее вероятен | -2 балла | — |
| Положительный D-димер (≥ 0,5 мкг / мл или 1,7 нмоль / л) | — | +6 баллов |
| Отсутствие травмы ноги | — | +1 балл |
| Мужской пол | — | +1 балл |
| Использование оральных контрацептивов | — | + 1 балл |
Компрессионное УЗИ при подозрении на тромбоз глубоких вен является стандартным диагностическим методом, и он очень чувствителен для этого начального ТГВ. Ультразвук сжатия считается положительным, если стенки нормально сжимаемые вен не разрушаются под легким давлением. Визуализация сгустка иногда возможна, но не требуется. Можно использовать три метода компрессионного ультразвукового исследования, причем два из трех методов требуют повторного ультразвукового исследования через несколько дней, чтобы исключить диагноз. Ультразвук всей ноги - это, который не требует повторного ультразвукового исследования, но проксимальный вариант компрессионный используется часто, поскольку дистальный ТГВ в редких случаях имеет клиническое значение. Ультразвуковые методы, в том числе дуплекс и цветовой допплер, могут быть дополнительные характеристики сгустка, ультразвуковая допплерография особенно полезна при несжимаемых подвздошных венах.
Венография с компьютерной томографией, МРТ-венография или МРТ без контрастирования также диагностическими возможностями. золотым стандартом для оценки методов визуализации контрастная венография, при которой в периферическую вену пораженной конечности вводят контрастный агент и делают рентгеновские снимки, чтобы выявить, есть ли в венозном кровотоке. был заблокирован. Из-за его стоимости, инвазивности, доступности и других ограничений этот тест выполняется редко.

Ультразвук с видимым тромбом в левой бедренной вене. (Общая бедренная вена находится дистальнее наружной подвздошной вены.)

Ультразвуковая допплерография показывает отсутствие кровотока и гиперэхогенность в свернувшейся бедренной вене (помечена субарториальной) дистальнее точки ветвления глубокая бедренная вена. По сравнению с этим сгустком, сгустки, вместо этого закупоривают общие бедренные вену, вызывают более серьезные последствия из-за воздействия на большую часть ноги.

КТ брюшной полости демонстрирует подвздошно-бедренный ТГВ со сгустком в правой общей подвздошной вене. таза
Лечение ТГВ оправдано, когда сгустки либо проксимальные, дистальные и симптоматические, либо верхние конечности и симптоматические. Антикоагулянтные препараты или препараты для разжижения крови - это типичное лечение после обследования пациентов, чтобы убедиться, что они не подвержены кровотечению. Однако лечение зависит в зависимости от локализации ТГВ. Например, в изолированном дистальном ТГВ вместо антикоагруферная терапия, ультразвуковое наблюдение (второе исследование через 2 недели для проверки проксимальных сгустков). Тем не менее, пациенты с изолированным дистальным ТГВ с высоким риском рецидива ВТЭ обычно получают антикоагулянты, как если бы у них был проксимальный ТГВ. Пациенты с низким риском рецидива могут получить курс антикоагуляции от четырех до шести недель, более низкие дозы или вообще не принимать антикоагулянты. Напротив, пациенты с проксимальным ТГВ должны получать антикоагулянтную терапию не менее 3 месяцев.
Некоторые антикоагулянты можно принимать внутрь, и эти пероральные препараты включают варфарин (антагонист витамина К. ), ривароксабан (фактор-ингибитор Ха ), апиксабан (ингибитор фактора Ха), дабигатран (прямой ингибитор тромбина ) и эдоксабан (ингибитор фактора Ха). Другие антикоагулянты нельзя принимать внутрь. Эти парентеральные (непероральные) лекарственные средства включают низкомолекулярный гепарин, фондапаринукс и нефракционированный гепарин. Одних пероральных лекарств достаточно, если их принимать отдельно, в то время как другие используют дополнительного разбавителя парентеральной крови. Ривароксабан и апиксабан являются типичными лекарствами первой линии, и их достаточно при пероральном приеме. Ривароксабан принимают один раз в день, а апиксабан - два раза в день. Варфарин, дабигатран и эдоксабан требуют использования парентерального антикоагулянта для начала пероральной антикоагулянтной терапии. Когда для лечения ВТЭ назначается варфарин, назначают парентеральный антикоагулянт вместе с варфарином минимум в течение 5 дней, после чего следует терапия только варфарином. Варфарин принимается для поддержания международного нормализованного отношения (INR) 2,0–3,0 с целевым значением 2,5. Польза варфарина снижается по мере увеличения продолжительности лечения, а риск кровотечения увеличивается с возрастом. При использовании пероральных антикоагулянтов действия первого ряда периодический мониторинг МНО не требуется. В целом, антикоагулянтная терапия сложна, и многие обстоятельства могут повлиять на то, как эти методы лечения.

 Структурные представления основы гепаринов (слева), которые различаются по размеру их цепочки, и синтетического пентасакарида (пять сахаров) фондапаринукс (справа)
Структурные представления основы гепаринов (слева), которые различаются по размеру их цепочки, и синтетического пентасакарида (пять сахаров) фондапаринукс (справа) Продолжительность антикоагулянтной терапии (будет ли она длиться от 4 до 6 Фактор при принятии клинического недель решения, от 6 до 12 недель, от 3 до 6 месяцев или бесконечно). изготовление. Если проксимальный ТГВ спровоцирован хирургическим вмешательством или травмой, стандартным является трехмесячный курс антикоагуляции. Когда первая ВТЭ представляет собой проксимальный ТГВ, который либо неспровоцирован, либо связан с преходящим нехирургическим фактором риска, можно использовать дозы антикоагуляции на срок от 3 до 6 месяцев. У пациентов с годовым риском ВТЭ более 9%, как и после неспровоцированного эпизода, возможна длительная антикоагулянтная терапия. Те, кто заканчивают лечение варфарином после идиопатической ВТЭ с повышенным уровнем D-димера, демонстрируют повышенный риск рецидива ВТЭ (около 9% против около 4% для нормальных результатов), и этот результат можно использовать при принятии клинических решений. Результаты теста на тромбофилию редко влияют на продолжительность лечения.
Лечение острого тромбоза нижних конечностей можно продолжать дома, а не госпитализировать. Это применимо до тех пор, пока люди чувствуют себя готовыми к этому, и те, у кого есть тяжелые симптомы со стороны ног или сопутствующие заболевания, не подходят. Ожидается такая домашняя обстановка: которая может вызвать возвращение в больницу в случае необходимости, поддержку со стороны семьи или друзей и доступ по телефону. Ходьба рекомендуется тем, у кого нет сильной боли или отеков. Ступенчатые компрессионные чулки, которые обеспечивают более высокое давление на колени, могут быть испытаны для симптоматического лечения острых симптомов ТГВ, но они не рекомендуются для снижения риска посттромботического синдрома, поскольку они рекомендуют использовать преимущества использования для этой цели «может быть неопределенной». Кроме того, компрессионные чулки могут не уменьшить рецидивы ВТЭ. Тем не менее, они рекомендуются пациентам с изолированным дистальным ТГВ.
Неспровоцированная ВТЭ может сигнализировать о наличии неизвестного рака, поскольку это является основным заболеванием до 10% неспровоцированных дел. Необходима тщательная клиническая оценка, которая должна быть медицинский осмотр, обзор истории и скрининг на рак, проводимый людей среди возраста. Считается целесообразным обзор предварительных изображений, а также обзор исходных результатов анализа крови, включая общий анализ крови, почечный и печеночную функцию, PT и АЧТВ. "Не рекомендуется получать онкомаркеры или КТ брюшной полости и таза у бессимптомных лиц. NICE рекомендует не проводить дальнейшие исследования у тех, у кого нет соответствующих признаков или симптомов.
Тромболизис - это лечение доказало свою эффективность против опасностей для сгустков крови при инсульте и инсульте. Недостатки катетер-направленного тромболизиса (предпочтительный метод введения фермента, разрушающего тромбы), включая риск кровотечения, сложность и стоимость процедуры. Таким образом, антикоагулянтная терапия предпочтительным лечением ТГВ. это предпочтение не относится к тем, у кого ТГВ настолько серьезен, что возникает «надвигающаяся венозная гангрена». али лучшими на катетер-направленный тромбоз, кандидат подвздошно-бедренный ТГВ, симптомы менее 14 дней, хорошее функциональное состояние (способность выполнять повседневную деятельность ), ожидаемая продолжительность жизни минимум 1 год и низкий риск кровотечения. Однако следует отметить, что существует множество противопоказаний к тромболизису. Катетер-направленный тромболизис подвздошно-бедренного ТГВ был связан со снижением тяжести посттромботического синдрома при расчетном использовании затрат и эффективности около 138 000 долларов на прибавку QALY. Голубую флегмазию (нижнее левое изображение) можно лечить катетер-направленным тромболизисом. При обнаружении острого компартмент-синдрома требуется срочная фасциотомия.
Случай голубой флегмазии в левой ноге

Венограмма перед катетер-направленным тромболизисом против синдрома Педжета-Шреттера, редкого и тяжелого ТГВ руки, показанного здесь у практикующего дзюдо, с сильно ограниченным кровотоком в вене

После лечения катетер-направленным тромболизисом кровоток в подмышечной и подключичной вене значительно улучшился. Впоследствии была выполнена резекция первого ребра для снижения риска рецидива DVT и риска последствий от компрессии выходного торакального канала.
 Фильтр IVC
Фильтр IVC фильтр нижней полой вены (фильтр IVC) является потенциальным вариантом лечения, когда стандартное лечение острого DVT, антикоагуляция, абсолютно противопоказано (невозможно), или если у кого-то развивается PE, несмотря на антикоагулянты. Однако обзор NICE 2020 года обнаружил «мало веских доказательств» их использования. Исследование 2018 года связывало размещение фильтра IVC с 50% снижением PE, увеличением DVT на 70% и увеличением 30-дневной смертности на 18% по сравнению с отсутствием установки IVC. Таким образом, если у кого-то развивается ПЭ, несмотря на антикоагулянтную терапию, следует уделить внимание оптимизации антикоагулянтной терапии и решить другие связанные проблемы, прежде чем рассматривать вопрос о размещении фильтра НПВ.
Устройство для механической тромбэктомии может удалить венозные сгустки, хотя ACCP рассматривает этот вариант только в следующих случаях: «Подвздошно-бедренный ТГВ, симптомы для < 7 days (criterion used in the single randomized trial), good functional status, life expectancy of ≥ 1 year, and both resources and expertise are available." Anticoagulation alone is suggested over thrombectomy.
Для предотвращения образования тромбов среди населения в целом, включая упражнения для ног и Рекомендуется ходить часами сидя, вести активный образ жизни и поддерживать здоровую массу тела. Ходьба увеличивает кровоток по венам ног. Избыточный вес тела можно изменить, в отличие от большинства факторов риска, а также вмешательства или изменения образа жизни, которые помогают кому-то с избыточным весом или ожирением похудеть снизить риск ТГВ Статины были исследованы для первичная профилактика и исследование JUPITER, в котором используются зовался статин розува, предоставили некоторые предварительные доказательства эффективности. Из всех изученных статинов розувастатин оказался единственным, способным снизить риск ВТЭ. Однако число , необходимое для лечения с целью предотвращения одной исходной ВТЭ, составляет около 2000, что ограничивает его применимость.
Антикоагуляция, иногда увеличивающая кровотечения, используется бессрочно (пожизненное лечение) у пациентов с высоким риском рецидива. Риск сильного кровотечения при длительной антикоагуляции составляет около 3% в год, а точка, в которой годовой риск ВТЭ, считается, оправдывает длительную антикоагулянтную терапию, оценивается от 3 до 9%. Обычно длительная антикоагулянтная терапия рассматривается только тогда, когда индивидуальный риск ВТЭ превышает 9% в год. Например, дефицит антитромбина, сильный или умеренно сильный фактор риска, несет в себе годовой риск ВТЭ всего 0,8–1,5%; Таким образом, бессимптомные пациенты с тромбофилией не нуждаются в длительной антикоагуляции. Если кто-то решает прекратить антикоагулянтную терапию после неспровоцированной ВТЭ, можно использовать аспирин для снижения риска рецидива, но он менее эффективен для предотвращения ВТЭ, чем антикоагуляция. Статины также были исследованы на предмет их способности снижать частоту рецидивов ВТЭ, при этом некоторые исследования подтверждают эффективность.
 Низкомолекулярный гепарин обычно вводят подкожными инъекциями иглой под кожей этих окрашенных участков
Низкомолекулярный гепарин обычно вводят подкожными инъекциями иглой под кожей этих окрашенных участков Для госпитализированных пациентов с острыми заболеваниями рекомендуется вводить парентеральный антикоагулянт, хотя потенциальная чистая польза не определена. Госпитализированному пациенту в критическом состоянии рекомендуется нефракционированный гепарин или низкомолекулярный гепарин вместо отказа от этих лекарств.
 Разрез для завершенной операции по замене операции коленного сустава, процедура, которая может ускорить формирование ТГВ
Разрез для завершенной операции по замене операции коленного сустава, процедура, которая может ускорить формирование ТГВ Серьезная ортопедическая операция - полная замена тазобедренного сустава, полная замена коленного сустава или - имеет высокий риск возникновения ВТЭ. Если после этих операций не применяется профилактика, вероятность развития симптоматической ВТЭ в течение 35 дней составляет около 4%. После серьезной ортопедической операции назначают разбавитель крови или аспирин.