| Аспирационная пневмония | |
|---|---|
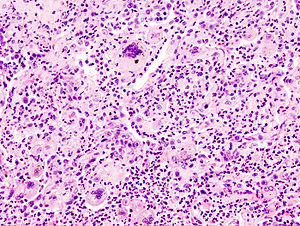 | |
| Микроскопическое изображение аспирационной пневмонии у пожилого человека с неврологическим заболеванием. Обратите внимание: гигантоклеточная реакция на инородное тело. | |
| Специальность | Скорая помощь, пульмонология |
| Симптомы | Лихорадка, кашель |
| Осложнения | Абсцесс легкого |
| Обычное начало | Пожилые люди |
| Факторы риска | Пониженный уровень сознания, проблемы с глотанием, алкоголизм, кормление через зонд, плохое здоровье полости рта |
| Метод диагностики | На основании анамнеза, симптомов, рентгенографии грудной клетки, посев мокроты |
| Дифференциальный диагноз | Химический пневмонит, туберкулез |
| Медикаменты | Клиндамицин, меропенем, ампициллин / сульбактам, моксифлоксацин |
| Частота | ~ 10% случаев пневмонии, требующих госпитализации |
Аспирационная пневмония - это тип инфекции легких, которая возникает из-за относительно большого количества материала из попадание желудка или рта в легкие. Признаки и симптомы часто включают лихорадку и кашель с относительно быстрым началом. Осложнения могут включать абсцесс легкого. Некоторые включают химическое воспаление легких как подтип, который возникает из-за кислого, но неинфекционного содержимого желудка, попадающего в легкие.
Инфекция может быть вызвана разнообразие бактерий. Факторы риска включают снижение уровня сознания, проблемы с глотанием, алкоголизм, кормление через зонд и плохое здоровье полости рта. Диагноз обычно основывается на имеющемся анамнезе, симптомах, рентгенограмме грудной клетки и посеве мокроты. Отличить от других типов пневмонии может быть сложно.
Лечение обычно проводится антибиотиками, такими как клиндамицин, меропенем, ампициллин / сульбактам или моксифлоксацин. Пациентам, страдающим только химическим пневмонитом, антибиотики обычно не требуются. Среди людей, госпитализированных с пневмонией, около 10% связаны с аспирацией. Чаще встречается у пожилых людей, особенно в домах престарелых. Оба пола одинаково поражены.
У человека может быть коварное течение с учащенным дыханием, фол- запах мокроты, кровохарканье и лихорадка. Могут возникнуть такие осложнения, как экссудативный плевральный выпот, эмпиема и абсцессы легких. Если не лечить, аспирационная пневмония может прогрессировать с образованием абсцесса легкого. Еще одно возможное осложнение - это эмпиема, при которой гной скапливается в легких. Если происходит непрерывная аспирация, хроническое воспаление может вызвать компенсаторное утолщение внутренней части легких, что приводит к бронхоэктазу.
Аспирационная пневмония часто вызывается неправильным глотанием механизм, такой как неврологическое заболевание или в результате травмы, которая напрямую ухудшает глотание или мешает сознанию. Нарушение сознания может быть преднамеренным, например, при использовании общей анестезии во время операции. Поэтому для многих типов хирургических операций людей, готовящихся к операции, просят ничего не принимать внутрь (nil per os, сокращенно NPO) как минимум за четыре часа до операции. Эти условия позволяют бактериям проникать в легкие, что способствует развитию инфекции.
Бактерии, участвующие в аспирационной пневмонии, могут быть аэробными или анаэробный. К распространенным аэробным бактериям относятся:
Анаэробные бактерии также играют ключевую роль в патогенез аспирационной пневмонии. Они составляют большую часть нормальной микрофлоры полости рта, и наличие гнилостной жидкости в легких с большой вероятностью указывает на аспирационную пневмонию, вызванную анаэробным организмом. Хотя сложно подтвердить присутствие анаэробов с помощью культур, лечение аспирационной пневмонии обычно включает анаэробное покрытие. Возможными анаэробными бактериями являются:
Аспирация определяется как вдыхание содержимого ротоглотки или желудка в легочное дерево. В зависимости от состава аспирата описаны три осложнения:
Местоположение часто зависит от силы тяжести и положения человека. Обычно чаще всего поражаются правая средняя и нижняя доли легкого из-за большего калибра и более вертикальной ориентации правого главного бронха. Люди, которые производят аспирацию стоя, могут иметь двусторонний инфильтрат нижней доли легкого. Правая верхняя доля - это обычная область консолидации, где жидкость скапливается в определенной области легкого у алкоголиков, которые проводят аспирацию в положении лежа на спине.
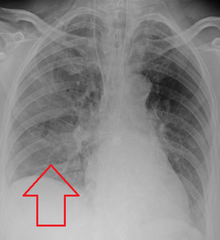 Аспирационная пневмония у человека, находящегося на ИВЛ, с центральным магистраль и назогастральный зонд
Аспирационная пневмония у человека, находящегося на ИВЛ, с центральным магистраль и назогастральный зонд Оценка аспирации обычно выполняется с помощью видеофлюороскопического исследования глотания, включающего радиологическую оценку механизма глотания с помощью тестов с консистенциями жидкой и твердой пищи. Эти исследования позволяют оценить проникновение в голосовые складки и ниже, но не являются чувствительным и специфическим маркером аспирации. Кроме того, трудно отличить аспирационную пневмонию от аспирационной пневмонии.
Аспирационная пневмония обычно диагностируется на основании сочетания клинических обстоятельств (люди с факторами риска аспирации) и рентгенологических данных (инфильтрат в нужном месте). Рентген грудной клетки обычно выполняется при подозрении на любую пневмонию, включая аспирационную пневмонию. Результаты рентгенологического исследования грудной клетки, подтверждающие аспирационную пневмонию, включают локализованную консолидацию в зависимости от положения пациента, когда произошла аспирация. Например, у людей, которые лежат на спине во время аспирации, часто развивается уплотнение в правой нижней доле легкого. Посев мокроты не используется для диагностики аспирационной пневмонии из-за высокого риска заражения. Клинические симптомы могут также усилить подозрение на аспирационную пневмонию, включая новое затруднение дыхания и лихорадку после аспирационной пневмонии. Аналогичным образом, данные физического осмотра, такие как измененные звуки дыхания, слышимые в пораженных полях легких, также могут указывать на аспирационную пневмонию. Некоторые случаи аспирационной пневмонии вызваны аспирацией частиц пищи или других твердых частиц, таких как фрагменты таблеток; они могут быть диагностированы патологоанатомами на биопсии легкого.
Хотя аспирационная пневмония и химический пневмонит могут казаться похожими, важно различать эти два вида из-за большого различия в управлении этими условиями. Химический пневмонит вызывается повреждением внутреннего слоя легочной ткани, что вызывает приток жидкости. Воспаление, вызванное этой реакцией, может быстро вызвать аналогичные явления, наблюдаемые при аспирационной пневмонии, такие как повышенное количество лейкоцитов (лейкоцитов ), рентгенологические данные и лихорадка. Однако важно отметить, что симптомы химического пневмонита вызваны воспалением, а не инфекцией, как это наблюдается при аспирационной пневмонии. Воспаление - это иммунный ответ организма на любую предполагаемую угрозу для организма. Таким образом, лечение химического пневмонита обычно включает удаление воспалительной жидкости и поддерживающие меры, в частности, исключение антибиотиков. Противомикробные препараты используются только при химическом пневмоните, осложненном вторичной бактериальной инфекцией.
Существует несколько практик, связанных со снижением заболеваемости и тяжести аспирационной пневмонии, как подробно описано ниже.
Исследования показали, что чистое снижение количества бактерий в полости рта было связано с уменьшением как заболеваемости аспирационной пневмонией, так и смертности от аспирационной пневмонии. Один широкий метод уменьшения количества бактерий во рту включает использование противомикробных препаратов, начиная от местных антибиотиков до внутривенного применения антибиотиков. В то время как использование антибиотиков направлено на уничтожение и сдерживание роста бактерий, механическое удаление бактерий полости рта стоматологом также играет ключевую роль в снижении бактериальной нагрузки. Уменьшая количество бактерий во рту, также снижается вероятность заражения при аспирации. Есть данные, свидетельствующие о том, что для людей, находящихся в критическом состоянии, которым требуется зонд для кормления, риск аспирационной пневмонии можно снизить, вставив зонд для кормления в двенадцатиперстную кишку или тощую кишку (постпилорическое кормление), по сравнению с введением зонда для кормления. в желудок (кормление из желудка ).
У многих людей с риском аспирационной пневмонии нарушен механизм глотания, что может увеличить вероятность аспирации частиц пищи во время еды. Есть некоторые доказательства чтобы указать, что тренировка различных частей тела, участвующих в акте глотания, включая язык и губы, может уменьшить количество эпизодов аспирационной и аспирационной пневмонии; однако для подтверждения этого преимущества необходимы дальнейшие исследования. Другие простые действия во время кормления могут улучшить способность человека глотать и, таким образом, снизить риск аспирации, включая изменение положения и помощь при кормлении.
Многие случаи as пиратство происходит во время хирургических операций, особенно во время анестезии индукции. Введение анестезии вызывает подавление защитных рефлексов, в первую очередь рвотного рефлекса. В результате частицы желудка могут легко попасть в легкие. Некоторые факторы риска предрасполагают людей к аспирации, особенно состояния, вызывающие дисфункцию верхних отделов желудочно-кишечного тракта. Выявление этих условий до начала операции имеет важное значение для надлежащей подготовки во время процедуры. Пациентам также рекомендуется голодать перед процедурами. Другие методы, которые могут быть полезными, но не были хорошо изучены, включают лекарства, снижающие кислотность желудочного содержимого и индукцию быстрой последовательности. С другой стороны, что касается снижения кислотности желудка, необходима кислая среда для уничтожения организмов, колонизирующих желудочно-кишечный тракт; агенты, такие как ингибиторы протонной помпы, которые снижают кислотность желудка, могут способствовать росту бактерий и повышать риск пневмонии.
Основное лечение аспирационной пневмонии заключается в использование антибиотиков для удаления бактерий, вызывающих инфекцию. Требуется широкий охват антибиотиками, чтобы учесть различные типы бактерий, которые могут вызвать инфекцию. В настоящее время рекомендуемые антибиотики включают клиндамицин, меропенем, эртапенем, ампициллин / сульбактам и моксифлоксацин. В потенциально потенциально опасных случаях рекомендуется лечение пиперациллин / тазобактам, цефепим, левофлоксацин, имипенем или меропенем. устойчивость к антибиотикам. Типичная продолжительность антибактериальной терапии составляет от 5 до 7 дней. Если в легких имеется большое скопление жидкости, дренаж жидкости также может помочь в процессе заживления.
Врачи, занимающиеся дисфагией, часто рекомендуют изменить режим питания, изменить положение головы, или отмена всего перорального приема. Хотя исследования показали, что загустевшие жидкости могут уменьшить аспирацию за счет замедления времени прохождения через глотку, они также продемонстрировали увеличение остатков в глотке с риском задержки аспирации. Способность клинических вмешательств снизить заболеваемость пневмонией относительно неизвестна. Изменения в диете или отказ от приема внутрь также не влияют на способность пациента справляться с собственными выделениями. Индивидуальная энергия пациента может повлиять на развитие легочных инфекций больше, чем аспирация. Также повышенный риск пневмонии существует у пациентов с дисфагией пищевода по сравнению с пациентами с инсультом, потому что состояние пациентов с инсультом улучшится по мере выздоровления после острого повреждения, тогда как дисфагия пищевода, вероятно, со временем ухудшится. В одной когорте пациентов с аспирационной пневмонией общая трехлетняя смертность составила 40%.
Исследования показали, что аспирационная пневмония связана с общим повышением внутрибольничной смертности по сравнению с другими формами пневмонии. Дальнейшие исследования, посвященные различным временным интервалам, включая 30-дневную, 90-дневную и годовую смертность. Лица с диагнозом аспирационная пневмония также подвергались повышенному риску развития эпизодов пневмонии в будущем. Фактически, эти люди также оказались подвержены более высокому риску повторной госпитализации после выписки из больницы. Наконец, одно исследование показало, что люди с диагнозом аспирационная пневмония с большей вероятностью потерпят неудачу в лечении по сравнению с другими типами пневмонии.
Старение увеличивает риск дисфагии. Распространенность дисфагии в домах престарелых составляет примерно 50%, а у 30% пожилых людей с дисфагией развивается аспирация. Для лиц старше 75 лет риск пневмонии из-за дисфагии в шесть раз выше, чем для 65-летних. Из-за множества факторов, таких как слабость, снижение эффективности глотания, снижение кашлевого рефлекса и неврологические осложнения, дисфагия может рассматриваться как гериатрическая. синдром. У пожилых часто встречается атипичное предлежание. У пожилых пациентов может быть нарушена функция Т-лимфоцитов и, следовательно, у них может не развиться фебрильная реакция. Мукоцилиарный клиренс у пожилых людей также нарушается, что приводит к уменьшению выделения мокроты и кашлю. Следовательно, они могут неспецифично проявляться с различными гериатрическими синдромами.
У пожилых людей дисфагия является значительным фактором риска развития аспирационной пневмонии. Аспирационная пневмония чаще всего развивается из-за микроабсорбции слюны или бактерий, переносимых с пищей и жидкостями, в сочетании с нарушением иммунной функции хозяина. Хроническое воспаление легких является ключевым признаком аспирационной пневмонии у пожилых жителей дома престарелых и проявляется спорадической лихорадкой (один день в неделю в течение нескольких месяцев). Радиологический обзор показывает хроническое воспаление в консолидированной ткани легкого, связывающее хроническую микроабсорбцию и хроническое воспаление легких.
После падений удушение пищей является второй по значимости причиной предотвратимой смерти в сфере ухода за престарелыми. Хотя риск удушья пищей обычно связан с маленькими детьми, данные показывают, что у людей старше 65 лет частота удушья в семь раз выше, чем у детей в возрасте 1–4 лет.
Сообщаемая распространенность дисфагии у пациентов с болезнью Паркинсона колеблется от 20% до 100% из-за различий в методах оценки функции глотания. В отличие от некоторых медицинских проблем, таких как инсульт, дисфагия при болезни Паркинсона ухудшается по мере прогрессирования болезни. Аспирационная пневмония была наиболее частой причиной экстренной госпитализации пациентов с болезнью Паркинсона, длительность болезни которых составляла более 5 лет, а пневмония была одной из основных причин смерти.
Знакомая модель оказания помощи людям с запущенной деменцией и дисфагией - это вращающаяся дверь повторяющихся инфекций грудной клетки, часто связанных с аспирацией и связанной с этим повторной госпитализацией. Многие люди с деменцией сопротивляются еде или безразличны к ней и не могут управлять пищевым болюсом. Есть также множество факторов, способствующих этому, таких как плохая гигиена полости рта, высокий уровень зависимости от положения и кормления, а также необходимость отсасывания через рот. Таким образом, зондовое кормление может считаться более безопасным вариантом, однако эффективность зондового питания у людей с развитой деменцией не доказана. Таким образом, предпочтительным вариантом является продолжение приема пищи и питья перорально, несмотря на риск развития инфекций грудной клетки.
| Классификация | D |
|---|---|
| Внешние ресурсы |