| Облитерирующий бронхиолит (OB) | |
|---|---|
| Другие названия | Облитерирующий бронхиолит. констриктивный бронхиолит (CB),. синдром облитерирующего бронхиолита (БОС),. попкорн в легких |
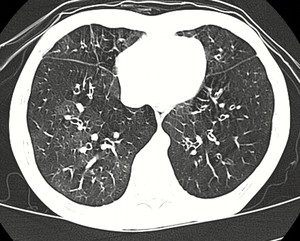 | |
| КТ высокого разрешения, показывающая облитерирующий бронхиолит с мозаичной аттенюацией, бронхоэктазиями, захватом воздуха и утолщением бронхов | |
| Специальность | Пульмонология |
| Симптомы | Сухой кашель, одышка, хрипы, чувство усталости |
| Обычное начало | Ухудшается от нескольких недель до месяцев |
| Причины | Токсичные пары, респираторные инфекции, заболевание соединительной ткани, после трансплантации костного мозга или трансплантации сердце-легкие |
| Метод диагностики | компьютерная томография, исследование функции легких, легкое биопсия |
| Дифференциальный диагноз | Астма |
| Лечение | Кортикостероиды, иммунодепрессанты, трансплантат легкого |
| Прогноз | Часто плохой |
| Частота | Редко |
Облитерирующий бронхиолит (OB), также известный как констриктивный бронхиолит и попкорн легкого, представляет собой заболевание, которое приводит к обструкции мельчайших дыхательных путей легкие (бронхиолы ) из-за воспаления. Симптомы включают сухой кашель, одышку, хрипы и чувство усталости. Эти симптомы обычно ухудшаются в течение недель или месяцев. Это не связано с криптогенной организующей пневмонией, ранее известной как облитерирующий бронхиолит, организующей пневмонию.
Причины включают вдыхание токсичных паров, респираторные инфекции, заболевание соединительной ткани или осложнения. после трансплантации костного мозга или сердце-легкие. Симптомы могут появиться только через две-восемь недель после токсического воздействия или заражения. Основной механизм включает воспаление, которое приводит к образованию рубцовой ткани. Диагноз ставится на основании компьютерной томографии, исследования функции легких или биопсии легкого . Рентген грудной клетки часто бывает нормальным.
Хотя болезнь необратима, лечение может замедлить дальнейшее ухудшение. Это может включать использование кортикостероидов или иммуносупрессивных препаратов. Может быть предложена трансплантация легкого. Результаты часто плохие, большинство людей умирают в течение нескольких месяцев или лет.
Облитерирующий бронхиолит редко встречается в общей популяции. Однако он поражает около 75% людей через десять лет после трансплантации легких и до 10% людей, которым была сделана трансплантация костного мозга от кого-то другого. Впервые это состояние было четко описано в 1981 году. Предыдущие описания имели место еще в 1956 году, а термин «облитерирующий бронхиолит» впервые использовал Рейно в 1835 году.
Облитерирующий бронхиолит приводит к ухудшению одышки, хрипов и сухого кашля. Симптомы могут проявляться постепенно, а серьезные симптомы могут возникать внезапно. Эти симптомы представляют собой обструктивную картину, которая необратима при лечении бронходилататорами и должна быть связана с различными поражениями легких. Эти инсульты включают ингаляционное повреждение, аутоиммунное повреждение после трансплантации, постинфекционное заболевание, лекарственные реакции и несколько аутоиммунных заболеваний.
Облитерирующий бронхиолит имеет множество возможных причин, включая коллагеновая сосудистая болезнь, отторжение трансплантата у пациентов с трансплантатом органов, вирусная инфекция (аденовирус, респираторно-синцитиальный вирус, грипп, ВИЧ, цитомегаловирус ), синдром Стивенса – Джонсона, пневмоцистная пневмония, лекарственная реакция, аспирация и осложнения недоношенности (бронхолегочная дисплазия ) и воздействия токсичных паров, включая диацетил, диоксид серы, диоксид азота, аммиак, хлор, тионилхлорид, метилизоцианат, фтороводород, бромистый водород, хлористый водород, сероводород, фосген, полиамидно-аминные красители, горчичный газ и озон. Он также может присутствовать у пациентов с ВЗК, системной красной волчанкой, ювенильным идиопатическим артритом, ревматоидным артритом, ГЭРБ, нефропатия IgA и атаксия телеангиэктазия. Активированный уголь, как известно, вызывают это при аспирации. Это вызвало прием внутрь больших доз папаверина с овощами Sauropus androgynus. Кроме того, заболевание может быть идиопатическим (без известной причины).
Облитерирующий бронхиолит является частым осложнением при трансплантации легкого, поскольку пересаженные легкие подвергаются большему риску аллоиммунизации по сравнению со здоровыми легкими. Заболевание часто называют синдромом облитерирующего бронхиолита (БОС) после трансплантации легких и трансплантации гемопоэтических стволовых клеток (ТГСК). Пациенты, у которых развивается BOS после трансплантации легких, различаются по срокам и тяжести заболевания. Пациенты часто изначально имеют нормальную функцию легких при тестировании функции легких и нормальные рентгенограммы грудной клетки. По мере прогрессирования заболевания у них появляются симптомы одышки, кашля и хрипов, так как их функции легких ухудшаются. В 2001 г. Журнал трансплантации сердца и легких опубликовал обновленные рекомендации по оценке степени тяжести БОС. Первоначальные рекомендации и система классификации были опубликованы в 1993 году Международным обществом трансплантации сердца и легких. Их система оценки основана на изменениях ОФВ 1 у пациентов по сравнению с исходным уровнем. Когда пациентам впервые ставится диагноз БОС, у них устанавливается исходная функция легких путем проведения функционального тестирования легких во время постановки диагноза. Система оценки BOS выглядит следующим образом:
BOS 0: FEV 1>90% от исходного уровня и FEF 25-75>75% от исходного уровня
BOS 0-p: FEV 1 81-89% от исходного и / или FEF 25-75 <= 75% of baseline
BOS 1: FEV 1 66-80% от исходный уровень
BOS 2: FEV 1 51-65% от исходного уровня
BOS 3: FEV 1 50% или менее от исходного уровня
Система баллов показывает возрастающую тяжесть заболевания по мере увеличения числа BOS.
Облитерирующий бронхиолит поражает до 5,5% людей, получивших ТГСК. Одним из самых серьезных факторов риска после ТГСК является развитие РТПХ с риском 14%. Другие факторы риска после трансплантации, включая употребление табака, возраст донора, возраст реципиента, более низкое исходное соотношение FEV1 / FVC, некавказскую расу, периферические и более низкие уровни циркулирующего IgG. Однако исследования показали неоднозначные результаты в отношении этих других факторов риска. Была показана связь между повышенным использованием периферических стволовых клеток и риском развития облитерирующего бронхиолита. Кроме того, исследования показали повышенный риск развития заболевания в течение первого года после трансплантации, если человек инфицирован респираторно-синцитиальным вирусом или вирусом парагриппа в течение первых 100 дней после трансплантации.
 Диацетил
Диацетил Есть много промышленных ингалянтов, которые, как известно, вызывают различные типы бронхиолитов, включая облитерирующий бронхиолит.
Промышленные рабочие, у которых был бронхиолит:
диацетил представляет собой химическое вещество, используемое для производства искусственного масляного ароматизатора во многих пищевых продуктах, таких как конфеты и попкорн для микроволновых печей, и которое естественным образом встречается в винах. Впервые это привлекло внимание общественности, когда у восьми бывших сотрудников завода по производству попкорна Gilster-Mary Lee в Джаспере, штат Миссури, развился облитерирующий бронхиолит. В связи с этим в популярных средствах массовой информации облитерирующий бронхиолит стал называться «легким попкорна» или «легким попкорна». Это также называется «заболевание легких, связанное с ароматизаторами».
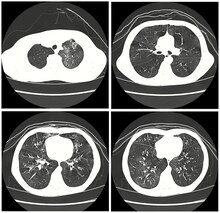 КТ высокого разрешения ребенка с постинфекционным облитерирующим бронхиолитом, показывающее узор стекла с захватом воздуха и утолщением бронхов
КТ высокого разрешения ребенка с постинфекционным облитерирующим бронхиолитом, показывающее узор стекла с захватом воздуха и утолщением бронхов Обычно встречается у маленьких детей и является наиболее частой причиной в этом возрасте. Обычно возникает после вирусной инфекции аденовируса (типы 3, 7 и 21), кори (rubeola), микоплазмы, ЦМВ, гриппа и парагриппа. Синдром Свайера-Джеймса - редкое осложнение облитерирующего бронхиолита, вызванного корью или аденовирусом. Постинфекционный облитерирующий бронхиолит наиболее распространен в южном полушарии, особенно в таких странах, как Бразилия, Аргентина, Австралия, Чили и Новая Зеландия. В 1990-х и начале 2000-х годов в этих регионах было широко распространено заболевание. В одной из больниц в Буэнос-Айресе, детской больнице Рикардо Гутьерреса, с 1993 по 2002 год на долю этого заболевания приходилось 14% респираторного населения стационаров. Таким образом, большая часть информации о постинфекционном облитерирующем бронхиолите была получена в результате исследований, проведенных в Южной Америке.. Наиболее значимыми факторами риска заболевания являются заражение аденовирусом и необходимость поддержки аппарата искусственной вентиляции легких. В отличие от другой причины облитерирующего бронхиолита у детей, синдром Стивена Джонсона, постинфекционный облитерирующий бронхиолит имеет тенденцию быть хроническим, но непрогрессирующим заболеванием. Заболевание может по-разному влиять на детей и качество их жизни, что было изучено с помощью тестов функции легких, а также их переносимости физической нагрузки. Дети с более низкой функцией легких, согласно результатам тестирования легочной функции, имеют более низкую толерантность к физической нагрузке, что усугубляет влияние заболевания на сердечно-сосудистую функцию, поскольку они не могут поддерживать соответствующую возрасту аэробную форму. Это в конечном итоге влияет на их повседневную деятельность (ADL) и качество их жизни в будущем.
У ветеранов Ирака и Афганистана начинает проявляться форма констриктивного бронхиолита. Это было связано с тем, что ветераны оказались в ямах для сжигания мусора. Ветераны жалуются на одышку и другие астматические симптомы. Единственный способ диагностировать это состояние - сделать биопсию легкого, поскольку рентген грудной клетки и компьютерная томография вернутся в норму. Правительство по-прежнему отрицает наличие какой-либо корреляции между ожоговыми ямами и проблемами со здоровьем, но правительство начало «Реестр авиационных опасностей и открытых ожоговых ям», чтобы начать отслеживать состояние здоровья ветеранов, подвергшихся воздействию ям для сжигания, чтобы увидеть, есть ли связь.
Американская ассоциация легких относит ароматизированные электронные сигареты к риску в 2016 году. Health Canada, однако по состоянию на 2019 год не было зарегистрировано ни одного случая. Общественное здравоохранение Англии пишет, что ассоциация возникла как «некоторые ароматизаторы, используемые в электронных жидкостях для придания маслянистого вкуса, содержат химический диацетил... однако, диацетил запрещен в качестве ингредиента электронных сигарет и жидкостей для электронных сигарет в Великобритании ».
Основной механизм включает повреждение и воспаление эпителия и субстрата. эпителиальные клетки. Затем эти клетки теряют способность восстанавливать ткань, в частности, они теряют способность регенерировать эпителиальный или самый внешний слой, что приводит к избыточному росту клеток, вызывающему рубцевание. Было описано несколько путей заболевания, включая фиброзный, лимфоцитарный и опосредованный антителами. Однако, хотя каждый путь имеет более уникальную отправную точку и причину, конечным результатом по-прежнему является травма и воспаление, приводящие к рубцеванию легочной ткани. Затем рубцовая ткань затрудняет фазу выдоха дыхания, что приводит к тому, что воздух не выходит из легких. Это называется «воздушной ловушкой», что можно увидеть на медицинских изображениях. Поскольку рубцевание необратимо, болезнь, как правило, не проходит со временем и в зависимости от провокации может прогрессировать до смерти.
 Пример раннего заболевания с легким уплощением диафрагмы
Пример раннего заболевания с легким уплощением диафрагмы  Облитерирующий бронхиолит с поражением концевых дыхательных путей
Облитерирующий бронхиолит с поражением концевых дыхательных путей Облитерирующий бронхиолит часто диагностируется на основании симптомов обструктивного заболевания легких, возникших после повреждения легкого. Окончательный диагноз ставится с помощью биопсии, но из-за различного распределения поражений, приводящего к ложноотрицательным результатам тестов, и инвазивного характера этой процедуры ее часто не проводят. Для диагностики облитерирующего бронхиолита часто требуется несколько тестов, в том числе спирометрия, тесты на диффузионную способность легких (DLCO ), тесты объема легких, грудная клетка X -лучей, КТ с высоким разрешением (HRCT) и биопсия легкого.
Спирометрические тесты обычно показывают обструктивную картину и являются наиболее распространенными презентация. Слегка сниженная до нормального уровня форсированная жизненная емкость легких (ФЖЕЛ), а также уменьшенное соотношение ОФВ 1 к ФЖЕЛ и объем форсированного выдоха (ОФВ) практически без коррекции с использованием бронходиалаторов. общие результаты. Тесты объема легких могут показать гиперинфляцию (избыток воздуха в легких, вызванный захватом воздуха ). Тесты на диффузионную способность легких (DLCO ) обычно нормальны; люди с ранней стадией OB чаще имеют нормальный DLCO.
ОФВ1 (объем форсированного выдоха за 1 секунду) должен быть выше 80% от прогнозируемых значений, чтобы считаться нормальным. Облитерирующий бронхиолит снижает этот показатель до 16–21%.
Рентгенография грудной клетки на ранней стадии заболевания обычно нормальная, но может показать гиперинфляцию. По мере прогрессирования заболевания может появиться ретикулярный узор с утолщением стенок дыхательных путей. HRCT может также показать воздушную ловушку, когда сканируемый человек полностью выдыхает; также может наблюдаться утолщение дыхательных путей и помутнение легких. Распространенная находка на КТВР - это неоднородные участки с пониженной плотностью легких, что означает уменьшение диаметра сосудов и задержку воздуха. Этот рисунок часто описывается как «мозаичный рисунок» и может указывать на облитерирующий бронхиолит.
Трансторакальная биопсия легкого предпочтительнее для диагностики констриктивной биопсии легкого по сравнению с трансбронхиальной биопсией; независимо от типа биопсии, диагноз может быть поставлен только путем исследования нескольких образцов. Трансторакальная биопсия предпочтительнее трансбронхиальной из-за неоднородности и распределения поражений. OB можно разделить на две категории: констриктивный и пролиферативный. Констриктивная картина демонстрируется перибронхиолярными клеточными инфильтратами, которые в конечном итоге вызывают небольшое повреждение дыхательных путей и приводят к субэпителиальному фиброзу. Со временем бронхиальная мышца может стать фиброзной, что можно определить по окрашиванию трихромом. Что касается пролиферативного заболевания, внутрипросветные зачатки, называемые «тельцами массона», заполняют просвет, что приводит к закупорке бронхиол. Часто люди с пролиферативным заболеванием под микроскопом демонстрируют вид крыльев бабочки. Одним из ключевых критериев, который можно увидеть при биопсии, чтобы отличить констриктивное заболевание от пролиферативного, является степень поражения. Оба поражения локализуются от небольших бронхов до перепончатых бронхов, но при констриктивном заболевании поражения носят периодический характер, в то время как пролиферативное заболевание имеет непрерывное распространение.
Другие состояния, которые могут быть похожими, включают хроническая обструктивная болезнь легких, астма, бронхоэктазия, гиперчувствительность пневмонит и пневмония.
Заболевания, вызванные воздействием промышленных ингалянтов и ям для сжигания, можно предотвратить с помощью технических средств контроля (например, вытяжных шкафов или закрытых систем), средств индивидуальной защиты, мониторинг потенциально затронутого персонала, обучение и обучение работников.
Первичной профилактикой облитерирующего бронхиолита у людей, перенесших трансплантацию легкого или терапию ТГСК, является иммуносупрессия. Что касается послетрансплантации легких, обычно используется комбинация ингибитора кальциневрина в сочетании с ингибитором синетеза пуринов и глюкокортикоидом. Люди также проходят базовое тестирование функции легких после трансплантации, чтобы со временем определить, ухудшается ли их функция легких. Иммуносупрессивная схема лечения людей после ТГСК обычно включает метотрексат в сочетании с ингибитором кальциневрина для предотвращения РТПХ, фактора риска развития облитерирующего бронхиолита.
Хотя заболевание необратимо, лечение может замедлить дальнейшее ухудшение. Это может включать использование кортикостероидов или иммунодепрессантов, которые могут повлиять на возможность получить трансплантат легкого, если они предложены. Если пациенты испытывают затрудненное дыхание (гипоксемия), можно добавить кислород. Пациентам с хроническим заболеванием легких рекомендуется плановая вакцинация для предотвращения осложнений от вторичных инфекций, вызванных пневмонией и гриппом.
Реципиенты трансплантата подвержены риску повторного развития болезни, поскольку облитерирующий бронхиолит является одной из форм хроническое отторжение. Оценка вмешательств по профилактике облитерирующего бронхиолита основана на раннем обнаружении аномальных результатов спирометрии или необычного уменьшения количества повторных измерений.
«Облитерирующий бронхиолит» изначально был термином, используемым патологами для описания двух типов заболевания дыхательных путей. Один из них был облитерирующим бронхиолитом, вызывающим пневмонию (BOOP), также известный как криптогенная пневмония, а другой теперь известен как облитерирующий бронхиолит. Название криптогенный облитерирующий (констриктивный) бронхиолит используется, когда причина неизвестна.
Облитерирующий бронхиолит также не следует путать с синдромом облитерирующего бронхиолита (БОС). BOS определяется как человек, перенесший ТГСК или трансплантацию легкого и у которого развиваются симптомы или рентгенологические данные, соответствующие облитерирующему бронхиолиту, но не подтвержденный биопсией.
| Классификация | D |
|---|