| Цистоцеле | |
|---|---|
| Другие названия | Выпадение мочевого пузыря, опущенный мочевой пузырь, коллапс передней стенки влагалища |
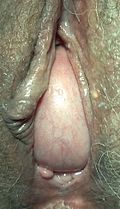 | |
| Выступающее цистоцеле через влагалище у 73-летней женщины. | |
| Произношение | |
| Специальность | Урология, гинекология |
| Симптомы | Проблемы с мочеиспусканием, неполное мочеиспускание, недержание мочи, частое мочеиспускание |
| Осложнения | Задержка мочи |
| Типы | 1, 2 степени, 3 |
| Факторы риска | Роды, запор, хронический кашель, поднятие тяжестей, избыточный вес |
| Метод диагностики | На основании симптомы и обследование |
| Дифференциальный диагноз | бартолиновая киста, наботиева киста, дивертикул уретры |
| Лечение | Изменение образа жизни, упражнения для мышц таза, вагинальный пессарий, хирургическое вмешательство |
| Частота | ~ 33% женщин>50 лет |
A цистоцеле, также известно выпадение мочевого пузыря, это заболевание, при котором мочевой пузырь женщины выпячивается в ее влагалище. У некоторых симптомы могут отсутствовать. У других могут быть проблемы с началом мочеиспускания, недержание мочи или частое мочеиспускание. Осложнения могут включать рецидивирующие инфекции мочевыводящих путей и задержку мочи. Цистоцеле и выпадение уретры часто встречаются вместе и называются цистоуретроцеле. Цистоцеле может негативно повлиять на качество жизни.
Причины включают роды, запор, хронический кашель, поднятие тяжестей, гистерэктомию, генетика и лишний вес. Основной механизм заключается в ослаблении мышц и соединительной ткани между мочевым пузырем и влагалищем. Диагноз часто основывается на симптомах и обследовании.
Если цистоцеле вызывает мало симптомов, рекомендуется избегать подъема тяжестей или напряжения. Пациентам с более выраженными симптомами может быть рекомендовано вагинальное пессарий, упражнения для мышц таза или хирургическое вмешательство. Тип обычно выполняемой операции известен как кольпорафия. Состояние становится более распространенным с возрастом. В той или иной степени страдают около трети женщин старше 50 лет.
Симптомы цистоцеле могут включать:
Мочевой пузырь, который упал из своего нормального положения во влагалище, может вызвать сомнение. Формы недержания мочи и неполного опорожнения мочевого пузыря.
Осложнения могут включать задержку мочи, повторяющиеся инфекции мочевыводящих путей и недержание мочи. Передняя стенка влагалища может фактически выступать через вход во влагалище (отверстие). Это может помешать сексуальной активности. Рецидивирующие инфекции мочевыводящих путей часто встречаются у людей с задержкой мочи. Кроме того, хотя цистоцеле можно лечить, некоторые виды лечения могут не облегчить тревожные симптомы, и может потребоваться дальнейшее лечение. Цистоцеле может повлиять на качество жизни, женщины с цистоцеле стараются не выходить из дома и избегать социальных ситуаций. В результате недержание мочи подвергает женщин риску быть помещенным в дом престарелых или учреждение длительного ухода.
Цистоцеле возникает, когда мышцы, фасция, сухожилия и соединительные ткани между мочевым пузырем и влагалищем женщины ослабевают или отслаиваются. Тип цистоцеле, который может развиться, может быть связан с одним, двумя или тремя нарушениями прикрепления стенки влагалища: дефект средней линии, паравагинальный дефект и поперечный дефект. Дефект средней линии - цистоцеле, вызванный чрезмерным растяжением стенки влагалища; паравагинальный дефект - это отделение соединительной ткани влагалища в области arcus tenineus fascia таза ; поперечный дефект - это когда лобково-шейная фасция отделяется от верхушки (верхушки) влагалища. Выпадение таза наблюдается у 40–60% рожавших женщин. У женщин с цистоцеле были выявлены мышечные травмы. Эти травмы чаще возникают у рожавших женщин, чем у рожавших. Эти мышечные травмы приводят к уменьшению поддержки передней стенки влагалища.
Некоторые женщины с заболеваниями соединительной ткани предрасположены к развитию коллапса передней стенки влагалища. До одной трети женщин с синдромом Марфана в анамнезе имели коллапс стенки влагалища. Синдром Элерса-Данлоса у женщин ассоциируется с частотой 3 из 4.
Факторами риска развития цистоцеле являются:
Заболевания соединительной ткани предрасполагают женщин к развитию цистоцеле и пролапса других органов малого таза. Прочность на разрыв стенок влагалища уменьшается, когда структура коллагеновых волокон изменяется и становится слабее.
Существует два типа цистоцеле. Первый - это вздутие живота. Считается, что это происходит из-за чрезмерного растяжения стенки влагалища и чаще всего связано со старением, менопаузой и вагинальными родами. Это можно наблюдать, когда морщинки менее заметны или даже отсутствуют. Второй тип - смещение. Смещение - это отслойка или аномальное удлинение поддерживающей ткани.
Первоначальная оценка цистоцеле может включать осмотр органов малого таза для оценки подтекания мочи, когда женщину просят надавить или сильно кашель (маневр Вальсальвы ), и передняя стенка влагалища измеряется и оценивается на предмет появления цистоцеле. Если женщина испытывает трудности с опорожнением мочевого пузыря, врач может измерить количество мочи, оставшееся в мочевом пузыре женщины после мочеиспускания, что называется остаточным мочевым пузырем. Это измеряется ультразвуком. Цистоуретрограмма при мочеиспускании - это тест, при котором делают рентгеновские снимки мочевого пузыря во время мочеиспускания. Этот рентгеновский снимок показывает форму мочевого пузыря и позволяет врачу увидеть любые проблемы, которые могут препятствовать нормальному оттоку мочи. Посев мочи и тест на чувствительность позволят оценить наличие инфекции мочевыводящих путей, которая может быть связана с задержкой мочи. Могут потребоваться другие тесты, чтобы найти или исключить проблемы в других частях мочевыделительной системы. Дифференциальный диагноз будет улучшен за счет выявления возможного воспаления желез Скине и бартолиновых желез.
Существует ряд шкал для оценки степени тяжести цистоцеле.
Метод количественной оценки пролапса тазовых органов (POP-Q), разработанный в 1996 году, позволяет количественно оценить опускание цистоцеле во влагалище. POP-Q обеспечивает надежное описание опоры передней, задней и апикальной стенки влагалища. Он использует объективные и точные измерения до контрольной точки девственной плевы. Цистоцеле и выпадение влагалища по другим причинам определяются с использованием критериев POP-Q, которые могут варьироваться от хорошей поддержки (отсутствие опускания во влагалище), о которой сообщается как стадия 0 или I POP-Q, до оценки POP-Q, равной IV, которая включает выпадение за пределы девственная плева. Она также используется для количественной оценки движения других структур в просвет влагалища и их опускания.
Система промежуточной оценки Бадена – Уокера используется как вторая по популярности система и классифицирует как легкая (степень 1), когда мочевой пузырь лишь на короткое время опускается во влагалище; (степень 2) цистоцеле, мочевой пузырь опускается достаточно глубоко, чтобы достичь входа во влагалище; и (степень 3), когда мочевой пузырь выпячивается через отверстие влагалища.
Цистоцеле можно далее описать как апикальное, медиальное, латеральное или медиолатеральное.
Апикальное цистоцеле расположено в верхней трети влагалища. Вовлеченными структурами являются внутритазовая фасция и связки. кардинальные связки и маточно-крестцовые связки подвешивают верхний купол влагалища. Считается, что цистоцеле в этой области влагалища происходит из-за дефекта кардинальной связки.
Медиальное цистоцеле формируется в средней части влагалища и связано с дефектом суспензии, вызванной дефектом системы сагиттальной подвески. в маточно-крестцовых связках и пубоцервикальной фасции. Пубоцервикальная фасция может истончиться или разорваться и образовать цистоцеле. Помощь в диагностике - создание «блестящего» пятна на эпителии влагалища. Этот дефект можно оценить с помощью МРТ.
Боковое цистоцеле формируется, когда возникает дефект как тазовой мышцы, так и ее связочно-фасциальной мышцы. Связочно-фасциальная система создает «гамакоподобную» подвеску и опору для боковых сторон влагалища. Дефекты в этой системе боковой поддержки приводят к отсутствию поддержки мочевого пузыря. Цистоцеле, которое развивается латерально, связано с анатомическим дисбалансом между передней стенкой влагалища и arcus tenineus fasciae тазом - основной связочной структурой.
Цистоцеле может быть достаточно слабым не вызывать симптомов, беспокоящих женщину. В этом случае меры по предотвращению его ухудшения включают:
Варианты лечения варьируются от отсутствия лечения цистоцеле легкой степени до хирургического вмешательства при более обширном цистоцеле. Если цистоцеле не вызывает беспокойства, врач может только порекомендовать избегать подъема тяжестей или напряжения, которые могут вызвать ухудшение цистоцеле. Если симптомы вызывают умеренное беспокойство, врач может порекомендовать пессарий, устройство, вводимое во влагалище, чтобы удерживать мочевой пузырь на месте и блокировать его выпячивание. Лечение может состоять из комбинации консервативного и хирургического лечения. Выбор лечения также зависит от возраста, желания иметь детей, тяжести нарушения, желания продолжить половой акт и других заболеваний, которые могут быть у женщины.
Часто лечат цистоцеле. нехирургическими методами:
Операция по восстановлению передней стенки влагалища может сочетаться с другими процедурами, которые восстанавливают другие точки поддержки тазовых органов, такими как передне-задняя пластика и передняя кольпорафия. Лечение цистоцеле часто сопровождает более инвазивную гистерэктомию. Поскольку частота неудач при восстановлении цистоцеле остается высокой, может потребоваться дополнительная операция. Женщины, перенесшие операцию по восстановлению цистоцеле, в 17% случаев нуждаются в следующей операции в течение следующих десяти лет.
Хирургическое лечение цистоцеле будет зависеть от причины дефекта и от того, происходит ли оно на верхушке (верхушке).), средней или нижней части передней стенки влагалища. Тип операции также будет зависеть от типа повреждения, которое существует между опорными конструкциями и стенкой влагалища. Одним из наиболее распространенных хирургических вмешательств является кольпорафия. Эта хирургическая процедура заключается в продольном складывании ткани влагалища, зашивании ее на место и создании более сильной точки сопротивления прорастающей стенке мочевого пузыря. Хирургическая сетка иногда используется для укрепления передней стенки влагалища. Его частота отказов составляет 10–50%. В некоторых случаях хирург может использовать хирургическую сетку для усиления репарации.
Во время операции восстановление стенки влагалища состоит из складывания и последующего зашивания существующей ткани между влагалищем. и мочевой пузырь для его укрепления. Это сжимает слои ткани, способствуя замене органов малого таза на их нормальное место. Операция также обеспечивает большую поддержку мочевого пузыря. Эта операция проводится хирургом-гинекологом в больнице. Анестезия варьируется в зависимости от потребностей каждой женщины. Восстановление может занять от четырех до шести недель. Для лечения цистоцеле может быть выполнено другое хирургическое лечение. Поддержка стенки влагалища достигается за счет устранения паравагинального дефекта. Это операция, обычно лапроскопическая, которая проводится на связках и фасциях через брюшную полость. Боковые связки и поддерживающие структуры восстанавливаются, иногда укорачиваются, чтобы обеспечить дополнительную поддержку стенке влагалища.
Сакрокольпопексия - это процедура, которая стабилизирует свод влагалища (самая верхняя часть влагалища) и часто выбирается в качестве лечения при цистоцеле, особенно если предыдущие операции не увенчались успехом. Процедура заключается в прикреплении свода влагалища к крестцу. Его успешность составляет 90%. Некоторые женщины предпочитают не делать операцию по закрытию влагалища. Эта операция, называемая кольпоклеизом, лечит цистоцеле путем закрытия входа во влагалище. Это может быть вариантом для женщин, которые больше не хотят иметь вагинальный половой акт.
Если энтероцеле / сигмоидоцеле или выпадение прямой / толстой кишки, также В настоящее время хирургическое лечение будет учитывать это сопутствующее состояние при планировании и выполнении ремонта. Эстроген, который вводится вагинально перед хирургическим вмешательством, может укрепить ткань влагалища, обеспечивая более успешный результат, когда для восстановления используются сетка или швы. Толщина влагалища увеличивается после терапии эстрогенами. В другом обзоре хирургического лечения цистоцеле описывается более успешное лечение, при котором связки и фасции более прочно прикрепляются к влагалищу, чтобы приподнять и стабилизировать его.
Могут развиться послеоперационные осложнения. Осложнениями после хирургического лечения цистоцеле являются:
После операции женщине предписывают ограничить свою деятельность и следить за собой на предмет признаков инфекции, таких как повышение температуры, выделения с неприятным запахом и постоянная боль. Клиницисты могут рекомендовать избегать чихания, кашля и запоров. Шинирование живота во время кашля обеспечивает поддержку надрезанной области и уменьшает боль при кашле. Это достигается путем легкого надавливания на место операции для фиксации во время кашля.
Повторная операция на органах малого таза не может быть связана с неудачей операции по исправлению цистоцеле. Последующие операции могут прямо или косвенно относиться к первичной операции. Выпадение может произойти на другом участке влагалища. Дальнейшая операция после первоначального ремонта может быть связана с лечением таких осложнений, как смещение сетки, боль или кровотечение. Для лечения недержания мочи может потребоваться дополнительная операция.
Одна из целей хирургического лечения - вернуть влагалище и другие органы малого таза в их анатомически нормальные положения. Возможно, это не самый важный результат для женщины, проходящей лечение, которая может желать только облегчения симптомов и улучшения качества жизни. Международная урогинекологическая ассоциация (IUGA) рекомендовала включать в собранные данные об успешности восстановления цистоцеле и тазовых органов наличие или отсутствие симптомов, удовлетворенность и качество жизни. Другие показатели успешного исхода должны включать периоперационные данные, такие как время операции и пребывание в больнице. Стандартизованное качество жизни в здравоохранении должно быть частью успешного лечения цистоцеле. Данные о краткосрочных и отдаленных осложнениях включены в рекомендации IUGA, чтобы лучше оценить соотношение риска и пользы от каждой процедуры. Текущие исследования превосходства использования биологической трансплантации по сравнению с естественной тканью или хирургической сеткой показывают, что использование трансплантатов дает лучшие результаты.
Крупное исследование показало, что показатель составляет 29% в течение срока службы женщина. Другие исследования показывают, что частота рецидивов составляет всего 3%.
В США ежегодно проводится более 200 000 операций по поводу пролапса тазовых органов, и 81% из них - для коррекции цистоцеле. Цистоцеле возникает чаще всего по сравнению с выпадением других органов и структур таза. Установлено, что цистоцеле встречается в три раза чаще, чем пролапс свода влагалища, и в два раза чаще, чем дефекты задней стенки влагалища. Заболеваемость цистоцеле составляет около 9 на 100 женщин-лет. Наибольшая частота симптомов наблюдается в возрасте от 70 до 79 лет. Согласно статистике роста населения, к 2050 году в США количество женщин с пролапсом увеличится как минимум на 46%. Операция по исправлению пролапса после гистерэктомии составляет 3,6 на 1000 женщин-лет.
 Древнегреческий метод лечения цистоцеле
Древнегреческий метод лечения цистоцеле Примечательным является упоминание цистоцеле во многих древних культурах и местах. В 1500 г. до н. Э. Египтяне писали о «падении чрева». В 400 г. до н. Э. греческий врач задокументировал свои наблюдения и лечение:
«После того, как пациентку привязали к лестнице, ее наклонили вверх, так что ее голова была направлена к нижней части рамы. Затем рама была перемещена вверх и вниз более или менее быстро в течение примерно 3–5 мин. Поскольку пациент находился в перевернутом положении, считалось, что выпадающие органы половых путей вернутся в свое нормальное положение под действием силы тяжести и встряхивающего движения.. "
Гиппократ имел свои теории относительно причины пролапса. Он думал, что недавние роды, мокрые ноги, «сексуальные излишества», напряжение и усталость могли способствовать этому состоянию. Полибус, зять Гиппократа, писал: «Выпадение матки лечили с помощью местных вяжущих лосьонов, натуральной губки, вводимой во влагалище, или помещения половинки граната во влагалище». В 350 году нашей эры другой практикующий по имени Соранус описал свои методы лечения, в которых говорилось, что гранат перед введением следует окунуть в уксус. Успех можно было бы улучшить, если бы женщина была на постельном режиме и уменьшила потребление жидкости и пищи. Если лечение по-прежнему не приносило результатов, ноги женщины связывали вместе на три дня.
В 1521 году Беренгарио да Карпи провел первое хирургическое лечение пролапса. Это заключалось в том, чтобы обвязать веревку вокруг пролапса, затянуть ее на два дня, пока она не станет больше не жизнеспособной, и отрезать ее. Затем на культю наносили вино, алоэ и мед.
В 1700-х годах швейцарский гинеколог Пейер опубликовал описание цистоцеле. Он смог описать и задокументировать как цистоцеле, так и выпадение матки. В 1730 году Гальдер связал цистоцеле с родами. В то же время начались усилия по стандартизации терминологии, которая до сих пор знакома. В 1800-х годах хирургические достижения в области анестезии, наложения швов, сшивающих материалов и принятие теорий Джозефа Листера о антисептике улучшили результаты для женщин с цистоцеле. Первые хирургические техники применялись на трупах женщин. В 1823 году Герадин предположил, что лечение может помочь разрез и резекция. В 1830 году Диффенбах впервые вскрыл влагалище живой женщине. В 1834 году Менде предложил проводить рассечение и восстановление краев тканей. В 1859 году Хюгье предположил, что ампутация шейки матки решит проблему удлинения.
В 1866 году был предложен метод коррекции цистоцеле, напоминающий современные процедуры. Впоследствии Сим разработал другую процедуру, которая не требовала рассечения стенки влагалища на всю толщину. В 1888 году в Манчестере был предложен другой метод лечения передней стенки влагалища, сочетающий восстановление передней стенки влагалища с ампутацией шейки матки и перинеоррафией. В 1909 году Уайт отметил высокую частоту рецидивов восстановления цистоцеле. В это время было высказано предположение, что повторное прикрепление влагалища к поддерживающим структурам было более успешным и приводило к меньшему количеству рецидивов. Это же предложение было предложено снова в 1976 году, но дальнейшие исследования показали, что частота рецидивов не улучшилась.
В 1888 году были опробованы методы лечения, которые вводили в брюшную полость для восстановления прикрепления. Некоторые не согласились с этим и предложили доступ через паховый канал. В 1898 году были предложены дополнительные абдоминальные доступы. Никаких дальнейших успехов не было отмечено до 1961 г., когда начали использовать повторное прикрепление передней стенки влагалища к связке Купера. К сожалению, у некоторых пациентов наблюдалось выпадение задней стенки влагалища, даже если передняя пластика была успешной.
В 1955 году вошло использование сетки для поддержки структур таза. В 1970 году ткани свиней начали использовать для укрепления передней стенки влагалища в хирургии. Начиная с 1976 года, улучшение наложения швов началось вместе с хирургическим удалением влагалища, которое использовалось для лечения выпадения мочевого пузыря. В 1991 году предположения о детальной анатомии опорных структур таза начали подвергаться сомнению в отношении существования одних структур таза и отсутствия других. В последнее время для лечения цистоцеле используются стволовые клетки и роботизированная лапароскопическая хирургия.
| Классификация | D |
|---|