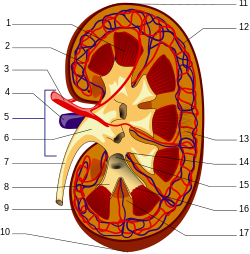
 Человеческая почка (щелкните изображение, чтобы увидеть описание). Человеческая почка (щелкните изображение, чтобы увидеть описание). | |
| Система | Мочевыводящие органы |
|---|---|
| Серьезные заболевания | Гипертония, Рак почки |
| Значимые тесты | Биопсия почки, Анализ мочи |
| Специалист | Нефролог |
| Глоссарий | Глоссарий медицины |
Нефрология (от греч. nephros «почка » в сочетании с суффиксом -логия «изучение») - это специальность в медицине основное внимание уделяется почкам, в частности нормальной функции почек и заболеванию почек, сохранению здоровья почек и лечению заболевание почек, от диеты и лекарств до заместительной почечной терапии (диализ и трансплантация почки ).
Нефрология также изучает системные состояния, влияющие на почки, такие как диабет и аутоиммунное заболевание ; и системные заболевания, возникающие в результате заболевания почек, такие как почечная остеодистрофия и гипертония. Врач, прошедший дополнительное обучение и получивший сертификат нефрологии, называется нефрологом.
Термин «нефрология» впервые был использован примерно в 1960 году, согласно французскому «нефрологию», предложенному проф. Жан Гамбургер в 1953 г., от греч. Νεφρός / нефрос (почка). До этого специальность обычно называлась «медицина почек».
Нефрология занимается диагностикой и лечение заболеваний почек, включая электролитные нарушения и гипертензия, а также лечение тех, кому требуется заместительная почечная терапия, включая диализ и почечный трансплантат пациентов. Слово «диализ» пришло из середины 19 века: с латыни от греческого слова «dialusis»; от 'dialuein' (разделить, отделить), от 'dia' (отдельно) и 'luein' (освободить). Другими словами, диализ заменяет основную (выделительную) функцию почек, которая отделяет (и удаляет) лишние токсины и воду из крови, выводя их с мочой.
Многие заболевания, поражающие почки, являются системными заболеваниями, не ограниченными самим органом, и могут потребовать специального лечения. Примеры включают приобретенные состояния, такие как системные васкулиты (например, ANCA-васкулит) и аутоиммунные заболевания (например, волчанка ), а также врожденные или генетические состояния, такие как поликистоз почек.
Пациенты направляются к нефрологам после анализа мочи по разным причинам, таким как острая почечная недостаточность, хроническая болезнь почек, гематурия, протеинурия, камни в почках, гипертензия и нарушение кислотно-щелочного баланса или электролитов.
нефролог врач, специализирующийся на лечении и лечении заболеваний почек. Нефрологам требуется дополнительное обучение, чтобы стать экспертом с расширенными навыками. Нефрологи могут оказывать помощь людям без проблем с почками и могут работать в областях общей / внутренней медицины, трансплантологии, лечения иммуносупрессии, интенсивной терапии, клиническая фармакология, периоперационная медицина или детская нефрология.
Нефрологи могут дополнительно специализироваться на диализе, трансплантации почки, хроническом заболевании почек, онкологических заболеваниях почек (онконефрология ), процедурная нефрология или другие области, не относящиеся к нефрологии, как описано выше.
Процедуры, которые может выполнить нефролог, включают в себя родную почку и трансплантат биопсию почки, диализ введение доступа (временные сосудистые линии доступа, туннельные сосудистые линии доступа, линии доступа перитонеального диализа), лечение свищей (ангиография или хирургическая фистулограмма и пластика) и биопсия кости. Биопсия костей сейчас необычна.
Индия
Чтобы стать нефрологом в Индии, нужно получить степень MBBS (5 и 1/2 лет), а затем MD /DNB (3 года) в медицине или педиатрии с последующим прохождением курса DM / DNB (3 года) в нефрологии или детской нефрологии.
Обучение нефрологии в Австралии и Новой Зеландии обычно включает получение степени доктора медицины (бакалавр медицины, бакалавр хирургии : 4–6 лет), интернатура (1 год), базовая подготовка врача (минимум 3 года), успешное завершение Королевского австралазийского колледжа врачей письменных и клинических экзаменов, а также повышение квалификации врачей в нефрологии (2 -3 года). Курс обучения контролируется и аккредитован Королевским Австралазийским колледжем врачей. Все чаще нефрологи могут дополнительно получить аспирантуру (обычно PhD ) по интересам нефрологических исследований (3–4 года). Наконец, все нефрологи Австралии и Новой Зеландии участвуют в профессиональном и личном развитии на протяжении всей карьеры через Королевский австралазийский колледж врачей и другие организации, такие как Австралийское и новозеландское общество нефрологов и Общество трансплантологии Австралии и Новой Зеландии.
В Соединенном Королевстве нефрология (часто называемая почечной медициной) является узкой общей медициной. Нефролог закончил медицинский институт, закончил базовые курсы (FY1 и FY2) и профильную медицинскую подготовку (CMT), специализированную подготовку (ST) и прошел членство в Королевском колледже врачей (MRCP) перед тем, как претендовать на получение национального номера обучения (NTN) в области почечной медицины. Типичная специальная подготовка (когда они называются регистраторами или ST) длится пять лет и приводит к получению Свидетельства об окончании обучения (CCT) как в области почечной медицины, так и в области общей (внутренней) медицины. В течение этих пяти лет они обычно ежегодно меняются между больницами в регионе (известном как деканат). Затем они вносятся в реестр специалистов Генерального медицинского совета (GMC). Стажеры по специальности часто прерывают свое клиническое обучение, чтобы получить научную степень (MD / PhD). После достижения CCT регистратор (ST) может подать заявку на постоянную должность консультанта по почечной медицине. Впоследствии некоторые консультанты практикуют только нефрологию. Другие работают в этой области, а также в отделениях интенсивной терапии (ICU), общей (внутренней) или неотложной медицине.
Обучение нефрологии можно пройти одним из двух способов. Первый путь - это путь внутренней медицины, ведущий к специальности «Внутренняя медицина / нефрология», которая иногда называется «нефрология для взрослых». Второй путь - через педиатрию, ведущий к специальности педиатрическая нефрология. В Соединенных Штатах после медицинской школы взрослые нефрологи проходят трехлетнюю резидентуру по внутренним болезням, за которой следует двухлетняя (или более длительная) стажировка стипендия по нефрологии. В дополнение к взрослому нефрологу, детский нефролог завершит трехлетнюю резидентуру по педиатрии после медицинской школы или четырехлетнюю резидентуру по комбинированной медицине и педиатрии. Затем следует трехлетняя стажировка в педиатрической нефрологии. После успешного завершения обучения врач имеет право пройти нефрологическое обследование Американской комиссии по внутренней медицине (ABIM) или Американской остеопатической комиссии по внутренней медицине (AOBIM). Нефрологи должны быть одобрены одним из этих советов. Чтобы получить одобрение, врач должен соответствовать требованиям к образованию и обучению в области нефрологии, чтобы иметь право сдать экзамен комиссии. Если врач пройдет обследование, то он может стать нефрологом. Как правило, нефрологам также требуется от двух до трех лет обучения в области нефрологии, аккредитованной ACGME или AOA. Практически все программы обучают нефрологов непрерывной заместительной почечной терапии ; менее половины в США обучаются предоставлению плазмафереза . Только педиатрические врачи могут обучаться педиатрической нефрологии, а обученные (взрослые) терапевты могут участвовать в общих (взрослых) стипендиях нефрологии.
Анамнез и физический осмотр являются центральными при диагностике в нефрологии. Анамнез обычно включает настоящее заболевание, семейный анамнез, общий анамнез, диету, прием лекарств, употребление наркотиков и род занятий. Физикальное обследование обычно включает оценку объемного состояния, артериального давления, сердца, легких, периферических артерий, суставов, живота и бока. Сыпь тоже может иметь значение, особенно как индикатор аутоиммунного заболевания.
Исследование мочи (анализ мочи ) позволяет напрямую оценить возможные проблемы с почками, о которых можно предположить по появлению крови в моче (гематурия ), белка в моче (протеинурия ), гнойные клетки в моче (пиурия ) или раковые клетки в моче. 24-часовой сбор мочи использовался для количественной оценки суточной потери белка (см. протеинурия ), диуреза, клиренса креатинина или обработки электролитов почечными канальцами. Сейчас более распространено измерять потерю белка по небольшому случайному образцу мочи.
Базовые анализы крови могут использоваться для проверки концентрации гемоглобина, количества белого, тромбоцитов, натрия, калия, хлорида, бикарбоната, мочевины, креатинин, альбумин, кальций, магний, фосфат, щелочная фосфатаза и паратироидный гормон (ПТГ) в крови. На все это могут повлиять проблемы с почками. Концентрация креатинина в сыворотке крови является наиболее важным анализом крови, поскольку она используется для оценки функции почек, называемой клиренсом креатинина или расчетной скоростью клубочковой фильтрации (СКФ).
Пациентам с хронической болезнью почек рекомендуется знать актуальный список лекарств и их последние анализы крови, особенно уровень креатинина в крови. В Соединенном Королевстве пациент может контролировать анализы крови онлайн через веб-сайт RenalPatientView.
Можно заказать более специализированные тесты, чтобы обнаружить или связать определенные системные заболевания с почечной недостаточностью, такие как инфекции (гепатит B, гепатит C ), аутоиммунные состояния (системная красная волчанка, ANCA-васкулит ), парапротеинемии (амилоидоз, множественная миелома ) и нарушения обмена веществ (диабет, цистиноз ).
Структурные аномалии почек выявляются с помощью визуализационных тестов. Сюда могут входить УЗИ / ультразвуковое исследование, компьютерная аксиальная томография (КТ), сцинтиграфия (ядерная медицина ), ангиография или магнитно-резонансная томография (МРТ).
В определенных обстоятельствах менее инвазивное исследование может не дать точного диагноза. Если требуется точный диагноз, может быть выполнена биопсия почки (биопсия почки ). Обычно это включает введение в почку местного анестетика и УЗИ или КТ иглы для стержневой биопсии для получения небольшого образца почечной ткани. Затем ткань почек исследуют под микроскопом, что позволяет непосредственно визуализировать изменения, происходящие в почке. Кроме того, патология может также стадия проблемы, затрагивающей почки, что позволяет в некоторой степени прогноз. В некоторых случаях биопсия почки также может использоваться для отслеживания реакции на лечение и выявления раннего рецидива. Биопсия трансплантата почки также может быть выполнена для выявления отторжения почки.
Лечение в нефрологии может включать лекарства, продукты крови, хирургические вмешательства (урология, сосудистая или хирургические процедуры), заместительная почечная терапия (диализ или трансплантация почки ) и плазмаферез. Проблемы с почками могут иметь значительное влияние на качество и продолжительность жизни, поэтому психологическая поддержка, санитарное просвещение и расширенное планирование лечения играют ключевую роль в нефрологии.
Хроническая болезнь почек обычно лечится с помощью лечения причинных состояний (таких как диабет ), избегания веществ, токсичных для почек (нефротоксинов например радиологического контраста и нестероидные противовоспалительные препараты ), гипотензивные средства, изменение диеты и веса и планирование терминальной почечной недостаточности. Нарушение функции почек оказывает системное воздействие на организм. агент, стимулирующий эритропоэтин (ESA), может потребоваться для обеспечения адекватного производства красных кровяных телец, добавок активированного витамина D и фосфатсвязывающих может потребоваться для противодействия влиянию почечной недостаточности на метаболизм костей, а объем крови и нарушение электролитов может потребовать коррекции. Диуретики (такие как фуросемид) могут использоваться для коррекции перегрузки жидкостью, а щелочи (такие как бикарбонат натрия) могут использоваться для лечения метаболического ацидоза.
Аутоиммунные и воспалительные заболевания почек, такие как васкулит или отторжение трансплантата, можно лечить с помощью иммуносупрессии. Обычно используемые агенты: преднизон, микофенолят, циклофосфамид, циклоспорин, такролимус, эверолимус <149.>, тимоглобулин и сиролимус. В этих условиях также используются новые, так называемые «биологические препараты » или моноклональные антитела, которые включают ритуксимаб, базиликсимаб и экулизумаб. Также можно использовать продукты крови, включая внутривенный иммуноглобулин и процесс, известный как плазмаферез.
Когда почки больше не могут поддерживать потребности организма, считается, что произошла терминальная стадия почечной недостаточности. Без заместительной почечной терапии в конечном итоге наступит смерть от почечной недостаточности. Диализ - это искусственный метод восстановления некоторых функций почек для продления жизни. Трансплантация почек заменяет функцию почек, вставляя в организм более здоровую почку от донора органов и вызывая иммунологическую толерантность этого органа с помощью иммуносупрессии. В настоящее время трансплантация почки является наиболее эффективным методом лечения терминальной почечной недостаточности, хотя ее доступность во всем мире ограничена отсутствием донорских органов. Вообще говоря, почки от живых доноров «лучше», чем от умерших доноров, так как они служат дольше.
Большинство заболеваний почек - это хронические заболевания, поэтому обычно требуется длительное наблюдение у нефролога. В Соединенном Королевстве лечение может осуществляться совместно с лечащим врачом пациента, который называется терапевтом (GP).
Первым в мире нефрологическим обществом было французское «Societe de Pathologie Renale». Его первым президентом был Жан Гамбургер, а первая встреча состоялась в Париже в феврале 1949 года. В 1959 году Гамбург также основал «Société de Néphrologie» как продолжение старого общества. Почечная ассоциация Великобритании была основана в 1950 году; второе общество нефрологов. Его первым президентом был Артур Осман, и он впервые встретился в Лондоне 30 марта 1950 года. Società di Nefrologia Italiana было основано в 1957 году и было первым национальным обществом, которое включило выражение нефрология ( или нефрология) в его название.
Слово «нефрология» впервые появилось на конференции 1–4 сентября 1960 г. на «Premier Congrès International de Néphrologie» в Эвиане и Женеве, первом собрании Международного общества нефрологов ( ISN, Международное общество нефрологов ). Первый день (1.9.60) был в Женеве, а следующие три (2–4.9.60) - в Эвиане, Франция. Ранняя история ISN описана Робинсоном и Рише [1] в 2005 году, а более поздняя история - Барсумом [2] в 2011 году. ISN является крупнейшим мировым сообществом, представляющим медицинские профессионалы, занимающиеся продвижением ухода за почками во всем мире.
В США, основанный в 1964 году, Национальный фонд почек является национальной организацией, представляющей пациентов и специалистов, занимающихся лечением заболеваний почек. Американское общество нефрологов (ASN), основанное в 1966 году, является крупнейшим в мире профессиональным сообществом, занимающимся изучением заболеваний почек. (ANNA), основанная в 1969 году, продвигает передовой опыт и высокую оценку нефрологического ухода, чтобы иметь положительное значение для пациентов с заболеванием почек. (AAKP) - это некоммерческая, ориентированная на пациента группа, деятельность которой направлена на улучшение здоровья и благополучия пациентов с ХБП и диализом. (NRAA), основанная в 1977 году, является национальной организацией, которая представляет и поддерживает независимых поставщиков диализа на базе местных сообществ. Американский почечный фонд напрямую оказывает финансовую поддержку нуждающимся пациентам, а также участвует в санитарном просвещении и профилактических мероприятиях. ASDIN (Американское общество диагностической и интервенционной нефрологии) - основная организация интервенционных нефрологов. Другие организации, включая CIDA, VASA и др., Занимаются доступом к сосудам для диализа. Сеть поддержки почек (RSN) - это некоммерческая организация, ориентированная на пациентов и управляемая пациентами, которая предоставляет немедицинские услуги тем, кто страдает хронической болезнью почек (ХБП).
В Соединенном Королевстве Национальная федерация почек Великобритании и Kidney Care UK (ранее известная как Британская ассоциация пациентов почек, BKPA) представляют пациентов, а Почечная ассоциация представляет почечными врачами и тесно сотрудничает с Национальными рамками обслуживания почек.
Также есть международный офис в Брюсселе, Бельгия.