| Офтальмопатия Грейвса | |
|---|---|
| Другие названия | Заболевание щитовидной железы глаза (TED), дистироидная / тироид-ассоциированная орбитопатия (TAO), орбитопатия Грейвса (GO) |
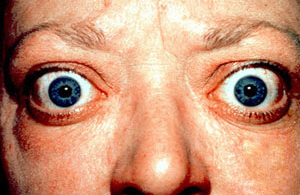 | |
| Выпученные глаза и втягивание век из-за болезни Грейвса | |
| Специальность | Офтальмология |
Офтальмопатия Грейвса, также известная как заболевание щитовидной железы ( TED), представляет собой аутоиммунное воспалительное заболевание орбиты и периорбитальных тканей, характеризующееся втягиванием верхнего века, отставанием века, отеком, покраснением ( эритемой ), конъюнктивитом и выпученными глазами ( экзофтальмом ).. Это чаще всего встречается у людей с болезнью Грейвса и реже у людей с тиреоидитом Хашимото или у тех, кто страдает эутиреозом.
Это часть системного процесса с различной экспрессией в глазах, щитовидной железе и коже, вызванного аутоантителами, которые связываются с тканями в этих органах. Аутоантитела нацелены на фибробласты в мышцах глаза, и эти фибробласты могут дифференцироваться в жировые клетки ( адипоциты ). Жировые клетки и мышцы расширяются и воспаляются. Вены сжимаются и не могут отводить жидкость, что вызывает отек.
Ежегодная заболеваемость составляет 16 на 100 000 у женщин и 3 на 100 000 у мужчин. Около 3–5% страдают тяжелым заболеванием с сильной болью и угрожающим зрению изъязвлением роговицы или сдавлением зрительного нерва. Курение сигарет, связанное со многими аутоиммунными заболеваниями, увеличивает заболеваемость в 7,7 раза.
Легкое заболевание часто проходит и требует лишь мер по уменьшению дискомфорта и сухости, таких как искусственные слезы и, если возможно, отказ от курения. Тяжелые случаи требуют неотложной медицинской помощи и лечатся глюкокортикоидами (стероидами), а иногда и циклоспорином. Испытываются многие противовоспалительные биологические медиаторы, такие как инфликсимаб, этанерцепт и анакинра. В январе 2020 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило тепротумумаб-trbw для лечения офтальмопатии Грейвса.
При легкой болезни, пациенты представляют с веком втягивания. Фактически, втягивание верхнего века является наиболее частым признаком орбитопатии Грейвса. Это открытие связано с задержкой век при нарушении (признак фон Грефе ), отставанием глазного яблока при супрадукции ( признак Кохера ), расширенной глазной щелью во время фиксации ( признак Далримпла ) и неспособностью полностью закрыть веки ( лагофтальм, признак Стеллвага ). Из-за проптоза, втягивания века и лагофтальма роговица более склонна к сухости и может проявляться хемозом, точечными эпителиальными эрозиями и верхним лимбическим кератоконъюнктивитом. У пациентов также наблюдается нарушение функции слезной железы с уменьшением количества и состава производимых слез. К неспецифическим симптомам этих патологий относятся раздражение, зернистость, светобоязнь, слезотечение и помутнение зрения. Боль нетипична, но пациенты часто жалуются на давление в орбите. Также может наблюдаться периорбитальный отек из-за воспаления.
| Знак | Описание | Названный для |
|---|---|---|
| Признак Абади | Элеваторная мышца верхнего века спастична. | Жан-Мари Шарль Абади (1842–1932) |
| Знак балета | Паралич одной или нескольких МНВ | Балет Луи Жильбера Симеона (1853–1916) |
| Признак Беккера | Аномальная интенсивная пульсация артерий сетчатки | Отто Генрих Енох Беккер (1828–1890) |
| Знак Бостона | Резкие движения верхнего века при взгляде нижнего. | Леонард Наполеон Бостон (1871–1931) |
| Признак Коуэна | Обширный гиппус согласованного зрачкового рефлекса | Джек Познер Коуэн, американский офтальмолог (1906–1989) |
| Признак Далримпла | Ретракция верхнего века | Джон Дэлримпл (1803–1852) |
| Признак Энрота | Отек особенно верхнего века | Эмиль Эмануэль Энрот, финский офтальмолог (1879–1953) |
| Симптом Гиффорда | Затруднение при вывороте верхнего века. | Гарольд Гиффорд (1858–1929) |
| Признак Гольдзихера | Глубокая инъекция конъюнктивы, особенно височной | Вильгельм Гольдзихер, венгерский офтальмолог (1849–1916) |
| Признак Гриффита | Отставание нижнего века при взгляде вверх | Александр Джеймс Хилл Гриффит, английский офтальмолог (1858–1937) |
| Симптом Гертога | Выпадение бровей по бокам | Юджин Луи Кретьен Хертог, голландский патолог щитовидной железы (1860–1928) |
| Признак Еллинека | Верхние складки века гиперпигментированы | Эдвард Еллинек, английский офтальмолог и патолог (1890–1963) |
| Знак Джоффруа | Отсутствие складок на лбу при взгляде вверх. | Алексис Джоффрой (1844–1908) |
| Знак Ендрассика | Ограничено также отведение и вращение глазного яблока. | Эрне Джендрассик (1858–1921) |
| Знак Knies | Неравномерное расширение зрачков при тусклом свете | Макс Книс, немецкий офтальмолог (1851–1917) |
| Признак Кохера | Спазматическое втягивание верхнего века при фиксации | Эмиль Теодор Кохер (1841–1917) |
| Симптом Леви | Быстрый мидриаз после закапывания адреналина 1: 1000 | Отто Леви (1873–1961) |
| Признак Манна | Глаза кажутся расположенными на разных уровнях из-за загорелой кожи. | Джон Диксон Манн, английский патолог и судебно-медицинский эксперт (1840–1912) |
| Средний знак | Повышенное склеральное отображение при взгляде вверх (отставание по всему земному шару) | Назван в честь выражения «быть плохим», если смотреть издалека, из-за склерального шоу. |
| Признак Мебиуса | Отсутствие конвергенции | Пол Юлиус Мебиус (1853–1907) |
| Признак Пейна-Труссо | Вывих земного шара | Джон Ховард Пейн, американский хирург (1916–1983), Арман Труссо (1801–1867) |
| Признак Почина | Уменьшена амплитуда мигания | Сэр Эдвард Эрик Почин (1909–1990) |
| Симптом Рисмана | Шум над веком | Дэвид Рисман, американский врач (1867–1940) |
| Феномен кепки движения | Движения глазного яблока выполняются трудно, отрывисто и неполно. | |
| Признак Розенбаха | Веки при закрытии оживляются тонкой дрожью. | Оттомар Эрнст Феликс Розенбах (1851–1907) |
| Симптом Снеллена – Рисмана | При размещении капсулы стетоскопа над закрытыми веками слышен систолический шум. | Герман Снеллен (1834–1908), Дэвид Рисман, американский врач (1867–1940) |
| Признак Штельвага | Неполное и нечастое мигание | Карл Штельваг (1823–1904) |
| Признак сукера | Неспособность удерживать фиксацию на крайнем боковом взгляде | Джордж Фрэнсис «Франклин» Сукер, американский офтальмолог (1869–1933). |
| Признак Тополанского | Вокруг областей прикрепления четырех прямых мышц глазного яблока замечается сеть сосудистых лент, которая соединяет четыре точки прикрепления. | Альфред Тополански, австрийский офтальмолог (1861–1960) |
| признак фон Грефе | Отставание верхнего века при взгляде вниз | Фридрих Вильгельм Эрнст Альбрехт фон Грефе (1828–1870) |
| Признак Уайлдера | Подергивание глаза при движении от отведения к приведению | Хеленор Кэмпбелл Уайлдер (урожденная Ферстер), американский офтальмолог (1895–1998) |
При умеренно активном заболевании признаки и симптомы стойкие и усиливаются, включая миопатию. Воспаление и отек экстраокулярных мышц приводят к нарушению зрения. Уступают прямую мышцей является наиболее часто поражаются мышцы и пациент могут испытывать вертикальные диплопии на upgaze и ограничении высоты глаз из - за фиброз мышцы. Это также может повысить внутриглазное давление глаз. Изначально двоение в глазах бывает прерывистым, но постепенно может стать хроническим. Медиальная прямая мышца является второй наиболее часто поражаемой мышцей, но несколько мышц могут быть поражены асимметричным образом.
При более тяжелом и активном заболевании в орбите происходят массовые эффекты и рубцовые изменения. Это проявляется прогрессирующим экзофтальмом, рестриктивной миопатией, ограничивающей движения глаз, и оптической невропатией. При увеличении экстраокулярной мышцы на верхушке глазницы зрительный нерв подвергается риску сдавления. Жир глазницы или растяжение нерва из-за увеличения объема глазницы также могут привести к повреждению зрительного нерва. Пациент испытывает потерю остроты зрения, дефект поля зрения, дефект афферентного зрачка и потерю цветового зрения. Это экстренная ситуация, и для предотвращения необратимой слепоты требуется немедленная операция.
 Магнитно-резонансная томография орбит, показывающая застой в ретроорбитальном пространстве и увеличение экстраокулярных мышц (стрелки), что соответствует диагнозу офтальмопатии Грейвса.
Магнитно-резонансная томография орбит, показывающая застой в ретроорбитальном пространстве и увеличение экстраокулярных мышц (стрелки), что соответствует диагнозу офтальмопатии Грейвса. ТАО - орбитальное аутоиммунное заболевание. Тиреотропный гормон - рецептор (ТТГ-R), представляет собой антиген находится в орбитальном жира и соединительной ткани, а также является мишенью для аутоиммунного нападения.
При гистологическом исследовании обнаруживается инфильтрация соединительной ткани глазницы лимфоцитами, плазматическими клетками и мастоцитами. Воспаление приводит к отложению коллагена и гликозаминогликанов в мышцах, что приводит к последующему увеличению и фиброзу. Существует также индукция липогенеза по фибробластам и преадипоцитам, что приводит к гипертрофии орбитального жира и экстра-офтальмологические отделения мышц. Это увеличение объема внутриглазничного содержимого в пределах костной орбиты может привести к дистироидной оптической нейропатии (ДОН), повышению внутриглазного давления, проптозу и венозному застою, что приводит к хемозу и периорбитальному отеку. Кроме того, расширение интраорбитального объема мягких тканей может также реконструировать костную орбиту и увеличить ее, что может быть формой автодекомпрессии.
Офтальмопатия Грейвса диагностируется клинически по наличию глазных признаков и симптомов, но положительные тесты на антитела ( антитела к тиреоглобулину, анти-микросомальные и антитиротропиновые рецепторы) и отклонения в уровне гормонов щитовидной железы (Т3, Т4 и ТТГ) помогают поддерживать диагноз.
Орбитальная визуализация - интересный инструмент для диагностики офтальмопатии Грейвса и полезен для наблюдения за пациентами на предмет прогрессирования заболевания. Однако это не является оправданным, если диагноз может быть установлен клинически. Ультрасонография может выявить раннюю орбитопатию Грейвса у пациентов без клинических изменений орбиты. Однако он менее надежен, чем компьютерная томография и магнитно-резонансная томография (МРТ), для оценки поражения экстраокулярных мышц на верхушке глазницы, что может привести к слепоте. Таким образом, компьютерная томография или МРТ необходимы при подозрении на поражение зрительного нерва. При нейровизуализации наиболее характерными находками являются толстые экстраокулярные мышцы с сохранением сухожилий, обычно двусторонние, и проптоз.
Мнемоника: «NO SPECS»:
| Класс | Описание |
|---|---|
| Класс 0 | Никаких признаков или симптомов |
| 1 класс | Только знаки (ограничивается втягиванием верхнего века и пристальным взглядом, с задержкой века или без него) |
| 2 класс | Поражение мягких тканей (отек конъюнктивы и век, инъекция конъюнктивы и т. Д.) |
| 3 класс | Проптоз |
| 4 класс | Поражение экстраокулярных мышц (обычно с диплопией) |
| 5 класс | Поражение роговицы (в основном из-за лагофтальма) |
| 6 класс | Потеря зрения (из-за поражения зрительного нерва) |
В литературе часто упоминается отказ от курения. Помимо отказа от курения, в этой области мало окончательных исследований. В дополнение к вышеупомянутым исследованиям селена, некоторые недавние исследования также позволяют предположить, что использование статинов может помочь.
Несмотря на то, что у некоторых людей происходит спонтанная ремиссия симптомов в течение года, многим требуется лечение. Первый шаг - регулирование уровня гормонов щитовидной железы. Местная смазка глаза используется, чтобы избежать повреждения роговицы, вызванного воздействием. Кортикостероиды эффективны в уменьшении воспаления орбиты, но их эффект исчезает после прекращения приема. Лечение кортикостероидами также ограничено из-за их множества побочных эффектов. Лучевая терапия - альтернативный вариант уменьшения острого воспаления орбиты. Тем не менее, до сих пор существуют разногласия по поводу его эффективности. Простой способ уменьшить воспаление - бросить курить, поскольку в сигаретах содержатся провоспалительные вещества. Также можно использовать лекарство тепротумумаб-trbw. Имеются предварительные данные о применении селена при легкой форме заболевания. Тоцилизумаб, препарат, используемый для подавления иммунной системы, также изучался в качестве средства лечения TED. Однако в Кокрановском обзоре, опубликованном в 2018 году, не было обнаружено никаких доказательств (соответствующие клинические исследования не были опубликованы), чтобы показать, что тоцилизумаб работает у людей с TED.
В январе 2020 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило тепротумумаб-trbw для лечения офтальмопатии Грейвса.
Есть некоторые свидетельства того, что полная или субтотальная тиреоидэктомия может способствовать снижению уровня антител к рецепторам ТТГ (TRAbs) и, как следствие, уменьшению глазных симптомов, возможно, после 12-месячной задержки. Однако мета-обзор 2015 года не обнаружил таких преимуществ, и есть некоторые свидетельства того, что операция ничем не лучше лекарств.
Операция может быть сделана для декомпрессии орбиты, улучшения проптоза и устранения косоглазия, вызывающего диплопию. Операция проводится после того, как заболевание стабилизируется в течение не менее шести месяцев. Однако в тяжелых случаях операция становится неотложной, чтобы предотвратить слепоту из-за сдавления зрительного нерва. Поскольку глазница представляет собой кость, опухоль глазных мышц негде разместить, и в результате глаз выталкивается вперед и становится выпуклым. Орбитальная декомпрессия включает удаление части кости из глазницы, чтобы открыть одну или несколько пазух и таким образом освободить место для опухшей ткани и позволить глазу вернуться в нормальное положение, а также снять компрессию зрительного нерва, которая может угрожать зрению.
Хирургия век - наиболее распространенная операция, выполняемая пациентам с офтальмопатией Грейвса. Операции по удлинению век могут проводиться на верхнем и нижнем веке, чтобы исправить внешний вид пациента и симптомы воздействия на поверхность глаза. Маргинальная миотомия из поднимающей palpebrae мышцы может уменьшить глазную щель по высоте на 2-3 мм. При более серьезном втягивании верхнего века или обнажающем кератите рекомендуется маргинальная миотомия поднимающего глаза, связанная с латеральной кантопластикой предплюсны. Эта процедура позволяет опустить верхнее веко на 8 мм. Другие подходы включают мюллерэктомию (резекцию мышцы Мюллера ), трансплантацию спейсерного века и рецессию ретракторов нижнего века. Блефаропластика также может быть сделана для удаления лишнего жира на нижнем веке.
Резюме рекомендаций по лечению было опубликовано в 2015 году итальянской рабочей группой, которая в значительной степени поддерживает другие исследования.
Факторами риска прогрессирующей и тяжелой тироид-ассоциированной орбитопатии являются:
Чаще всего патология поражает лиц в возрасте от 30 до 50 лет. У женщин вероятность развития ТАО в четыре раза выше, чем у мужчин. Когда поражаются мужчины, они, как правило, имеют более позднее начало и плохой прогноз. Исследование показало, что на момент постановки диагноза у 90% пациентов с клинической орбитопатией был гипертиреоид согласно тестам функции щитовидной железы, в то время как у 3% был тиреоидит Хашимото, у 1% был гипотиреоз и у 6% не было никаких отклонений в тестах функции щитовидной железы. Среди пациентов с гипертиреозом Грейвса от 20 до 25 процентов имеют клинически очевидную офтальмопатию Грейвса, и только у 3-5% разовьется тяжелая офтальмопатия.
В медицинской литературе Роберт Джеймс Грейвс в 1835 году первым описал связь зоба щитовидной железы с экзофтальмом (проптозом) глаза. Офтальмопатия Грейвса может возникать до, во время или после начала явного заболевания щитовидной железы и обычно имеет медленное начало в течение многих месяцев.
| Классификация | D |
|---|---|
| Внешние ресурсы |