| LASIK | |
|---|---|
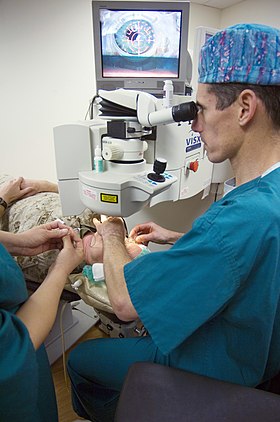 LASIK-операция с использованием эксимерного лазера в US Национальный Военно-морской медицинский центр Bethesda LASIK-операция с использованием эксимерного лазера в US Национальный Военно-морской медицинский центр Bethesda | |
| Специальность | Офтальмология, оптометрия |
| ICD-9-CM | 11.71 |
| MeSH | D020731 |
| MedlinePlus | 007018 |
| [редактировать в Викиданных ] | |
LASIK или Lasik (с помощью лазера in situ кератомилез ), обычно называемые лазерная коррекция зрения или лазерная коррекция зрения, это вид рефракционной хирургии для коррекции миопии, дальнозоркости и астигматизм. Операция LASIK выполняется офтальмологом, который использует лазер или микрокератом, чтобы изменить формулу роговицы глаза, чтобы улучшить зрение. острота. Для многих людей LASIK представляет собой долговременную альтернативу очкам или контактным линзам.
LASIK больше всего похож на другую хирургическую корректирующую способность, фоторефракционную кератэктомию (PRK), и ЛАСЕК. Все они представляют собой достижения по сравнению с радиальной кератотомией в хирургическом лечении аномалий рефракции зрения. Для пациентов с миопией от умеренной до высокой или с тонкой роговицей, которую нельзя лечить с помощью LASIK и PRK, альтернативной факичной интраокулярной линза. По состоянию на 2018 год примерно 9,5 миллиона американцев прошли LASIK, а в период с 1991 по 2016 год во всем мире было выполнено более 40 миллионов процедур. Однако по данным источника данных по уходу за глазами Market Scope, эта процедура, похоже, является альтернативой для многих в США, снизившись более чем на 50 процентов, с примерно 1,5 миллиона операций в 2007 году до 604 000 в 2015 году. Исследование, проведенное в журнале Cornea, определено частоту, с помощью которого LASIK искали в Google с 2007 по 2011 год. За этот период количество запросов LASIK в США сократилось на 40%. Такие страны, как Великобритания и Индия, также применили снижение - 22% и 24% соответственно. Однако в Канаде количество запросов LASIK увеличилось на 8%. К 2015 году в США LASIK снизился на 50%. Такое снижение интереса можно использовать через использование: создание хирургии рефракционной катаракты, экономическим спадом в 2008 году и неблагоприятным освещением в СМИ пресс-релиза FDA о LASIK в 2008 году.
В 2006 г. Национальный институт здравоохранения и клинического совершенства Британской Национальной службы здравоохранения (NICE) считается доказательством и использованием рисков лазерной хирургии, заявляя, что «данные показывают о том, что фоторефракционная (лазерная) операция» для коррекции аномалий рефракции безопасна и эффективна для надлежащим образом отобранных пациентов. Клиницисты, проводящие фоторефрактивную (лазерную) операцию для коррекции аномалий рефракции, должны убедиться, что пациенты понимают преимущества и потенциальные риски процедуры. Риски включают недостижение ожидаемого улучшения зрения без посторонней помощи, развитие новых заболеваний, инфекцию роговицы и осложнения, связанные с лоскутом. Эти риски следует сравнивать с рисками ношения очков или контактных линз ». В отчете FDA «Безопасность и эффективность рефракционных процедур у некоторых моделей не определялась».
Проведение хирургии LASIK показывает, что степень удовлетворенности пациентов составляет от 92 до 98 процентов. В марте 2008 года Американское общество катарактальной и рефракционной хирургии опубликовало метаанализ пациентов более чем 3000 рецензируемых статей из международных клинических журналов. Данные систематического обзора литературы, проведенный с 1988 по 2008 год, состоящий из 309 рецензируемых статей о «правильно проведенных, хорошо спланированных, рандомизированных клинических исследований», показал, что уровень удовлетворенности пациентов с LASIK составляет 95,4%.
Исследование JAMA 2017 года утверждает, что в целом предоперационные симптомы значительно уменьшились, а острота зрения улучшилась. Мета-анализ показал, что 97% достигли некорригированной остроты зрения (UCVA) 20/40, а 62% достигли 20/20. Повышение остроты зрения позволяет людям заниматься профессиями, которые ранее недоступны из-за их зрения.
Некоторые люди с плохими результатами хирургических процедур LASIK сообщают о значительном снижении качества жизни из-за проблем со зрением или физической боли, связанной с операцией. Небольшому проценту пациентов может потребоваться повторная операция из-за чрезмерной или недостаточной коррекции их состояния. Некоторым пациентам необходимо носить контактные линзы или очки даже после лечения.
Наиболее частой причиной неудовлетворения пациентов с LASIK является хроническое сильное глаз. Независимые исследования показывают, что 95% пациентов испытывают сухость глаз в начальном послеоперационном периоде. Сообщается, что через месяц это число достигает 60%. Симптомы начинают подаваться у подавляющего пациента в течение 6–12 месяцев после операции. Однако было показано, что 30% обращений после LASIK в третичной офтальмологии вызваны хроническим синдромом сухого глаза.
Моррис Вакслер, бывший сотрудник FDA, принимавший участие в утверждении LASIK, подвергшись критике его широкое использование. В 2010 году Вакслер выступил в СМИ и объявил, что процент неудач процедур превышает 50%. FDA ответило, что информация Waxler была «наполнена ложными утверждениями, неправильными цитатами» и «неверной характеристикой результатов».
Исследование JAMA 2016 года показывает, что распространенность осложнений от LASIK выше, чем указано, исследование указывает на у многих появляются блики, ореолы или другие визуальные симптомы. Сорок три процента участников исследования JAMA сообщили о новых визуальных симптомах, которых они раньше не испытывали.
Тип LASIK, известный как пресбиопия, может быть в пресбиопии. Однако результаты более разнообразны, и у некоторых людей наблюдается снижение остроты зрения.
Высшие аберрации проблемы со зрением, которые специальные тестирования для диагностики и не могут быть исправлены с помощью обычных очков (очков). Эти аберрации включают «звездообразования», «двоение изображения», «ореолы» и другие. Некоторые пациенты описывают эти симптомы после операции и связывают их с техникой LASIK, включая формирование лоскута и абляцию ткани.
Существует корреляция между размером зрачка и аберрациями. Эта корреляция может быть результатом неоднородности ткани роговицы между нетронутой частью роговицы и измененной частью. Дневное зрение после LASIK оптимально, поскольку размер зрачка меньше, чем размер лоскута LASIK.
Другие предполагают, что аберрации более высокого порядка порядкауют до операции. Их можно измерить в микрометрах (мкм), тогда как наименьший размер лазерного луча, одобренный FDA, примерно в 1000 раз больше - 0,65 мм. Кератомилез in situ, возникший в более позднем возрасте, увеличивает частоту аберраций волнового фронта роговицы более высокого порядка. Эти факторы важного тщательного отбора пациентов для лечения LASIK.
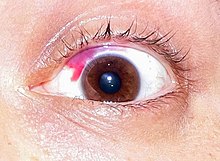 A субконъюнктивальное кровоизлияние - частое и незначительное осложнение после LASIK.
A субконъюнктивальное кровоизлияние - частое и незначительное осложнение после LASIK. 95% пациентов сообщают о симптомах сухого глаза после LASIK. Хотя это обычно временное явление, оно может перерасти в хронический и тяжелый синдром сухого глаза. Качество жизни может серьезно пострадать от синдрома сухого глаза.
Основные состояния с сухим глазом, такие как синдром Шегрена, считаются противопоказаниями для Lasik.
Лечение включает искусственные слезы, слезы по рецепту и закупорка точек. Окклюзия точки достигается путем помещения коллагеновой или силиконовой пробки в слезный канал, который обычно выводит жидкость из глаза. Некоторые пациенты жалуются на симптомы сухого глаза, несмотря на такое лечение, и симптомы сухого глаза могут быть постоянными.
Некоторые пациенты после LASIK видят ореолы и звездообразования вокруг ярких огней ночью. Ночью зрачок может расширяться и становиться больше, чем лоскут, ведущий к краю лоскута, вызывающие визуальное искажение света, которое не происходит днем, когда зрачок меньше. Глаза можно проверить перед операцией на предмет наличия больших зрачков и оценить риск этого симптома.
Осложнения, вызванные LASIK, классифицируются как те, которые возникают из-за предоперационных, интраоперационных, ранних или поздних послеоперационных источников: согласно Служба здравоохранения Великобритании осложнения менее чем в 5% случаев.
В октябре 2009 года FDA, Национальный институт глаз (NEI) и Министерство обороны (DoD) запустили LASIK Проект по качеству жизни ( LQOLCP), чтобы помочь лучше понять потенциальный риск серьезных проблем, которые могут возникнуть в результате LASIK, в ответ на широко распространенные сообщения о проблемах, которые сталкиваются пациенты после лазерной хирургии глаза LASIK. В этом проекте изучались результаты, сообщаемые пациентом с помощью LASIK (PROWL). Проект состоял из трех фаз: пилотная фаза, фаза I, фаза II (PROWL-1) и фаза III (PROWL-2). Последние два этапа были завершены в 2014 году.
Результаты исследования качества жизни LASIK были опубликованы в октябре 2014 года.
На основании нашего предварительного анализа наших исследований:Директор отдела офтальмологических устройств FDA сказал об исследовании LASIK «Учитывая большое количество, проходящих LASIK ежегодно, у значительного числа пациентов могут быть симптомы неудовлетворения и инвалидности». Также в 2014 году FDA опубликовало статью, в которой освещаются риски и список факторов и состояний, которые учитываются при выборе врача для рефракционной хирургии.
Не все имеют право на получение LASIK.. Тяжелый кератоконус или тонкая роговица могут лишить пациентов права участвовать в LASIK, хотя другие процедуры могут быть приемлемыми вариантами. Пациенты с эндотелиальной дистрофией Фукса, дистрофией базальной мембраны эпителия роговицы, слезами сетчатки, аутоиммунными заболеваниями, сильным сухостью глаз и значительным блефаритом Перед рассмотрением вопроса о ЛАСИК необходимо пройти курс лечения. Беременные или кормящие женщины, как правило, не имеют права проходить LASIK.
Большие зрачки: они могут вызывать такие симптомы, как блики, ореолы, звездообразования и призрачные изображения (двоение в глазах) после операции. Лазер может воздействовать только на часть глаза, внешнее кольцо глаза остается нескорректированным. Ночью или в темноте глаза пациента расширяются, таким образом, нескорректированная внешняя часть глаза и внутренняя исправленная часть проблемы.
Планирование и анализ Методы изменения формы роговицы, такие как LASIK, были стандартизированы Американским национальным институтом стандартов, подход, основанный на методе анализа астигматизма Альпинса. На веб-сайте FDA на LASIK говорится:
Процедура включает создание тонкого лоскута на глазу, его складывание для ремоделирования ткани под ним с помощью лазера и изменение положения лоскута.
Пациенты, носящие мягкие контактные линзы, должны прекратить их носить за 5–21 день до операции. Один отраслевой орган рекомендует пациентам, носящим жесткие контактные линзы, прекратить их ношение минимум на шесть недель плюс еще шесть недель на каждые три года ношения жестких линз. Роговица бессосудистая, потому что для нормального функционирования она должна быть прозрачной. Его клетки поглощают кислород из слезной пленки. Таким образом, контактные линзы с низкой проницаемостью для кислорода снижают абсорбцию кислорода роговицей, что иногда приводит к неоваскуляризации роговицы - разрастанию кровеносных сосудов в роговице. Это вызывает небольшое увеличение продолжительности воспаления и времени заживления, а также некоторую боль во время операции из-за более сильного кровотечения. Хотя некоторые контактные линзы (в частности, современные линзы с RGP и мягкими силикон-гидрогелевыми линзами) сделаны из материалов с большей кислородной проницаемостью, которые помогают снизить риск неоваскуляризации роговицы, пациентов, рассматривающих LASIK, предупреждают о том, что следует избегать чрезмерного ношения контактных линз.
В США FDA одобрило LASIK для детей в возрасте 18 или 22 лет и старше, поскольку зрение должно стабилизироваться. Что еще более важно, рецепт на глаз пациента должен быть стабильным в течение как минимум одного года до операции. Пациента можно обследовать с расширением зрачка и обучением перед процедурой. Перед операцией роговица пациента исследуется с помощью пахиметра для определения их толщины и с помощью топографа или аппарата для топографии роговицы для измерения контура их поверхности. Используя маломощные лазеры, топограф создает топографическую карту роговицы. Процедура противопоказана, если топограф обнаруживает такие трудности, как кератоконус. Подготовительный процесс также обнаруживает астигматизм и другие нарушения формы роговицы. Используя эту информацию, хирург вычисляет количество и местоположение ткани роговицы, которую необходимо удалить. Пациенту назначают антибиотик, который самостоятельно принимает заранее, чтобы свести к минимуму риск заражения после процедуры, а иногда в качестве предварительного лечения ему предлагают пероральные седативные препараты короткого действия. Перед процедурой закапываются обезболивающие глазные капли. Факторы, которые могут исключить LASIK для некоторых пациентов, включают большие зрачки, тонкую роговицу и чрезвычайно сухие глаза.
 Создание лоскута с помощью фемтосекундного лазера
Создание лоскута с помощью фемтосекундного лазера  Play media Флапоргексис как альтернативный метод подъема лоскута с фемтосекунднымером
Play media Флапоргексис как альтернативный метод подъема лоскута с фемтосекунднымером Мягкое роговичное всасывающее кольцо прикладывается к глазу лазера, удерживая его на месте. Этот этап процедуры может иногда вызывать разрыв мелких кровеносных сосудов, что приводит к кровотечению или субконъюнктивному кровоизлиянию в белую (склеру ) глаза, безвредный побочный эффект, который проходит в нескольких недель. Повышенное всасывание вызывает временное затемнение в обработанном глазу. После обездвиживания глаза создаются лоскут, разрезая эпителий роговицы и слой Боумена. Этот процесс достигается с помощью механического микрокератома с использованием металлического лезвия или фемтосекундного лазера, который создает серию крошечных близко пузырьков внутри роговицы. На одном конце этой заслонки оставлен шарнир. Лоскут загнут назад, обнажая строму, средний отдел роговицы. Процесс подъема и откидывания заслонки иногда может быть неудобным.
На втором этапе процедуры используется эксимерный лазер (193 нм) для ремоделирования стромы роговицы. Лазер испаряет ткань точно контролируемым образом, нереждая прилегающую строму. Для удаления ткани не требуется сжигания с помощью тепла или фактического разрезания. Удаляемые слои ткани имеют толщину в десятки микрометров.
Выполнение лазерной абляции в более глубокой строме роговицы обеспечивает более быстрое восстановление зрения и меньшую боль, чем предыдущая техника, фоторефракционная кератэктомия (ФРК).
Во время второй шаг, зрение становится нечетким после того, как лоскут приподнят. Они видеть только белый свет, окружающий оранжевый свет лазера, что может привести к легкой дезориентации. В зоне лечения используется система эксцентриситета, которая отслеживает положение глаз пациента до 4000 раз в секунду, перенаправляя лазерные импульсы для точного размещения в зоне лечения. Типичные импульсы составляют примерно 1 миллиджоуль (мДж) энергии импульса за 10-20 наносекунд.
После того, как лазер изменил форму стромального слоя, Хирург осторожно перемещает лоскут LASIK на обрабатываемую область и проверяет наличие пузырьков воздуха, мусора и правильного прилегания к глазу. Лоскут остается на месте за счет естественной адгезии до полного заживления.
Пациентам обычно назначают курс антибиотиков и противовоспалительных глазных капель. Они продолжаются в течение нескольких недель после операции. Пациентам рекомендуется отдыхать и выдают темные очки, чтобы защитить глаза от яркого света, а иногда и защитные очки, чтобы предотвратить трение глаз во время сна и уменьшить сухость глаз. Они также необходимы для увлажнения глазами без консервантов и следуют инструкции по рецепту капель. Иногда после процедуры накладывают повязку на контактную линзу, чтобы помочь заживлению, и обычно снимают через 3-4 дня. Пациенты должны быть в достаточной мере проинформированы их хирургами о важности надлежащего послеоперационного ухода для минимизации риска осложнений.
LASIK с волновым фронтом - это разновидность операции LASIK, чтобы применить простую коррекцию только дальнозоркости / близорукости и астигматизма (только аберрации более низкого порядка, как при традиционном LASIK), офтальмолог применяет пространственно изменяющуюся коррекцию, направляя управляемый компьютер эксимерный лазер с помощью измерения с датчика волнового фронта. Цель состоит в том, чтобы добиться более оптического глаза, хотя конечный результат еще зависит от успеха врача в прогнозировании изменений, которые идеальны во время заживления, и других факторов, которые имеют отношение к регулярности / нерегулярности роговицы и остаточных астигматизм. Другим важным фактором является то, может ли эксимерный лазерный правильно регистрировать положение глаза в трех измерениях и отслеживать его во всех направлениях движения глаз. Если лечение под контролем волнового фронта выполняется с несовершенной регистрацией и отслеживанием, ранее существовавшие аберрации могут плохиться. У пожилых пациентов рассеяние микроскопическими частицами (катаракта или зарождающаяся катаракта) может играть роль, которая перевешивает любую от коррекции волнового фронта.
При лечении пациента с уже существовавшим заболеванием. астигматизм, большинство LASIK-лазеров с волновым фронтом предназначены для лечения обычного астигматизма определяющего внешне топографией роговицы. Таким образом, у пациента с внутренним индуцированным астигматизмом коррекция астигматизма по волновому фронту может оставить после себя обычный астигматизм (эффект поперечного цилиндра). Если у пациента уже есть нерегулярный астигматизм, следует оставить позади как регулярный, так и нерегулярный астигматизм. Это может привести к неоптимальной остроте зрения по сравнению с подходом на основе волнового фронта в сочетании с векторным планированием, как показано в исследовании 2008 года. Таким образом, векторное планирование предлагает лучшее согласование между астигматизмом роговицы и лазерным лечением и регулярным астигматизмом на роговице, что является преимуществом независимо от того, сосуществует ли нерегулярный астигматизм или нет.
«Остаточный» астигматизм после чисто лазерной коррекции с поверхностным наведением может быть вычислен заранее и называется остаточным астигматизмом глаза (ORA). ORA - это расчет астигматизма из-за некорнеальной поверхностной (внутренней) оптики. Подход, основанный исключительно на рефракции, представленный анализом волнового фронта, на самом делечитчит многолетний опыт хирургии роговицы.
Таким образом, путь к «супервидению» может потребовать более индивидуальный подход к астигматизму роговицы, что обычно делается, и остающийся астигматизм должен быть регулярным (в отличие от нерегулярного), которые являются основными принципами планирования, которые игнорируются планом лечения, основанным исключительно на волновом фронте. Это было подтверждено упомянутым выше исследованием 2008 года, в котором было обнаружено большее снижение астигматизма в мезопических с использованием технологии волнового фронта в сочетании с векторным анализом, чем при использовании только технологии волнового фронта, а также было обнаружено, что эквивалентные более высокие порядковые аберрации (см. ниже ). Такое планирование также помогает у пациентов с кератоконусом.
Не удалось найти никаких хороших данных, которые сравнивали бы процентные процедуры LASIK, в которых используется наведение волнового фронта, с процентом, не использует, а также с процентом рефракционных хирургов, которые предпочитают такой метод. так или иначе. Технология волнового фронта продолжает позиционироваться как «прогресс» в LASIK с предполагаемыми преимуществами; однако очевидно, что не все процедуры LASIK выполняются под контролем волнового фронта.
Тем не менее, хирурги заявляет, что пациенты в целом удовлетворены этой техникой, чем предыдущими методами, особенно в отношении снижения частоты появления «ореолов», зрительных образов. артефакт, вызванный сферической аберрацией, вызванной в глазу более ранними методами. Метаанализ восьми исследований показал более низкую частоту этих аберраций более низкого порядка у пациентов, проводящих LASIK с волновым фронтом, по сравнению с LASIK без волнового фронта. Основываясь на своем опыте, ВВС США охарактеризовали WFG-Lasik как средство, обеспечивающее «превосходное зрение».
LASIK с использованием топографии высокой точности и уменьшения побочных эффектов ночного видения. Первое устройство с использованием топографии получило одобрение FDA 13 сентября 2013 года.
В 1950-х годах микрокератом и кератомилез Методика была выделена в Боготе, Колумбия, испанским офтальмологом Хосе Барракером. В своей клинике он вырезал тонкие (толщиной в одну сотую миллиметра) лоскуты в роговице, чтобы изменить ее форму. Барракер также исследовал, какую часть роговицы следует оставить неизменной, чтобы обеспечить стабильные долгосрочные результаты. За эту работу последовала работа русского ученого Святослава Федорова, который разработал радиальную кератотомию (РК) в 1970-х годах и сконструировал первые имплантируемые контактные линзы задней камеры (факик интраокулярная линза ) в 1980-е гг.
В 1980 году Рангасвами Сринивасан в лаборатории IBM Research обнаружил, что ультрафиолетовый эксимерный лазер может травить живые ткани, с точностью и без термического повреждения области. Он назвал это явление «абляционным фоторазложением» (APD). Пять лет спустя, в 1985 году, Стивен Трокел из Глазного института Эдварда С. Харкнесса Колумбийского университета в Нью-Йорке опубликовал свою работу с использованием эксимерного лазера в радиальной кератотомии. Он писал:
Вместе с коллегами Чарльз Маннерлин и Терри Клэпхэм, Трокел, основали VISX USA inc. Маргерит Б. Макдональд, доктор медицины, выполнила первую операцию на глазах с помощью лазера с использованием лазера VISX в 1989 году.
Был выдан ряд патентов на несколько методов, связанных с LASIK. Рангасвами Шринивасан и Джеймс Винн подали заявку на патент на ультрафиолетовый эксимерный лазер В 1989 году Голам А. Пейман получил Патент США на использование эксимерного лазера для изменений кривизны роговицы. Это был
Патенты, относящиеся к так называемой технологии LASIK и PRK с широким лучом, выданы американской компанией, включая Visx и Summit, в 1990–1995 годах на основе технологии fu. Основной патент США, выданный IBM (1988), заявл об УФ использовании -лазера для абляции тканей.
Метод LASIK был внедрен в США после его успешного применения. приложение в другом месте. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) начало испытания эксимерного лазера в 1989 году. Первым предприятием, получившим разрешение FDA на использование эксимерного лазера для фоторефракционной кератэктомии, была компания Summit Technology (основатель и генеральный директор, д-р. Дэвид Мюллер). В 1992 году под руководством FDA греческий офтальмолог Иоаннис Палликарис представил LASIK в десяти центрах VISX. В 1998 г. «Кремерский эксимерный лазер», серийный номер KEA 940202, получил одобрение FDA на его единственное использование для выполнения LASIK. Впоследствии Summit Technology была первой компанией, получившей разрешение FDA на массовое производство и распространение эксимерных лазеров. За ним последовали VISX и другие компании.
 Эксимерный лазер, который использовался для первых операций LASIK И. Палликарис
Эксимерный лазер, который использовался для первых операций LASIK И. Палликарис Палликарис предположил, что лоскут роговицы можно было поднять с помощью микрокератома перед выполнением ФРК с эксимером. лазер. Добавление лоскута к PRK стало известно как LASIK.
С 1991 года были разработаны новые разработки, такие как более быстрые лазеры; большие площади пятна; безлопастные лоскутные разрезы; интраоперационная пахиметрия роговицы ; и методы "оптимизации волнового фронта" и "управления волновым фронтом", которые были введены Центром сверхбыстрой оптики Мичиганского университета. Цель замены стандартного LASIK в рефракционной хирургии - избежать постоянного ослабления роговицы из-за разрезов и передать меньше энергии окружающим тканям. Совсем недавно были разработаны такие методы, которые не касаются эпителиальной базальной мембраны или слоя Боумена.
Систематический обзор, сравнивавший PRK и LASIK, пришел к выводу, что LASIK имеет более короткое время восстановления и меньше боль. Две методики по прошествии одного года дали схожие результаты.
Систематический обзор 2017 года обнаружил неопределенность в отношении остроты зрения, но обнаружил, что в одном исследовании у тех, кто получал ФРК, была меньше шансов достичь аномалии рефракции, и они были меньше вероятность чрезмерной коррекции, чем по сравнению с ЛАСИК.