| Кератоконус | |
|---|---|
| Другие названия | KC, KCN, коническая роговица |
 | |
| «Роговица в форме конуса», которая характерен для кератоконуса | |
| Произношение |
|
| Специальность | Офтальмология, оптометрия |
| Симптомы | Расплывчатое зрение, близорукость, светочувствительность |
| Обычное начало | Раннее взросление |
| Причины | Неизвестно |
| Метод диагностики | Щелевая лампа исследование |
| Лечение | Очки, контакты, хирургия |
| Частота | ~ 1 из 2000 человек |
Кератоконус (KC) является заболеванием глаза, что приводит к прогрессирующему истончению роговицы. Это может привести к нечеткому зрению, двоению в глазах, близорукости, нерегулярному астигматизму и светочувствительности, приводящим к плохое качество жизни. Обычно поражаются оба глаза. В более тяжелых случаях на роговице могут быть видны рубцы или кружок.
Хотя причина неизвестна, считается, что это происходит из-за сочетания, окружающей среды и гормональные факторы. Около семи процентов пострадавших имеют семейный анамнез этого заболевания. Предлагаемые факторы окружающей среды включают трение глаз и аллергию. Основной механизм заключается в изменении роговицы на форму конуса. Диагноз ставится при осмотре с помощью щелевой лампы .
Первоначально состояние обычно можно исправить с помощью очков или мягких контактных линз. По мере обострения болезни могут потребоваться специальные контактные линзы. У большинства людей болезнь стабилизируется через несколько лет без серьезных проблем со зрением. У небольшого числа людей происходит рубцевание роговицы, и требуется трансплантация роговицы.
Кератоконус поражает примерно 1 из 2000 человек. Чаще всего это происходит в позднем детском и раннем взрослом возрасте. Хотя это встречается у всех групп населения, оно может быть более частым в определенных этнических группах, например, азиатского происхождения. Слово происходит от греческого kéras, что означает роговица, и латинского cōnus, что означает конус.
 Моделирование множественных изображений виден человеком с кератоконусом.. «... свеча при взгляде выглядит как множество огней, беспорядочно сливающихся друг с другом» - Ноттингем
Моделирование множественных изображений виден человеком с кератоконусом.. «... свеча при взгляде выглядит как множество огней, беспорядочно сливающихся друг с другом» - Ноттингем Люди с ранним кератоконусом обычно замечают незначительное помутнение зрения и приходят к врачу за корректирующими линзами нг или вождение. На ранних стадиях симптомы кератоконуса могут не отличаться от симптомов любого другого дефекта рефракции глаза. По мере прогрессирования заболевания зрение ухудшается, иногда быстро из-за нерегулярного астигматизма. Острота зрения снижается на всех расстояниях, а ночное зрение часто ухудшается. У некоторых людей зрение в одном глазу заметно хуже, чем в другом. Заболевание часто бывает двусторонним, но асимметричным. У некоторых развивается светобоязнь (чувствительность к яркому свету), напряжение глаз из-за того, что прищуриваются, чтобы читать, или зуд в глазах, но обычно их мало или нет ощущение боли. Это может привести к тому, что светящиеся объекты будут выглядеть как цилиндрические трубы с одинаковой интенсивностью во всех точках.
 Множественные изображения, сделанные чрезвычайно высококонтрастными источниками света, видимые человеком с кератоконусом
Множественные изображения, сделанные чрезвычайно высококонтрастными источниками света, видимые человеком с кератоконусом Классическим симптомом кератоконуса является восприятие множественных «призрачных» изображений, известное как монокулярная полиопия. Этот эффект наиболее отчетливо виден в поле с высокой контрастностью , например, в виде точки на темном фоне. Вместо того, чтобы видеть только одну точку, человек с кератоконусом видит множество изображений точки, разбросанных в хаотическом порядке. Этот образец обычно не меняется день ото дня, но со временем он часто принимает новые формы. Люди также часто замечают полосы и вспышки искажения вокруг источников света. Некоторые даже замечают, что изображения движутся относительно друг друга в такт их сердцебиению. Преобладающая оптическая аберрация глаза при кератоконусе - кома. Визуальное искажение, которое испытывает человек, происходит из двух источников: один - это неравномерная деформация поверхности роговицы, а другой - рубцы, возникающие на ее открытых высоких точках. Эти факторы действуют, чтобы сформировать области на роговице, которые отображают изображение в различные места на сетчатке. Эффект может ухудшаться в условиях низкой освещенности, так как адаптированный к темноте зрачок расширяется, обнажая большую часть неровной поверхности роговицы.
Было обнаружено, что с этим заболеванием связаны шесть генов. Эти гены включают BANP-ZNF469, COL4A4, FOXO1, IMMP2L и RXRA-COL5A1. Вероятно, существуют и другие.
 Образец кератоконической роговицы, взятый через шесть лет после постановки диагноза: тонкая строма, морщинистая задняя поверхность
Образец кератоконической роговицы, взятый через шесть лет после постановки диагноза: тонкая строма, морщинистая задняя поверхность Несмотря на обширные исследования, причина кератоконуса остается неясной. Несколько источников предполагают, что кератоконус, вероятно, возникает из-за ряда различных факторов: генетических, экологических или клеточных, любой из которых может стать триггером начала заболевания. После инициации заболевание обычно развивается путем постепенного растворения слоя Боумена, который находится между роговичным эпителием и стромой. Когда они вступают в контакт, клеточные и структурные изменения в роговице отрицательно влияют на ее целостность и приводят к выпуклости и рубцеванию, характерным для этого заболевания. Внутри любой кератоконической роговицы могут быть обнаружены участки дегенеративного истончения, сосуществующие с участками, подвергающимися заживлению ран. Рубцы, по-видимому, являются одним из аспектов деградации роговицы; однако недавнее крупное многоцентровое исследование предполагает, что истирание контактными линзами может увеличить вероятность этого вывода более чем в два раза.
Ряд исследований показал, что кератоконическая роговица проявляет признаки повышенной активности протеазы, класс ферментов, которые разрушают некоторые из коллагеновых поперечных связей в строме с одновременным снижением экспрессии протеазы ингибиторы. Другие исследования показали, что снижение активности фермента альдегиддегидрогеназы может быть причиной накопления свободных радикалов и окисляющих веществ в роговице. Каким бы ни был патогенетический процесс, повреждение, вызванное активностью внутри роговицы, вероятно, приведет к уменьшению ее толщины и биомеханической прочности. На ультраструктурном уровне ослабление ткани роговицы связано с нарушением регулярного расположения слоев коллагена и ориентации фибрилл коллагена. Хотя кератоконус считается невоспалительным заболеванием, одно исследование показывает, что ношение людьми жестких контактных линз приводит к сверхэкспрессии провоспалительных цитокинов, таких как IL-6, TNF-alpha, ICAM-1 и VCAM-1 в слезной жидкости.
Обнаружена генетическая предрасположенность к кератоконусу, при этом заболевание встречается в определенных семьях, и зарегистрированные случаи конкордантности у однояйцевых близнецов. Частота встречаемости у близких членов семьи четко не определена, хотя известно, что она значительно выше, чем в общей популяции, и исследования дали оценки в диапазоне от 6% до 19%. В двух исследованиях, включающих изолированные, в основном гомогенетические сообщества, предполагаемые местоположения генов противоположно картированы в хромосомах 16q и 20q. Большинство генетических исследований согласны с аутосомной доминантной моделью наследования. Редкая аутосомно-доминантная форма тяжелого кератоконуса с передней полярной катарактой вызвана мутацией в семенной области mir-184, микроРНК, которая высоко экспрессируется в роговице и передней линзе. Кератоконус чаще диагностируется у людей с синдромом Дауна, хотя причины этой связи еще не определены.
Кератоконус был связан с атопическими заболеваниями, которые включают астму, аллергию и экзему, и нередко несколько или все эти заболевания поражают одного человека. Кератоконус также связан с синдромом Альпорта, синдромом Дауна и синдромом Марфана. Ряд исследований показывает, что сильное растирание глаз способствует прогрессированию кератоконуса, и людей следует отговаривать от этой практики. Кератоконус отличается от эктазии, вызванной LASIK операцией на глазах. Эктазия после LASIK была связана с чрезмерным удалением ткани стромального ложа глаза во время операции.
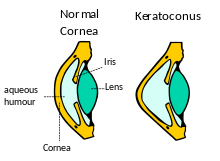 Схематическая диаграмма, показывающая изменения в роговице
Схематическая диаграмма, показывающая изменения в роговице  Топограф роговицы, используемый для картирования кривизны поверхности роговицы
Топограф роговицы, используемый для картирования кривизны поверхности роговицы Перед любым физическим обследованием, диагноз кератоконуса часто начинается с оценки офтальмологом или оптометристом его истории болезни, особенно основная жалоба и другие визуальные симптомы, наличие в анамнезе глазных заболеваний или травм, которые могут повлиять на зрение, а также наличие в семейном анамнезе глазных заболеваний. Затем для определения остроты зрения человека используется диаграмма глаз, такая как стандартная диаграмма Снеллена из постепенно уменьшающихся букв. При обследовании глаза можно перейти к измерению локальной кривизны роговицы с помощью ручного кератометра с обнаружением нерегулярного астигматизма, предполагающего возможность кератоконуса. В тяжелых случаях могут быть превышены измерительные возможности прибора. Дополнительную индикацию может обеспечить ретиноскопия, при которой луч света фокусируется на сетчатке человека, и отражение, или рефлекс, наблюдается, когда исследователь наклоняет источник света вперед и назад. Кератоконус относится к числу офтальмологических состояний, при которых наблюдается рефлекторное действие двух полосок, движущихся по направлению друг к другу и от них, как лезвия пары ножниц.
. При подозрении на кератоконус офтальмолог или оптометрист будет искать другую характеристику. выводы о заболевании с помощью щелевой лампы исследования роговицы. Расширенный случай обычно очевиден для экзаменатора и может обеспечить однозначный диагноз до более специализированного тестирования. При внимательном рассмотрении примерно в половине кератоконических глаз можно наблюдать кольцо от желто-коричневой до оливково-зеленой пигментации, известное как кольцо Флейшера. Кольцо Флейшера, вызванное отложением оксида железа гемосидерина в эпителии роговицы, является тонким и не всегда легко обнаруживается, но становится более очевидным при просмотре под кобальтовым синим фильтр. Точно так же примерно у 50% пациентов наблюдаются стрии Фогта , тонкие линии напряжения внутри роговицы, вызванные растяжением и истончением. Стрии временно исчезают при легком давлении на глазное яблоко. Ярко выраженный конус может образовывать V-образную выемку на нижнем веке, когда взгляд человека направлен вниз, известный как признак Мансона. Другие клинические признаки кератоконуса обычно проявляются задолго до того, как признак Мансона становится очевидным, поэтому это открытие, хотя и является классическим признаком болезни, обычно не имеет первостепенной диагностической важности.
Портативный кератоскоп, иногда известный как «диск Пласидо», может обеспечить простую неинвазивную визуализацию поверхности роговицы путем проецирования серии концентрических колец свет на роговицу. Более точный диагноз может быть получен с помощью топографии роговицы, в которой автоматизированный прибор проецирует световой рисунок на роговицу и определяет ее топографию на основе анализа цифрового изображения. Топографическая карта указывает на любые искажения или рубцы на роговице, при этом кератоконус проявляется в характерном увеличении кривизны, которая обычно находится ниже средней линии глаза. Методика позволяет делать снимки степени и степени деформации в качестве ориентира для оценки скорости ее прогрессирования. Это особенно важно для выявления заболевания на ранних стадиях, когда другие признаки еще не представлены.
 Топография роговицы, показывающая кератоконус II стадии
Топография роговицы, показывающая кератоконус II стадии После диагностики кератоконуса его степень может быть изменена. классифицируется по нескольким параметрам:
Более широкое использование топографии роговицы привело к сокращению использования этих терминов.
| Стадия | Характеристики |
|---|---|
| Стадия 1 |
|
| Стадия 2 |
|
| Стадия 3 |
|
| Стадия 4 |
|
| Стадия определена если применима одна из характеристик.. Толщина роговицы - это самая тонкая измеренная точка роговицы.. | |
 Жесткие газопроницаемые (RGP) линзы
Жесткие газопроницаемые (RGP) линзы На ранних стадиях стадии кератоконуса, очков или мягких контактных линз может быть достаточно для коррекции легкого астигматизма. По мере прогрессирования состояния они могут перестать обеспечивать человеку удовлетворительную остроту зрения, и большинство практикующих врачей перейдут к лечению этого состояния с помощью жестких контактных линз, известных как жесткие, газопроницаемые, (RGP) линзы. Линзы RGP обеспечивают хороший уровень коррекции зрения, но не останавливают прогрессирование состояния.
У людей с кератоконусом жесткие контактные линзы улучшают зрение за счет слезной жидкости, заполняющей промежуток между неровная поверхность роговицы и гладкая правильная внутренняя поверхность линзы, благодаря чему создается эффект более гладкой роговицы. Многие специализированные типы контактных линз были разработаны для лечения кератоконуса, и пострадавшие могут обращаться как к врачам, специализирующимся на заболеваниях роговицы, так и к установщикам контактных линз, которые имеют опыт лечения людей с кератоконусом. Неравномерный конус представляет собой проблему, и установщик будет стремиться создать линзы с оптимальным контактом, стабильностью и крутизной. Может потребоваться подгонка методом проб и ошибок.
Традиционно контактные линзы для лечения кератоконуса были жесткими, или RGP, хотя производители также производили специальные «мягкие» линзы. или гидрофильные линзы и, совсем недавно, силикон-гидрогелевые линзы. Мягкая линза имеет тенденцию повторять коническую форму роговицы, что снижает ее эффект. Чтобы противостоять этому, были разработаны гибридные линзы, твердые в центре и заключенные в мягкую юбку. Однако мягкие линзы или гибридные линзы более раннего поколения оказались эффективными не для всех. Линзы раннего поколения сняты с производства. Четвертое поколение технологии гибридных линз усовершенствовано, давая большему количеству людей возможность сочетать комфорт мягкой линзы с остротой зрения линзы RGP.
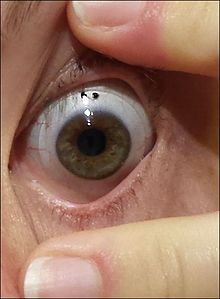 Склеральные линзы
Склеральные линзы Склеральные линзы иногда назначают при запущенном или очень нерегулярном кератоконусе; эти линзы покрывают большую часть поверхности глаза и, следовательно, могут обеспечивать улучшенную стабильность. Более легкое обращение может найти пользу у людей с пониженной ловкостью, таких как пожилые люди.
Некоторые люди считают хорошую коррекцию зрения и комфорт комбинацией линз типа «контрейлерная», когда линзы RGP надеваются поверх мягких линз, что обеспечивает определенную степень коррекции зрения. В одной форме комбинированных линз используется мягкая линза с потайной центральной областью для установки жесткой линзы. Подбор комбинации комбинированных линз требует опыта со стороны установщика линз и терпимости со стороны человека с кератоконусом.
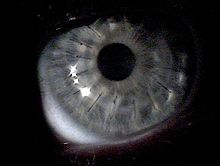 Трансплантация роговицы при кератоконусе, примерно через неделю после операции - множественные отражения света указывают на складки на роговице, которые позже исчезли.
Трансплантация роговицы при кератоконусе, примерно через неделю после операции - множественные отражения света указывают на складки на роговице, которые позже исчезли. 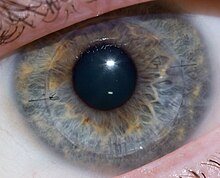 Пересадка роговицы после одного года заживления ; видны два шва
Пересадка роговицы после одного года заживления ; видны два шва От 11% до 27% случаев кератоконуса прогрессируют до такой степени, что коррекция зрения становится невозможной, истончение роговицы становится чрезмерным или рубцы в результате ношения контактных линз вызывают проблемы с ее повреждением. собственными, и становится необходимой трансплантация роговицы или проникающая кератопластика. Кератоконус является наиболее частым основанием для проведения проникающей кератопластики, обычно на его долю приходится около четверти таких процедур. Хирург по трансплантации роговицы трепет лентикулу ткани роговицы, а затем трансплантирует донорскую роговицу к существующей ткани глаза, обычно используя комбинацию беговых и индивидуальных швы. Роговица не имеет прямого кровоснабжения, поэтому донорская ткань не обязательно должна соответствовать группе крови. Глазные банки проверяют донорскую роговицу на наличие заболеваний или клеточных нарушений.
Период острого восстановления может занять от четырех до шести недель, а полная послеоперационная стабилизация зрения часто занимает год и более, но большинство трансплантатов очень стабильны в долгосрочной перспективе. Национальный фонд кератоконуса сообщает, что проникающая кератопластика имеет наиболее успешный результат из всех процедур трансплантации, а при выполнении кератоконуса на здоровом глазу показатель успеха может составлять 95% или больше. Используемые швы обычно рассасываются в течение трех-пяти лет, но отдельные швы можно снимать в процессе заживления, если они вызывают раздражение у человека.
В США трансплантация роговицы (также известная как трансплантат роговицы) при кератоконусе обычно выполняется под седацией как амбулаторная операция. В других странах, например в Австралии и Великобритании, операция обычно проводится под общим наркозом. Все случаи требуют тщательного наблюдения у глазного врача (офтальмолога или оптометриста) в течение нескольких лет. Часто после операции зрение значительно улучшается, но даже если фактическая острота зрения не улучшается, поскольку роговица принимает более нормальную форму после завершения заживления, людям легче надеть корректирующие линзы. Осложнения при трансплантации роговицы в основном связаны с васкуляризацией роговичной ткани и отторжением донорской роговицы. Потеря зрения встречается очень редко, хотя возможно и трудно исправить зрение. При тяжелом отторжении часто предпринимаются попытки повторной трансплантации, и зачастую они оказываются успешными. Кератоконус обычно не возникает повторно в пересаженной роговице; Случаи этого наблюдались, но обычно приписываются неполному удалению исходной роговицы или неадекватному скринингу донорской ткани. Долгосрочная перспектива трансплантации роговицы, выполненной при кератоконусе, обычно благоприятна, когда начальный период заживления завершен и несколько лет прошли без проблем.
Одним из способов снижения риска отторжения является использование техники, называемой глубокой передней ламеллярной кератопластикой (DALK). В трансплантате DALK заменяется только самый внешний эпителий и основная часть роговицы, строма; крайний задний слой эндотелия человека и десцеметовая мембрана остаются, что придает некоторую дополнительную структурную целостность роговице после трансплантата. Кроме того, можно трансплантировать лиофилизированную донорскую ткань. Процесс сублимационной сушки гарантирует, что эта ткань мертва, поэтому нет шансов отторжения. Исследования двух исследований, проведенных в Иране, предоставляют доказательства от низкого до умеренного, что отторжение трансплантата более вероятно при проникающей кератопластике, чем при DALK, хотя вероятность отказа трансплантата была одинаковой при обеих процедурах.
В редких случаях непроникающая кератопластика, известная как эпикератофакия (или эпикератопластика), может выполняться в случаях кератоконуса. Эпителий роговицы удаляется, и поверх него прививается лентикула донорской роговицы. Процедура требует более высокого уровня квалификации со стороны хирурга и выполняется реже, чем проникающая кератопластика, так как результат обычно менее благоприятен. Тем не менее, это можно рассматривать как вариант в ряде случаев, особенно для молодых людей.
 Пара Intacs после введения в роговицу
Пара Intacs после введения в роговицу Возможная хирургическая альтернатива роговице трансплантат - это вставка сегментов интрастромального кольца роговицы. На периферии роговицы делается небольшой разрез, и две тонкие дуги из полиметилметакрилата вводятся между слоями стромы по обе стороны от зрачка, прежде чем разрез закрывается шов. Сегменты выступают против кривизны роговицы, сглаживая вершину конуса и возвращая ему более естественную форму. Преимущество процедуры состоит в том, что она является обратимой и даже потенциально заменяемой, так как не требует удаления ткани глаза.
Операция по интрастромальной имплантации роговицы, включающая имплантацию полного кольца, также доступна в качестве варианта лечения кератоконуса. Имеются данные, подтверждающие, что имплант с полным кольцом улучшает зрение как минимум на год.
Сшивание роговичного коллагена - это развивающийся метод лечения, направленный на укрепление роговицы, однако, согласно Кокрановскому обзору 2015 г., недостаточно доказательств, чтобы определить, полезно ли это при кератоконусе. Однако в 2016 году FDA одобрило перекрестную сшивку в качестве метода лечения кератоконуса и рекомендовало создать систему реестра для оценки долгосрочного эффекта лечения. Это международная база данных пациентов с кератоконусом, в которой отслеживаются результаты кросслинкинга у пациентов с кератоконусом.
 Схема разрезов MARK
Схема разрезов MARK Радиальная кератотомия - это рефракционный хирургия процедура, при которой хирург делает спицеподобные надрезы в роговице для изменения ее формы. Этот ранний хирургический вариант миопии был в значительной степени заменен LASIK и другими подобными процедурами. LASIK категорически противопоказан при кератоконусе и других состояниях истончения роговицы, поскольку удаление стромальной ткани роговицы еще больше повредит и без того тонкую и слабую роговицу. По аналогичным причинам лучевая кератотомия также обычно не используется для людей с кератоконусом.
 Небольшой разрыв десцеметовой мембраны (увеличенное изображение)
Небольшой разрыв десцеметовой мембраны (увеличенное изображение) Обычно пациенты с кератоконусом изначально проявляются легким астигматизмом и миопией, обычно в начале полового созревания, и диагностируются в конце подросткового возраста или в начале 20-летнего возраста. Однако болезнь может проявиться или прогрессировать в любом возрасте; в редких случаях кератоконус может проявляться у детей или только в более зрелом возрасте. Диагноз заболевания в раннем возрасте может указывать на больший риск его тяжести в более позднем возрасте. Зрение пациентов может меняться в течение нескольких месяцев, что заставляет их часто менять рецепты на линзы, но по мере ухудшения состояния в большинстве случаев требуются контактные линзы . Течение расстройства может быть весьма разнообразным, при этом некоторые пациенты остаются стабильными в течение многих лет или неопределенно долго, в то время как другие быстро прогрессируют или испытывают периодические обострения в течение длительного и устойчивого курса. Чаще всего кератоконус прогрессирует за период от 10 до 20 лет, прежде чем течение болезни обычно прекращается на третьем и четвертом десятилетиях жизни.
 Водянка роговицы из-за кератоконуса
Водянка роговицы из-за кератоконуса В запущенных случаях выпячивание роговицы может привести к локальному разрыву десцеметовой мембраны, внутреннего слоя роговицы. Водяная жидкость из передней камеры глаза просачивается в роговицу до того, как десцеметовая мембрана снова срастается. Пациент испытывает боль и внезапное сильное помутнение зрения, роговица приобретает полупрозрачный молочно-белый вид, известный как отек роговицы.
Хотя это сбивает пациента с толку, эффект обычно временный и по прошествии некоторого времени через шесть-восемь недель роговица обычно возвращается к своей прежней прозрачности. Выздоровлению можно помочь нехирургическим путем, перевязав осмотический физиологический раствор. Хотя водянка обычно вызывает повышенное рубцевание роговицы, иногда она приносит пользу пациенту, создавая более плоский конус, что облегчает установку контактных линз. Трансплантация роговицы обычно не показана при отеке роговицы.
Национальный институт глаз сообщает, что кератоконус является наиболее распространенной дистрофией роговицы в США, поражающей примерно одного из 2000 американцев, но в некоторых отчетах эта цифра достигает одного из 500. Несоответствие может быть связано с различиями в диагностических критериях, при этом некоторые случаи тяжелого астигматизма интерпретируются как случаи кератоконуса, и наоборот. Долгосрочное исследование показало, что средний уровень заболеваемости составляет 2,0 новых случая на 100 000 населения в год. Некоторые исследования предполагают более высокую распространенность среди женщин или что люди южноазиатской национальности в 4,4 раза чаще страдают кератоконусом, чем европейцы, а также чаще страдают этим заболеванием раньше.
Кератоконус - это заболевание. обычно двусторонний (поражает оба глаза), хотя искажение обычно асимметрично и редко бывает полностью идентичным на обеих роговицах. Односторонние случаи, как правило, нечасты и могут быть очень редкими, если очень легкое заболевание лучшего глаза просто ниже предела клинического обнаружения. Обычно кератоконус диагностируется сначала на одном глазу, а затем - на другом. По мере того как заболевание прогрессирует в обоих глазах, зрение ранее диагностированного глаза часто остается хуже, чем зрение другого глаза.
 Практические наблюдения конической роговицы, новаторский текст Ноттингема о кератоконусе, 1854 г.
Практические наблюдения конической роговицы, новаторский текст Ноттингема о кератоконусе, 1854 г. Немецкий окулист Бурхард Мошарт дал раннее описание в докторскую диссертацию 1748 года о случае кератоконуса, который он назвал стафиломой диафана. Однако только в 1854 году британский врач Джон Ноттингем (1801–1856) четко описал кератоконус и отличил его от других эктазий роговицы. Ноттингем сообщил о случаях «конической роговицы», которые привлекли его внимание, и описал несколько классических признаков заболевания, включая полиопию, слабость роговицы и трудности подбора корректирующих линз к зрению пациента. В 1859 году британский хирург Уильям Боуман использовал офтальмоскоп (недавно изобретенный Германом фон Гельмгольцем ) для диагностики кератоконуса и описал, как наклонить зеркало инструмента так, чтобы чтобы лучше всего видеть коническую форму роговицы. Боуман также попытался восстановить зрение, потянув за радужную оболочку тонким крючком, вставленным через роговицу, и растянув зрачок в вертикальную щель, как у кошки. Он сообщил, что он добился определенного успеха в этой технике, восстановив зрение у 18-летней женщины, которая ранее не могла считать пальцы на расстоянии 8 дюймов (20 см).
К 1869 году, когда первый швейцарский офтальмолог Иоганн Хорнер написал диссертацию, озаглавленную «О лечении кератоконуса», заболевание приобрело нынешнее название. В то время лечение, одобренное ведущим немецким офтальмологом Альбрехтом фон Грефе, представляло собой попытку физически изменить форму роговицы путем химического прижигания раствором нитрата серебра и применения миоз - возбудитель с давящей повязкой. В 1888 году лечение кератоконуса стало одним из первых практических применений недавно изобретенной тогда контактной линзы, когда французский врач Эжен Кальт изготовил стеклянную склеральную оболочку, которая улучшала зрение путем сжатия роговица принимает более правильную форму. С начала 20-го века исследования кератоконуса не только улучшили понимание этого заболевания, но и значительно расширили спектр вариантов лечения. Первая успешная трансплантация роговицы для лечения кератоконуса была сделана в 1936 году Рамоном Кастровьехо.
Согласно результатам совместной продольной оценки кератоконуса (CLEK), люди с кератоконусом могли ожидается, что они заплатят более 25000 долларов в течение всей жизни после постановки диагноза со стандартным отклонением 19 396 долларов. Имеются ограниченные данные о затратах на перекрестное связывание роговицы, исследование экономической эффективности оценило стоимость полного лечения для одного человека в 928 фунтов стерлингов (1392 доллара США) в Великобритании Национальная служба здравоохранения, но в других странах эта сумма может достигать 6500 долларов за глаз. Анализ затрат и результатов 2013 года, проведенный Lewin Group для Eye Bank Association of America, оценил среднюю стоимость каждой трансплантации роговицы.
Некоторые другие эктатические расстройства роговицы также вызывают истончение роговицы:
| Wikimedia Commons has media related to Keratoconus. |
| Classification | D |
|---|---|
| External resources |