| Скрининг шейки матки | |
|---|---|
 Автомобиль для тестирования шейки матки на Тайване, 2012 г. Автомобиль для тестирования шейки матки на Тайване, 2012 г. | |
| [редактировать в Викиданных ] |
Скрининг шейки матки - это процесс обнаружения и удаления аномальных тканей или клеток в шейке матки до развития рака шейки матки. Стремясь выявить и лечить неоплазию шейки матки на ранней стадии, скрининг шейки матки направлен на вторичную профилактику рака шейки матки. Несколько методов скрининга рака шейки матки: Пап-тест (также известный как Пап-мазок или традиционная цитология), жидкостная цитология, тестирование ДНК ВПЧ и визуальный осмотр с уксусной кислотой. Пап-тест и жидкостная цитология оказались эффективными в снижении заболеваемости и смертности от рака шейки матки в развитых странах, но не в развивающихся странах. Перспективные методы скрининга, которые могут использоваться в регионах с ограниченными ресурсами в развивающихся странах, - это тестирование ДНК ВПЧ и визуальный осмотр.
В разных странах есть разные рекомендации по скринингу шейки матки.
В Европе большинство стран предлагают или предлагают скрининг в возрасте от 25 до 64 лет. Согласно европейским рекомендациям 2010 года по скринингу на рак шейки матки, возраст для начала скрининга составляет от 20 до 30 лет, «но предпочтительно не раньше 25 или 30 лет», в зависимости от бремени болезни среди населения и имеющихся ресурсов. В Англии программа скрининга шейки матки NHS доступна женщинам в возрасте от 25 до 64 лет; женщины в возрасте от 25 до 49 лет получают приглашение каждые 3 года, а женщины в возрасте от 50 до 64 - каждые 5 лет.
В Соединенных Штатах обследование рекомендуется для женщин в возрасте от 21 до 65 лет, независимо от возраста в начало половой жизни или другое рискованное поведение. Для здоровых женщин в возрасте 21–29 лет, у которых никогда не было аномальных результатов мазка Папаниколау, скрининг на рак шейки матки с цитологией шейки матки (мазок Папаниколау) должен проводиться каждые 3 года, независимо от статуса вакцинации против ВПЧ. Для женщин в возрасте 30–65 лет предпочтительным скринингом является «совместное тестирование», которое включает комбинацию скрининга цитологического исследования шейки матки и тестирования на ВПЧ каждые 5 лет. Однако допустимо проводить скрининг этой возрастной группы только с помощью мазка Папаниколау каждые 3 года. У женщин старше 65 лет скрининг на рак шейки матки может быть прекращен при отсутствии аномальных результатов скрининга в течение предшествующих 10 лет и отсутствия в анамнезе серьезных поражений.
В Австралии скрининг предлагается женщинам в возрасте 18–70 лет каждые два года. Это мазок Папаниколау, независимо от сексуального анамнеза. В Канаде, где программы скрининга организованы на провинциальном уровне, общая рекомендация не начинать рутинный скрининг до 25 лет при отсутствии особых причин, а затем проводить скрининг каждые три года до достижения возраста 69. Но, например, в Онтарио «Программа скрининга шейки матки Онтарио рекомендует женщинам, ведущим или ведущим половую жизнь, проходить мазок Папаниколау каждые 3 года, начиная с 21 года»
В странах с ограниченными ресурсами решения относительно скрининга шейки матки принимаются на основе имеющихся ресурсов, и поэтому часто невозможно проводить скрининг шейки матки так часто. Наибольшее влияние на сокращение рака шейки матки оказывает скрининг женщин в возрасте от 30 до 39 лет, поэтому ресурсы могут быть направлены на эту возрастную группу.
Существует ряд различных типы имеющихся методов скрининга. В США скрининг шейки матки обычно проводится с использованием мазка Папаниколау (или «мазка мазка»), хотя программы скрининга в Великобритании изменили метод скрининга на жидкостную цитологию в 2008 году.
В обычном мазке Папаниколау врач, собирающий клетки, размазывает их на предметном стекле микроскопа и наносит фиксатор. Обычно слайд отправляют в лабораторию для оценки.
Исследования точности стандартных цитологических отчетов:
С середины В 1990-е годы все чаще использовались методы, основанные на помещении образца во флакон, содержащий жидкую среду, сохраняющую клетки. Два типа - это Sure-Path (TriPath Imaging) и Thin-Prep (Corp). В качестве среды используется в основном этанол для Sure-Path и метанол для ThinPrep. После помещения во флакон образец обрабатывается в лаборатории в тонкий слой клеток, окрашивается и исследуется с помощью световой микроскопии. Жидкий образец имеет то преимущество, что он подходит для тестирования на ВПЧ с высоким риском и может снизить количество неудовлетворительных образцов с 4,1% до 2,6%. Правильный сбор образца имеет решающее значение для точности теста, поскольку ячейка, которой нет в образце, не может быть оценена.
Исследования точности отчетов о жидкостной монослойной цитологии:
Инфекция вируса папилломы человека (ВПЧ) является причиной почти всех случаев рака шейки матки. Большинство женщин успешно излечиваются от ВПЧ в течение 18 месяцев. Те, у кого есть длительная инфекция с типом высокого риска (например, типы 16, 18, 31, 45), более склонны к развитию цервикальной интраэпителиальной неоплазии из-за воздействия, которое ВПЧ оказывает на ДНК.
В 1995 году британские исследователи Энн Заревски и Джек Кузик показали, что тестирование на наличие ДНК ВПЧ в клетках, взятых во время скрининга шейки матки, выявит случаи пре- рак, которые были пропущены стандартным тестом.
Английская национальная служба здравоохранения теперь включает «сортировку по HPV » в свою программу скрининга. Это означает, что если первоначальный скрининговый тест показывает пограничные результаты или патологические клетки низкой степени злокачественности, на образце проводится дополнительный тест на ВПЧ. Если это показывает наличие ВПЧ, пациента вызывают на дополнительное обследование, но если ВПЧ нет, пациент возобновляет обычный график скрининга, как если бы никаких отклонений не было обнаружено.
Исследования точности тестирования на ВПЧ отчет:
При добавлении более чувствительного теста на ВПЧ специфичность может снизиться. Если специфичность действительно снижается, результатом является увеличение количества ложноположительных тестов и, для многих женщин, у которых не было заболевания, повышенный риск кольпоскопии, инвазивной процедуры и ненужного лечения. Полезный скрининговый тест требует баланса между чувствительностью и специфичностью, чтобы гарантировать, что те, у кого есть заболевание, правильно идентифицированы как больные, а те, у кого нет заболевания, не идентифицированы как больные.
Что касается роли тестирования на ВПЧ, рандомизированные контролируемые испытания сравнивали ВПЧ с кольпоскопией. Тестирование на ВПЧ оказывается столь же чувствительным, как и немедленная кольпоскопия, при этом сокращается количество необходимых кольпоскопий. рандомизированное контролируемое исследование показало, что анализ на ВПЧ может следовать за аномальной цитологией или может предшествовать цитологическому исследованию шейки матки.
Исследование, опубликованное в 2007 году, показало, что выполнение мазка Папаниколау вызывает воспалительный цитокиновый ответ., который может инициировать иммунологический клиренс ВПЧ, тем самым снижая риск рака шейки матки. У женщин, у которых в анамнезе был хотя бы один мазок Папаниколау, была более низкая заболеваемость раком. «Статистически значимое снижение процента положительных результатов на ВПЧ коррелировало с количеством полученных мазков Папаниколау за всю жизнь».
Тестирование на ВПЧ может снизить частоту интраэпителиальной неоплазии шейки матки 2 или 3 степени или рака шейки матки, обнаруженных в ходе последующих скрининговых тестов среди женщины 32–38 лет по данным рандомизированного контролируемого исследования. Снижение относительного риска составило 41,3%. Для пациентов с таким же риском, как и в этом исследовании (63,0% имели CIN 2-3 или рак), это приводит к абсолютному снижению риска на 26%. 3,8 пациента должны пройти курс лечения, чтобы один из них получил пользу (количество пациентов, необходимых для лечения = 3,8). Щелкните здесь, чтобы скорректировать эти результаты для пациентов с более высоким или низким риском CIN 2–3. Одной из многообещающих перспектив в тестировании на ВПЧ является возможность самостоятельного взятия образцов. Тестирование на ВПЧ на собственной выборке сегодня может быть предложено в качестве дополнительной стратегии для охвата женщин, не участвующих в регулярной программе скрининга, а в будущем - в качестве возможной стратегии скрининга.
| ВПЧ-тест | Пап-тест | Ведение |
|---|---|---|
| Отрицательно | Отрицательно | Повторное тестирование через 5 лет |
| Любой | Отрицательный | Повторное тестирование через 3 года |
| Отрицательное | Атипичные плоскоклеточные клетки неопределенного значения (ASC-US) | Повторите тестирование через 3 года лет |
| Отрицательно | Низкая степень плоскоклеточное интраэпителиальное поражение (LSIL) | Повторное тестирование через 6–12 месяцев |
| Не. выполнено | Атипичные плоскоклеточные клетки неопределенного значения (ASC-US) | Повторное тестирование через 6–12 месяцев |
| Положительное | Отрицательное | Повторное тестирование через 6–12 месяцев |
| Не. выполнено | Плоскоклеточное интраэпителиальное поражение низкой степени (LSIL) | Немедленное кольпоскопия |
| Положительно | Низкая степень плоскоклеточное интраэпителиальное поражение (LSIL) | Немедленная кольпоскопия |
| Любое | Атипичные плоскоклеточные клетки - не могут исключить поражение высокой степени (ASH-H) | Немедленная кольпоскопия |
| Положительный | Атипичные плоскоклеточные клетки неопределенного значения (ASC-US) | Немедленная кольпоскопия |
| Любые | Плоскоклеточное интраэпителиальное поражение высокой степени (HSIL) | Немедленная кольпоскопия |
| Любая | Плоскоклеточная карцинома (SCC) | Немедленная кольпоскопия |
| Любая | (AGC) | Немедленная кольпоскопия |
Процедуры тестирования женщин с использованием мазка Папаниколау, жидкостной цитологии или тестирования на ВПЧ похожи. Образец клеток собирают из шейки матки с помощью шпателя или маленькой кисточки. Затем клетки проверяются на предмет каких-либо отклонений.
Чтобы взять образец клеток, врач вставляет инструмент, называемый зеркало, внутрь влагалища. Зеркало имеет два плеча, которые раздвигают стенки влагалища, чтобы видеть шейку матки. Затем они соскабливают поверхность шейки матки шпателем или маленькой щеточкой. Это собирает образец клеток из внешнего слоя шейки матки.
В мазке Папаниколау клетки, собранные с помощью шпателя, наносят на предметное стекло для исследования под микроскопом. В жидкостной цитологии образец клеток берут с помощью маленькой кисточки. Клетки помещают в емкость с жидкостью и исследуют на предмет отклонений. Клетки шейки матки для тестирования на HPV собирают аналогичным образом.
Женщинам могут сказать, что у них есть CIN (цервикальная интраэпителиальная неоплазия ) или CIS (карцинома in situ ) - эти термины описывают различные уровни аномалий, обнаруженных в клетках шейки матки. Аномальные клетки можно удалить или уничтожить с помощью одной из нескольких различных процедур.
Лазерная абляция и криотерапия лечат только ту часть шейки матки, которая содержит аномальные клетки. Лазерная абляция использует лазер для выжигания аномальных клеток, в то время как криотерапия использует холодный зонд, чтобы заморозить клетки. Эти процедуры позволяют нормальным клеткам расти на их месте. процедура электрического иссечения петли (называемая LLETZ или «большая петля иссечения зоны трансформации» в UK ), конизация шейки матки (или коническая биопсия ) и гистерэктомия удаляют всю область, содержащую клетки, которые могут стать предраковыми или развиться в рак шейки матки.
Многие районы с ограниченными ресурсами не могут проводить регулярные проверки и должны полагаться на нечастые проверки. Исследование скрининга на рак шейки матки с участием 131 746 женщин в сельских районах Индии показало, что один тест ДНК снизил количество запущенных форм рака шейки матки и смертность в течение 8 лет, в то время как однократное обследование на уксусную кислоту или однократный скрининг Папаниколау - нет. Однако стоимость ДНК-теста составляет 30–40 долларов США, что было недоступно во многих регионах, занимает много времени и требует сложной лабораторной инфраструктуры. Простой, доступный и точный тест оценивается в Китае и других странах. Новый тест может появиться на рынке в 2010 году по значительно более низкой цене, чем текущие тесты.
При тестировании на ВПЧ количество смертей от рака шейки матки снизилось на 50 процентов по сравнению с женщинами, не прошедшими обследование. По сравнению с другими методами, исследование показало, что тестирование на ВПЧ выявило наименьшее количество ложноотрицательных результатов.
Фонд Билла и Мелинды Гейтс профинансировал восьмилетнее исследование ДНК-теста на вирус, вызывающий рак шейки матки. Тест, произведенный Qiagen по низкой цене за тест, с результатами, доступными всего за несколько часов, может позволить сократить использование ежегодных мазков Папаниколау. Было показано, что тест «приемлемо хорошо» работает на женщинах, которые сами берут мазки, вместо того, чтобы позволить врачу провести тест. Это может улучшить шансы ранней диагностики для женщин, которые не хотят проходить обследование из-за дискомфорта или скромности.
 Отрицательный визуальный осмотр шейки матки с уксусной кислотой
Отрицательный визуальный осмотр шейки матки с уксусной кислотой 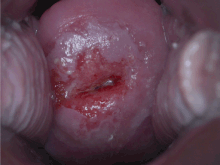 Положительный визуальный осмотр шейки матки с уксусной кислотой на CIN-1
Положительный визуальный осмотр шейки матки с уксусной кислотой на CIN-1 В регионах, где скрининг мазка Папаниколау недоступен или недоступен, оценивались другие методы тестирования.
Визуальный осмотр шейки матки с использованием уксусной кислоты (белый уксус ; VIA) или йода Люголя (VILI), чтобы выделить предраковые поражения, чтобы их можно было увидеть с помощью «невооруженным глазом» переносит идентификацию предрака из лаборатории в клинику. Такие процедуры устраняют необходимость в лабораториях и транспортировке образцов, требуют очень небольшого количества оборудования и предоставляют женщинам немедленные результаты анализов. Ряд медицинских специалистов - врачи, медсестры или профессиональные акушерки - могут эффективно выполнить процедуру при условии, что они получат надлежащую подготовку и наблюдение. В качестве скринингового теста VIA может работать не хуже, чем цитология шейки матки, для точного выявления предраковых поражений. Это было продемонстрировано в различных исследованиях, в которых обученные врачи и медицинские работники среднего звена правильно определили от 45% до 79% женщин с высоким риском развития рака шейки матки. Для сравнения, чувствительность цитологического исследования составляет от 47 до 62%. Цитология обеспечивает более высокую специфичность (меньше ложных срабатываний), чем VIA. Как и в цитологии, одним из ограничений VIA является то, что результаты сильно зависят от точности интерпретации индивидуума. Это означает, что первичное обучение и постоянный контроль качества имеют первостепенное значение. Увеличение количества ложноположительных результатов особенно важно в условиях «скрининг и лечение», поскольку более вероятна чрезмерная обработка и, как следствие, ухудшение фертильности.
VIA может предложить значительные преимущества перед Pap в условиях ограниченных ресурсов, особенно с точки зрения увеличения охвата скринингом, улучшенного последующего наблюдения и общего качества программы. Из-за необходимости в меньшем количестве специализированного персонала и меньшей инфраструктуры, обучения и оборудования системы общественного здравоохранения VIA могут предлагать скрининг на рак шейки матки в более удаленных (и менее оборудованных) медицинских учреждениях и могут обеспечить более высокий охват. Кроме того, поставщики медицинских услуг могут немедленно сообщать пациентам о результатах VIA, что позволяет проводить обследование и лечение женщин во время одного визита. Это помогает обеспечить последующее наблюдение на месте и снижает количество женщин, которые могут пропустить лечение из-за того, что не могут вернуться в клинику в другое время. В проекте «Скрининг и лечение» в Перу, например, только 9% женщин, у которых был положительный результат скрининга, не смогли получить лечение в рамках подхода с одним посещением, по сравнению с 44% женщин, которые были потеряны для лечения с использованием модели с несколькими посещениями..
VIA успешно сочетается с криотерапией, относительно простым и недорогим методом лечения поражений шейки матки, который может выполняться врачами первичного звена и медработниками среднего звена.
Также следует проанализировать многообещающий подход к визуальному осмотру с уксусной кислотой (VIA), если он рассматривается для инициатив в области общественного здравоохранения. В нескольких исследованиях VIA показала низкую специфичность по сравнению с цитологией и высокий уровень ложноположительных результатов. Такие образования, как воспаление, кондилома шейки матки и лейкоплакия, могут давать ложноположительные результаты теста VIA. Он также имеет низкую положительную прогностическую ценность, что приводит к гипердиагностике и чрезмерному лечению. VIA имеет серьезные ограничения с поражениями выше эндоцервикального канала, которые невозможно визуализировать; это представляет собой серьезную проблему, особенно для женщин в постменопаузе, когда эндоцервикальный переход отступает. Нет никаких постоянных записей теста, которые будут проверены позже. Между общественными центрами наблюдалась высокая вариабельность, и даже в исследовании Нигерии в 2013 году VIA не было ни воспроизводимым, ни чувствительным; это привело к тому, что этот метод в этой стране был отвергнут.