| Транскротальное УЗИ | |
|---|---|
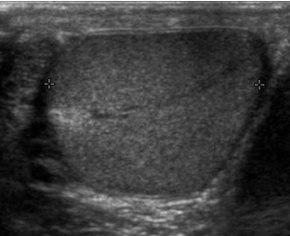 Сонография нормального яичка. Нормальное яичко представляет собой структуру с однородной зернистой эхотекстурой среднего уровня. Средостение яичка выглядит как гиперэхогенная область, расположенная на периферии яичка, как показано на этом рисунке. Сонография нормального яичка. Нормальное яичко представляет собой структуру с однородной зернистой эхотекстурой среднего уровня. Средостение яичка выглядит как гиперэхогенная область, расположенная на периферии яичка, как показано на этом рисунке. | |
| МКБ-9-CM | 88.79 |
| код OPS-301 | 3-05c |
мошонка (или транскротальный ) УЗИ - это медицинское ультразвуковое исследование мошонки. Он используется при оценке боли в яичках и может помочь идентифицировать твердые образования.
Хотя разработка новых методов визуализации, таких как компьютерная томография и магнитно-резонансная томография, открыла новую эру в медицинской визуализации, сонография высокого разрешения остается основным методом визуализации при оценке заболеваний мошонки. Многие болезненные процессы, такие как перекрут яичка, эпидидимоорхит и интратестикулярная опухоль, вызывают общий симптом боли при поступлении, и дифференциация этих состояний и нарушений важна для определения соответствующего лечения. Ультразвук высокого разрешения помогает лучше охарактеризовать некоторые внутримошонковые поражения и предложить более конкретный диагноз, что приводит к более подходящему лечению и позволяет избежать ненужных операций при некоторых заболеваниях.
Для Любое обследование мошонки, тщательная пальпация содержимого мошонки и сбор анамнеза должны предшествовать сонографическому исследованию. Пациенты обычно проходят обследование в положении лежа на спине с накинутым на бедра полотенцем для поддержки мошонки. Всегда следует использовать теплый гель, поскольку холодный гель может вызвать кремастерическую реакцию, приводящую к утолщению стенки мошонки; следовательно, провести тщательное обследование трудно. Часто используется датчик с высокой разрешающей способностью с близкой фокусировкой и линейной решеткой с частотой 7,5 МГц или выше, поскольку он обеспечивает повышенное разрешение содержимого мошонки. Изображения мошонки и двусторонних паховых областей получают как в поперечной, так и в продольной плоскостях. Затем выполняется цветной допплерографический и импульсный допплеровский анализ, оптимизированный для отображения низких скоростей кровотока, чтобы продемонстрировать кровоток в яичках и окружающих структурах мошонки. При оценке острого состояния мошонки сначала необходимо сканировать бессимптомную сторону, чтобы убедиться, что параметры потока установлены правильно. Получается поперечное изображение, включающее все или часть обоих яичек в поле зрения, что позволяет сравнить их размеры, эхогенность и васкуляризацию по сторонам. Дополнительные изображения также можно получить, когда пациент выполняет маневр Вальсальвы.
 Нормальная головка придатка яичка. Головка придатка яичка, обычно изо- или слегка гиперэхогенная, чем яичко, расположена кефалиальнее семенника.
Нормальная головка придатка яичка. Головка придатка яичка, обычно изо- или слегка гиперэхогенная, чем яичко, расположена кефалиальнее семенника. Нормальное яичко взрослого человека представляет собой яйцевидную структуру размером 3 см в передне-заднем измерении, 2–4 см в ширину и 3 см. –5 см в длину. Вес каждого яичка обычно колеблется от 12,5 до 19 г. Как размер, так и вес яичек обычно уменьшаются с возрастом. На УЗИ нормальное яичко имеет однородную зернистую эхотекстуру среднего уровня. Яичко окружено плотной белой фиброзной капсулой, tunica albuginea, которая часто не визуализируется в отсутствие внутримошонковой жидкости. Однако оболочка часто рассматривается как эхогенная структура, где она инвагинирует в яичко, образуя средостение. В семеннике семенные канальцы сходятся, образуя сетчатые семенники, которые расположены в средостении семенника. Сетчатое яичко соединяется с головкой придатка яичка через эфферентные протоки. Придаток яичка расположен кзади-латеральнее яичка, его длина составляет 6–7 см. При сонографии эпидидимис обычно изо- или слегка гиперэхоген нормальному яичку, а его эхо-текстура может быть более грубой. Голова - это самая большая и легко идентифицируемая часть придатка яичка. Он расположен выше-латеральнее верхнего полюса яичка и часто виден на парамедианных изображениях яичка. В норме тело и хвост придатка яичка меньше и более изменчивы по положению.
Яичко получает кровоснабжение от семяпроводной, кремастерической и тестикулярной артерий. Правая и левая тестикулярные артерии, ветви брюшной аорты, возникают чуть дистальнее почечных артерий и обеспечивают первичное кровоснабжение яичек. Они проходят через паховый канал с семенным канатиком к задней верхней части яичка. Достигнув яичка, яичковая артерия делится на ветви, которые проникают в белочную оболочку и ветвятся по поверхности яичка слоем, известным как сосудистая оболочка. Центростремительные ветви, отходящие от капсульных артерий, несут кровь к средостению, где они разделяются, образуя возвратные ветви, которые переносят кровь от средостения в яички. Дифференциальная артерия, ветвь верхней пузырьковой артерии и кремастерная артерия, ветвь нижней надчревной артерии, снабжает кровью придаток яичка, семявыносящий проток и перистестикулярную ткань.
 Ультразвуковое исследование мошонки с допплерографией 85-летний мужчина с гидроцеле, при котором отросток яичка отчетливо выделяется как 4-миллиметровое выпячивание.
Ультразвуковое исследование мошонки с допплерографией 85-летний мужчина с гидроцеле, при котором отросток яичка отчетливо выделяется как 4-миллиметровое выпячивание. Описаны четыре придатка яичка: отросток семенник, придаток яичка, аберранс-семявыносящий проток и парадидимис. Все это остатки зародышевых протоков. Среди них отросток яичка и придаток яичка обычно видны при УЗИ мошонки. Отросток яичка представляет собой остаток мюллерова протока и состоит из фиброзной ткани и кровеносных сосудов в оболочке цилиндрического эпителия. Отросток яичка прикреплен к верхнему полюсу яичка и находится в борозде между яичком и придатком яичка. Отросток придатка яичка прикрепляется к головке придатка яичка. Семенной канатик, который начинается у глубокого пахового кольца и спускается вертикально в мошонку, состоит из семявыносящего протока, тестикулярной артерии, кремастерной артерии, семявыносящей артерии, лозовидных сплетений, генитофеморального нерва и лимфатического сосуда.
Одним из основных показаний к УЗИ мошонки является оценка наличия интратестикулярной опухоли на фоне увеличения мошонки или пальпируемой аномалии при физикальном обследовании. Хорошо известно, что наличие одиночной интратестикулярной твердой массы очень подозрительно на злокачественность. И наоборот, подавляющее большинство экстратестикулярных поражений являются доброкачественными.
Первичные интратестикулярные злокачественные новообразования можно разделить на опухоли зародышевых клеток и не зародышевые опухоли. Опухоли зародышевых клеток также подразделяются на семиномы и несеминоматозные опухоли. Другие злокачественные опухоли яичек включают опухоли гонадного стромального происхождения, лимфому, лейкоз и метастазы.
 Рис. 3. Семинома. (а) Семинома обычно представляет собой гомогенный гипоэхогенный узелок, ограниченный белочной оболочкой. (b) Сонография показывает большую неоднородную массу, занимающую почти все яичко, но все еще ограниченную белочной оболочкой, семинома редко проникает в перитестикулярные структуры.
Рис. 3. Семинома. (а) Семинома обычно представляет собой гомогенный гипоэхогенный узелок, ограниченный белочной оболочкой. (b) Сонография показывает большую неоднородную массу, занимающую почти все яичко, но все еще ограниченную белочной оболочкой, семинома редко проникает в перитестикулярные структуры. Приблизительно 95% злокачественных опухолей яичка представляют собой опухоли половых клеток, из которых семинома - самая распространенная. На его долю приходится 35–50% всех опухолей половых клеток. Семиномы возникают в более старшей возрастной группе по сравнению с другими несеминоматозными опухолями, с пиком заболеваемости в четвертом и пятом десятилетиях. Они менее агрессивны, чем другие опухоли яичек, и при поступлении обычно ограничиваются белочной оболочкой. Семиномы связаны с наилучшим прогнозом опухолей половых клеток из-за их высокой чувствительности к лучевой и химиотерапии.
Семиномы являются наиболее распространенным типом опухолей в яичках крипторхий. Риск развития семиномы увеличивается у пациентов с крипторхизмом даже после орхиопексии. Также повышается частота злокачественных новообразований в контралатеральном яичке, поэтому иногда используется сонография для выявления скрытой опухоли в оставшемся яичке. На изображениях УЗИ семиномы, как правило, однородно гипоэхогенные, более крупные опухоли могут быть более гетерогенными [рис. 3]. Семиномы обычно ограничиваются белочной оболочкой и редко распространяются на перистикулярные структуры. Лимфатическое распространение в забрюшинные лимфатические узлы и гематогенные метастазы в легкие, головной мозг или и то, и другое очевидны примерно у 25% пациентов на момент обращения.
Несеминоматозные половые опухоли чаще всего поражают мужчин в третьем десятилетии жизни. Гистологически наличие любых типов несеминоматозных клеток в опухоли семенных клеток яичка классифицирует ее как несеминоматозную опухоль, даже если большинство опухолевых клеток принадлежат семиноне. Эти подтипы включают опухоль желточного мешка, эмбрионально-клеточную карциному, тератокарциному, тератому и хориокарциному. Клинически несемионатозные опухоли обычно представляют собой опухоли смешанных половых клеток с различными типами клеток и в разных пропорциях.
Эмбрионально-клеточная карцинома
 Эмбрионально-клеточная карцинома. Продольное ультразвуковое изображение яичка показывает неравномерную гетерогенную массу, которая образует неровный край с белковой оболочкой.
Эмбрионально-клеточная карцинома. Продольное ультразвуковое изображение яичка показывает неравномерную гетерогенную массу, которая образует неровный край с белковой оболочкой. Эмбрионально-клеточная карцинома, более агрессивная опухоль, чем семинома, обычно встречается у мужчин в возрасте от 30 лет. Хотя это вторая по распространенности опухоль яичка после семиномы, чисто эмбрионально-клеточная карцинома встречается редко и составляет лишь около 3 процентов от всех несеминоматозных опухолей половых клеток. Большинство случаев происходит в сочетании с другими типами клеток. На УЗИ эмбрионально-клеточные карциномы представляют собой преимущественно гипоэхогенные поражения с нечеткими краями и неоднородной эхотекстурой. Часто наблюдаются эхогенные очаги из-за кровотечения, кальцификации или фиброза. Двадцать процентов карцином эмбриональных клеток имеют кистозные компоненты. Опухоль может проникнуть в белочную оболочку, что приведет к искажению контура яичка [рис. 4].
Опухоль желточного мешка . Опухоли желточного мешка, также известные как опухоли энтодермального синуса, составляют 80% опухолей яичек у детей, причем большинство случаев возникают в возрасте до 2 лет. Альфа-фетопротеин обычно повышен более чем у 90% пациентов с опухолью желточного мешка (Woodward et al., 2002, цитируется в Ulbright et al., 1999). В чистом виде опухоль желточного мешка у взрослых встречается редко; однако элементы желточного мешка часто обнаруживаются в опухолях со смешанными гистологическими признаками у взрослых и, таким образом, указывают на плохой прогноз. УЗИ опухоли желточного мешка обычно неспецифичен и состоит из неоднородной массы, которая может содержать вторичные эхогенные очаги кровоизлияния. Хориокарцинома --- Хориокарцинома - это очень злокачественная опухоль яичка, которая обычно развивается во 2-м и 3-м десятилетиях жизни. Чистые хориокарциномы встречаются редко и составляют менее 1 процента всех опухолей яичек. Хориокарциномы состоят как из цитотрофобластов, так и из синцитиотрофобластов, причем последние ответственны за клиническое повышение уровня хорионического гонадотропного гормона человека. Поскольку микроскопическая инвазия сосудов является обычным явлением при хориокарциноме, часто встречаются гематогенные метастазы, особенно в легкие. Многие хориокарциномы показывают обширный геморрагический некроз в центральной части опухоли; на УЗИ это проявляется в виде смешанных кистозных и солидных компонентов.
Тератома Хотя тератома является второй по распространенности опухолью яичка у детей, она поражает все возрастные группы. Зрелая тератома у детей часто бывает доброкачественной, но тератома у взрослых, независимо от возраста, следует рассматривать как злокачественную. Тератомы состоят из всех трех слоев зародышевых клеток: энтодермы, мезодермы и эктодермы. На УЗИ тератомы обычно образуют четко очерченные сложные образования. Часто наблюдаются эхогенные очаги, представляющие кальцификацию, хрящ, незрелую кость и фиброз [Рис. 5]. Кисты также являются обычным явлением и в зависимости от содержимого кист, то есть серозной, слизистой или ороговевшей жидкости, они могут иметь безэхогенную или сложную структуру [Рис. 6].

Рис. 5. Тератома. В яичке видна бляшка, напоминающая обызвествление, с акустической тенью.
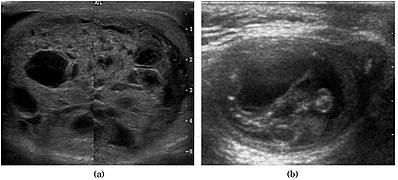
Рис. 6. Зрелая кистозная тератома. (а) Составное изображение. Зрелая кистозная тератома у мужчины 29 лет. На продольном ультразвуковом изображении правого яичка видна множественная кистозная масса. (б) Зрелая кистозная тератома у 6-летнего мальчика. Продольная сонография правого яичка показывает кистозное образование, содержащее кальцификацию, без явной акустической тени.
Стромальные половые шнуры) опухоли яичек составляют 4% всех опухолей яичек. Наиболее распространены опухоли из клеток Лейдига и Сертоли. Хотя большинство этих опухолей являются доброкачественными, эти опухоли могут вызывать гормональные изменения, например, опухоль из клеток Лейдига у ребенка может вызывать изосексуальную вирилизацию. У взрослых он может не иметь эндокринных проявлений или гинекомастии, а снижение либидо может быть результатом производства эстрогенов. Эти опухоли, как правило, небольшие и обычно обнаруживаются случайно. Они не имеют какого-либо специфического ультразвукового изображения, но выглядят как четко определенные гипоэхогенные поражения. Эти опухоли обычно удаляются, поскольку их нельзя отличить от злокачественных опухолей половых клеток.
Опухоли из клеток Лейдига являются наиболее распространенным типом опухолей полового тяжа и стромы яичка, составляя 1–3% всех опухолей яичек опухоли. Их можно увидеть в любой возрастной группе, как правило, это небольшие твердые образования, но они могут показывать кистозные области, кровоизлияния или некрозы. Их сонографический вид непостоянен и неотличим от опухолей половых клеток.
Опухоли из клеток Сертоли менее распространены, составляя менее 1% опухолей яичек. Они менее склонны к гормональной активности, чем опухоли из клеток Лейдига, но может возникнуть гинекомастия. Опухоли из клеток Сертоли обычно имеют четко очерченные, односторонние, округлые или дольчатые образования.
 Рис. 7. Лимфома. Лимфома у мужчины 61 года. Продольная сонография показывает нерегулярное гипоэхогенное поражение, занимающее почти все яичко.
Рис. 7. Лимфома. Лимфома у мужчины 61 года. Продольная сонография показывает нерегулярное гипоэхогенное поражение, занимающее почти все яичко.  Рис. 8. Первичная лимфома. Продольная сонография 64-летнего мужчины показывает лимфому, имитирующую опухоль из половых клеток.
Рис. 8. Первичная лимфома. Продольная сонография 64-летнего мужчины показывает лимфому, имитирующую опухоль из половых клеток. Клинически лимфома может проявляться одним из трех способов: как первичный очаг поражения или как вторичная опухоль, такая как начальное проявление клинически скрытое заболевание или рецидивирующее заболевание. Хотя лимфомы составляют 5% опухолей яичек и являются почти исключительно диффузными неходжкинскими В-клеточными опухолями, только менее 1% неходжкинских лимфом поражают яички.
Пациенты с лимфомой яичек обычно имеют пожилой возраст около Возраст 60 лет, наблюдается безболезненное увеличение яичек и реже другие системные симптомы, такие как потеря веса, анорексия, лихорадка и слабость. Двустороннее поражение яичек встречается часто и встречается в 8,5–18% случаев. При сонографии большинство лимфом однородны и диффузно замещают яички [рис. 7]. Однако очаговые гипоэхогенные поражения могут возникать, кровоизлияния и некрозы возникают редко. Иногда лимфома по ультразвуковому изображению неотличима от опухоли половых клеток [рис. 8], то возраст пациента на момент обращения, симптомы и история болезни, а также множественность и двусторонность поражений - все это важные факторы для постановки правильного диагноза.
Первичная лейкоз яичек встречается редко. Однако из-за наличия гемато-яичкового барьера химиотерапевтические агенты не могут достичь яичка, поэтому у мальчиков с острым лимфобластным лейкозом поражение яичек наблюдается у 5-10% пациентов, причем большинство из них обнаруживается во время клинической ремиссии. Сонографический вид лейкоза яичка может быть весьма разнообразным, поскольку опухоли могут быть односторонними или двусторонними, диффузными или очаговыми, гипоэхогенными или гиперэхогенными. Эти данные обычно неотличимы от результатов лимфомы [Рис. 9].
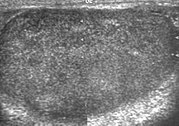
Рис. 9. Лейкоз. Видны диффузные гипоэхогенные инфильтративные поражения, охватывающие все яичко, неотличимые от лимфомы.
 Рис. 10. Эпидермоидная киста. Внешний вид опухоли на луковой кожуре вместе с отсутствием сосудистого кровотока является типичным признаком эпидермоидной кисты.
Рис. 10. Эпидермоидная киста. Внешний вид опухоли на луковой кожуре вместе с отсутствием сосудистого кровотока является типичным признаком эпидермоидной кисты. Эпидермоидные кисты, также известные как кератоцисты, представляют собой доброкачественные эпителиальные опухоли, которые обычно возникают во втором-четвертом десятилетии и составляют всего 1-2 % всех интратестикулярных опухолей. Поскольку эти опухоли имеют доброкачественное биологическое поведение и не имеют злокачественного потенциала, предоперационное распознавание этой опухоли важно, поскольку это приведет к сохраняющей яичко хирургии (энуклеации), а не к ненужной орхиэктомии. Клинически эпидермоидная киста не может быть дифференцирована от других опухолей яичка, как правило, представляет собой не болезненное пальпируемое одиночное интратестикулярное образование. Онкомаркеры, такие как сывороточный бета-хорионический гонадотропин человека и альфа-фето-белок, отрицательны. Ультразвуковые паттерны эпидермоидных кист различны и включают:
эхопрозрачным краем;
гипоэхогенности.
Однако эти модели, за исключением последнего, могут рассматриваться как неспецифические, поскольку неоднородная эхотекстура и затенение кальцификации также могут обнаруживаться при злокачественных опухолях яичек. Картина луковой кожуры эпидермоидной кисты [Рис. 10] хорошо коррелирует с патологическим обнаружением множественных слоев кератинового мусора, образованного выстилкой эпидермоидной кисты. Этот сонографический вид следует рассматривать как характерный для эпидермоидной кисты и соответствует естественному развитию кисты. Отсутствие сосудистого кровотока - еще одна важная особенность, которая помогает дифференцировать эпидермоидную кисту от других твердых интратестикулярных поражений.
Хотя большинство экстратестикулярных поражений доброкачественные, злокачественные новообразования все же возникают; Наиболее частыми злокачественными опухолями у младших и детей являются рабиосаркомы. К другим злокачественным опухолям липосаркома, лейомиосаркома, злокачественная фиброзная гистиоцитома и мезотелиома.
 Рабдомиосаркома (а) Продольный разрез (составное изображение) ультразвукового исследования высокого разрешения 14-летнего мальчика хорошо очерченный В левой мошонке проявляется гипоэхогенное экстратестикулярное образование, также присутствует гидроцеле. (b) Цветное допплеровское ультразвуковое исследование показывает, что образование является гиперваскулярным.
Рабдомиосаркома (а) Продольный разрез (составное изображение) ультразвукового исследования высокого разрешения 14-летнего мальчика хорошо очерченный В левой мошонке проявляется гипоэхогенное экстратестикулярное образование, также присутствует гидроцеле. (b) Цветное допплеровское ультразвуковое исследование показывает, что образование является гиперваскулярным. Рабдомиосаркома является наиболее распространенной опухолью нижних мочеполовых путей у детей в первые два десятилетия, она может развиваться в любом месте тела, а 4% - в паратестикулярной области, которая несет лучший результат, чем повреждения в других частях мочеполовых путей. Клинически пациент обычно предъявляет неспецифические жалобы на односторонний безболезненный внутримошоночный отек, не связанный с лихорадкой.
Трансиллюминационный тест дает положительный результат при наличии гидроцеле, что часто приводит к неправильной диагностике эпидидимита, что более важно. обычно ассоциируется с гидроцеле. Результаты ультразвукового исследования паратестикулярной рабдомиосаркомы различны. Обычно он представляет собой массу с недостаточным эхом [Рис. 11a] с гидроцеле или без него. При цветной допплеровской сонографии эти опухоли обычно гиперваскулярны.
 Мезотелиома, развивающая из влагалищной оболочки. Ультразвук с цветным допплером показывает четко выраженный гипоэхогенный узел, занимающий левую головку яичка, с областями цветового потока. Левое яичко не повреждено, очаговый узелок не обнаружен. Также присутствует гидроцеле.
Мезотелиома, развивающая из влагалищной оболочки. Ультразвук с цветным допплером показывает четко выраженный гипоэхогенный узел, занимающий левую головку яичка, с областями цветового потока. Левое яичко не повреждено, очаговый узелок не обнаружен. Также присутствует гидроцеле. Злокачественная мезотелиома - необычная опухоль, высокая в полостях тела, выстланных мезотелием. Большинство этих опухолей появляются в плевре, брюшине, реже, в перикарде. Влагалищная оболочка представляет собой слой отраженной брюшины, мезотелиома может в мошонке. Хотя травма, герниоррафия и длительное гидроцеле являются предрасполагающими факторами для развития злокачественной мезотелиомы, хорошо установленным фактором риска воздействия асбеста. Пациенты со злокачественной мезотелиомой влагалищной оболочки часто имеют прогрессирующее увеличение гидроцеле и реже образование мошонки, быстрое повторное накопление жидкости после аспирации наводит на мысль о злокачественности.
Сообщенные ультразвуковые признаки мезотелиомы оболочки. vaginalis testis изменчивы. Гидроцеле, простое или сложное, присутствует и может быть связано с:
гидроцеле как единственная находка и
 Лейомиома, развивающая из белочной оболочки. (а) Монтаж двух дополнительных сонограмм 67-летнего мужчины четко выраженное экстрастикулярное образование с эхотекстурой в форме завитка. (б) Цветная допплеровская сонограмма не показывает внутренней васкуляризации. Обратите внимание на наличие множественных теней, не связанных с эхогенными очагами в образовании.
Лейомиома, развивающая из белочной оболочки. (а) Монтаж двух дополнительных сонограмм 67-летнего мужчины четко выраженное экстрастикулярное образование с эхотекстурой в форме завитка. (б) Цветная допплеровская сонограмма не показывает внутренней васкуляризации. Обратите внимание на наличие множественных теней, не связанных с эхогенными очагами в образовании. Лейомиомы - это доброкачественные новообразования, которые могут возникнуть из любого органа или органа, содержащего гладкие мышцы. Большинство лейомиом мочеполовой системы обнаруживают в капсуле почек, но также сообщается об этой опухоли в придатке яичка, семенном канатике и белочной оболочке. Лейомиомы мошонки были зарегистрированы у пациентов от четвертого до девятого десятилетия жизни, причем большинство из них возникло в пятом десятилетии. Эти опухоли обычно медленно растут и бессимптомны. Сообщалось о сонографических характеристиках лейомиом в виде твердых гипоэхогенных или содержащихся масс, которые могут содержать или не содержать затенение кальцификации. Другие находки включают конфигурацию в форме завитка [Рис. 13a] узелка и множественные узкие области затенения, не отбрасываемые кальцификациями [Рис. 13b], но соответствующими переходными зонами между различными тканевыми компонентами образования характерны для лейомиомы и могут помочь дифференцировать ее от других мошонки.
 Липома в семенном канатике и яичке. (а) Продольная сонография мошонки 61-летнего пациента показывает четко выраженный гиперэхогенный узел в мошонке. (б) Сонография мошонки того же пациента показывает гиперэхогенный узел в левом яичке, патология доказала, что это тоже липома.
Липома в семенном канатике и яичке. (а) Продольная сонография мошонки 61-летнего пациента показывает четко выраженный гиперэхогенный узел в мошонке. (б) Сонография мошонки того же пациента показывает гиперэхогенный узел в левом яичке, патология доказала, что это тоже липома. Липома наиболее распространенной нетестикулярной внутримошонковой опухолью. Его можно разделить на 3 типа в зависимости от места возникновения и распространения:
На УЗИ липома представляет собой четко выраженное, гомогенное, гиперэхогенное паратестикулярное образование различного размера [Рис. 14]. Простое обнаружение эхогенной массы в паховом канале, хотя и наводит на мысль о липоме, также должно быть вопрос о наличии из сальника, вторичного по отношению к паховой грыже. Однако липомы представляют собой четко очерченные образования, в то время как грыжа сальника кажется более удлиненной и прослеживается в паховой области, поэтому сканирование пахового канала, а также мошонки необходимо для проведения дифференциального диагноза. В сомнительных случаях полезны магнитно-резонансная томография и компьютерная томография.
Злокачественные экстратестикулярные опухоли встречаются редко. Большинство злокачественных опухолей являются солидными и имеют неспецифические особенности при ультразвуковом исследовании. Наиболее распространенной среди взрослых вызывает большинство злокачественных экстратестикулярных опухолей из семенного канатика. На макроскопическом препарате липосаркома представляет собой твердую, объемную липоматозную опухоль с гетерогенной архитектурой, частоую функцию кальцификации. Хотя сонографические проявления липосаркомы вариабельны и неспецифичны, они все же дают представление о наличии липоматозного матрикса. Присутствуют эхогенные области, соответствующие жиру, часто связанные с плохой передачей звука, и области неоднородной эхогенности, соответствующие нелипоматозному компоненту. Некоторые липосаркомы могут также имитировать ультразвуковой вид липом [рис. 16] и грыжи, содержащие сальник, но липомы обычно меньше и более однородны, а грыжи представляют собой удлиненные образования, которые часто можно проследить до пахового канала. КТ и МРТ более специфичны, поскольку они могут легко распознавать компоненты компонента с другими мягкими тканями более четко, чем они могут распознавать компоненты мягких тканей более четко.

Липосаркома. Неоднородная масса состоит из верхней гиперэхогенной части, липоматозному матриксу, и видны области гипоэхогенности, соответствующей нелипоматозному компоненту.

Рис. 16. Липосаркома, имитирующая липому. Гомогенная гипоэхогенная масса представляет собой такой же вид липомы, быстрый рост этой опухоли дает возможность вмешательства с патологией, которая оказалась хорошо дифференцированной липосаркомой.
 Аденоматоидная опухоль в придатке яичка. Узелок, изоэхогенный яичку, занимает почти весь хвост придатка яичка.
Аденоматоидная опухоль в придатке яичка. Узелок, изоэхогенный яичку, занимает почти весь хвост придатка яичка. Аденоматоидные опухоли наиболее распространенными придатка яичка и составляют примерно 30% всех паратестикулярных новообразований, уступая только липоме. Они обычно односторонние, чаще встречаются с левой стороны и обычно являются эпидидимальный. Аденоматоидная опухоль обычно возникает у мужчин в течение третьего и четвертого десятилетий жизни. Пациенты обычно имеют безболезненное образование в мошонке, гладкое, круглое и хорошо очерченное при пальпации. Считается, что они имеют мезотелиальное происхождение и являются доброкачественными. Их сонографический вид представляет собой хорошо выраженную однородную массу округлой формы с эхогенностью от гипо-, изо- и гиперэхогенной.
Фиброзные псевдоопухоли, также известные как фибромы. считается реактивным, неопухолевым поражением. Они могут возникнуть в любом возрасте, около 50% связаны с историей травм или воспалений, а 30% связаны с историей травм или воспалений (Акбар и др., 2003). Обычно это раздражение, вызывающее воспаление и фиброзной ткани в ответ на хроническое раздражение. Соническая оценка обычно показывает один или несколько твердых узлов, формирующих из влагалищной оболочки, придатка яичка, семенного канатика и белочной оболочки [Рис. 18]. Также часто присутствует гидроцеле. Узелки могут казаться гипоэхогенными или гиперэхогенными, в зависимости от количества присутствующего коллагена или фибробластов. Акустическое затенение может возникнуть при отсутствии кальцификации из-за плотного коллагенового компонента этой опухоли. С помощью цветной допплерографии можно увидеть сосудистое русло от небольшого до умеренного [Рис. 19].

Рис. 18. Фиброзная псевдоопухоль. Гомогенное гипоэхогенное узелковое поражение, прикрепленное к оболочке, связано с минимальным гидроцеле.
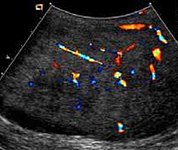
Рис. 19. Фиброзная псевдоопухоль. При цветной допплерографии в этой фиброзной псевдоопухоле наблюдается небольшой кровоток.
 Эпидидимоорхит у 77-летнего мужчины. (а) Поперечная сонография дает увеличение придатка яичка и придатка яичка с гипоэхогенностью, не с утолщением стенки мошонки. (b) Цветная допплерография показала гиперемические изменения в яичках и придатках яичка, представленных как «адский» паттерн сосудистого кровотока.
Эпидидимоорхит у 77-летнего мужчины. (а) Поперечная сонография дает увеличение придатка яичка и придатка яичка с гипоэхогенностью, не с утолщением стенки мошонки. (b) Цветная допплерография показала гиперемические изменения в яичках и придатках яичка, представленных как «адский» паттерн сосудистого кровотока. Эпидидимит и эпидидимоорхит являются частыми причинами острой мошоночной боли у мальчиков-подростков и взрослых. При физикальном осмотре они обычно пальпируются в виде болезненных и увеличенных структур. Клинически это заболевание можно отличить от перекрута семенного канатика по возвышению яичек над лобковым симфизом. Если боль в мошонке уменьшается, это скорее всего, вызвано эпидимитом, а не перекрутом (симптом Прен). Большинство случаев эпидидимита являются вторичными по отношению к венерическим заболеваниям или ретроградной бактериальной инфекции мочевого пузыря. Инфекция обычно начинается в придатке яичка и распространяется на тело и голову придатка. Приблизительно от 20% до 40% случаев связаны с орхитом из-за прямого распространения инфекции в яичко.
На УЗИ результаты острого эпидидимита включают увеличенный гипоэхогенный или гиперэхогенный (предположительно вторичный по отношению к кровоизлиянию) эпидидимис [Рис. 20а]. Также могут присутствовать другие воспаления, такие как усиление кровоснабжения, реактивное гидроцеле, пиоцеле и утолщение стенки мошонки. Поражение яичек подтверждено наличием увеличения яичек и неоднородной эхотекстурой. Гиперваскуляризация на цветных допплеровских изображениях [Рис. 20b] является хорошо установленным диагностическим критерием и может быть единственной визуализационной находкой эпидидимоорхита у некоторых мужчин.
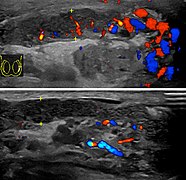
Ультразвуковая допплерография эпидидимита, существующего как существенное нормально кровотока в левом придатке яичка (верхнее изображение), а справа (нижнее изображение) это. Толщина придатка яичка (между желтыми крестиками) увеличена незначительно (7 мм).

Ультразвуковая допплерография мошонки в том же случае в аксиальной плоскости, показывающая орхит (как часть эпидидимоорхита) как гипоэхогенный и слегка гетерогенную ткань левого яичка (справа на изображении) с усиление кровотока. Также наблюдается припухлость перистикулярной ткани.
 Рис. 21. Туберкулезный эпидидимоорхит. (а) Поперечная сонография хирургически подтвержденного туберкулезного эпидидимита показывает увеличенный придаток яичка с кальцификацией и некрозом. (b) Составное изображение: поперечная сонография того же пациента показывает множественные гипоэхогенные узелки в левом яичке, связанные с окружающим реактивным гидроцеле.
Рис. 21. Туберкулезный эпидидимоорхит. (а) Поперечная сонография хирургически подтвержденного туберкулезного эпидидимита показывает увеличенный придаток яичка с кальцификацией и некрозом. (b) Составное изображение: поперечная сонография того же пациента показывает множественные гипоэхогенные узелки в левом яичке, связанные с окружающим реактивным гидроцеле. Хотя мочеполовые пути являются наиболее частым местом внелегочного поражения туберкулезом, туберкулезная инфекция мошонка встречается редко и встречается примерно у 7% больных туберкулезом. На начальной стадии инфекции поражается только придаток яичка. Однако, если соответствующее противотуберкулезное лечение не будет начато своевременно, инфекция распространится на ипсилатеральное яичко. Изолированный туберкулез яичек встречается редко. Клинически пациенты с туберкулезным эпидидимоорхитом могут иметь болезненное или безболезненное увеличение мошонки, поэтому их нельзя отличить от таких поражений, как опухоль яичка, инфаркт яичка, и они могут имитировать перекрут яичка.
На УЗИ туберкулезный эпидидимит является характеризуется увеличенным придатком яичка с переменной эхогенностью. Наличие кальциноза, казеозного некроза, гранулем и фиброза может привести к гетерогенной эхогенности [рис. 21а]. Результаты ультразвукового исследования туберкулезного орхита следующие: (а) диффузно увеличенное гетерогенно гипоэхогенное яичко (б) диффузно увеличенное гомогенно гипоэхогенное яичко (в) узловое увеличенное гетерогенно гипоэхогенное яичко и (г) наличие множественных небольших гипоэхогенных узелков в увеличенном семеннике [рис.. 21b].
Хотя как бактериальные, так и туберкулезные инфекции могут поражать как придаток яичка, так и яички, увеличенный придаток яичка с гетерогенным гипоэхогенным паттерном способствует диагностике туберкулеза (Muttarak and Peh, 2006, цитируется в Kim et al., 1993 и Chung et al., 1997). При цветном допплеровском ультразвуковом исследовании наблюдается диффузное усиление кровотока при бактериальном эпидидимите, тогда как фокальные линейные или пятнистые сигналы кровотока видны в периферической зоне пораженного придатка яичка у пациентов с туберкулезом.
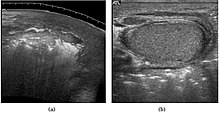 Гангрена Фурнье. (а) Изображение поперечной сонографии показывает эхогенные области с грязными тенями, представляющими воздух в промежности. (b) Газ, представленный в виде многочисленных дискретных гиперэхогенных очагов с артефактами реверберации, виден на стенке мошонки.
Гангрена Фурнье. (а) Изображение поперечной сонографии показывает эхогенные области с грязными тенями, представляющими воздух в промежности. (b) Газ, представленный в виде многочисленных дискретных гиперэхогенных очагов с артефактами реверберации, виден на стенке мошонки. Гангрена Фурнье - это полимикробный некротический фасциит, затрагивающий промежностную, перианальную или генитальную области, и представляет собой настоящую неотложную хирургическую помощь с потенциально высоким уровень смертности. Обычно он развивается в результате инфекции промежности или мочеполовой системы, но может возникнуть после местной травмы с вторичным инфицированием раны. 40–60% пациентов страдают диабетом. Хотя диагноз гангрены Фурнье часто ставится клинически, диагностическая визуализация полезна в неоднозначных случаях. Сонографическим признаком гангрены Фурнье является наличие подкожного газа в утолщенной стенке мошонки. На УЗИ газ выглядит как многочисленные дискретные гиперэхогенные очаги с артефактами реверберации [Рис. 22]. Признаки наличия газа в стенке мошонки можно увидеть до клинической крепитации. Единственное другое состояние, проявляющееся газом при ультразвуковом исследовании, - это пахово-мошоночная грыжа. Это можно отличить от гангрены Фурнье по наличию газа в выступающем просвете кишечника и вдали от стенки мошонки. (Levenson et al., 2008).
 Рис. 23. Тубулярная эктазия яичка. Кистозное поражение средостения в области яичек в форме сот.
Рис. 23. Тубулярная эктазия яичка. Кистозное поражение средостения в области яичек в форме сот.  Рис. 24. Тубулярная эктазия яичка. Поражение яичка имитирует опухоль яичка, но микрокистозный вид этого поражения указывает на тубулярную эктазию.
Рис. 24. Тубулярная эктазия яичка. Поражение яичка имитирует опухоль яичка, но микрокистозный вид этого поражения указывает на тубулярную эктазию. Нормальное яичко состоит из нескольких сотен долек, каждая из которых содержит несколько семенных канальцев. Семенные канальцы каждой дольки сливаются, образуя прямые трубки, которые в свою очередь сходятся, образуя сетчатое яичко. Сетчатые канальцы яичка, которые лежат в средостении яичка, предоставляют собой анастомозирующую сеть неправильных каналов с широким просветом, которые впадают в эфферентные протоки, давая начало головке, придатка яичка. Обструкция придатка яичка или эфферентных протоков может привести к кистозной дилатации эфферентных протоков, которая на УЗИ обычно проявляется как эпидидимальная киста. Однако в более проксимальной части это может привести к образованию интратестикулярной кисты или расширению канальцев, так называемой трубчатой эктазии. Факторы, способствующие развитию канальцевой эктазии, включая эпидидимит, биопсию яичек, вазэктомию или процесс старения. Клинически это поражение обычно протекает бессимптомно. На ультразвуковом изображении микрокистоз или множественные трубчатые образования, расположенные в средостении яичка [рис. 23] Связанные с кистой придатка яичка у пациента среднего или пожилого возраста, предупреждение сонографиста о возможности канальцевой эктазии. Дифференциальный диагноз поликистозного поражения кистозным опухоль, особенно кистозное терато. Кистозная тератома - это обычно пальпируемое поражение, содержащееся как твердые, так и кистозные компоненты; кисты обычно больше, чем у канальцевых эктазий, которые выглядят микрокистозными [Рис. 24]. Кроме того, расположение канальцевой эктазии в средостении яичка также помогает при измерении диагноза.
Гистологически микролитиаз яичка относится к рассыпным слоистым отложениям кальция в просвете яичка. семенные канальцы. Эти кальцификации возникают в результате дегенерации клеток, выстилающих семенные канальцы. На УЗИ микролиты выглядят как крошечные точечные эхогенные очаги, которые обычно не затеняются. Хотя незначительное микрокальцификация в яичке считается нормальным явлением, типичная УЗИ микролитиаза яичка представляет собой множественные незатененные эхогенные очаги размером 2–3 мм, случайно разбросанные по паренхиме яичка [Рис. 25] (Догра и др., 2003, цит. По Янзен и др., 1992). Клиническое значение микролитиаза яичек заключается в том, что он связан с повышенным риском злокачественного новообразования яичек, поэтому необходимо наблюдение за больными с помощью ультразвукового исследования мошонки, чтобы гарантировать, что опухоль яичек не разовьется.

Рис. 25. Микролитиаз яичек. В яичке видны множественные гиперэхогенные очаги без акустической тени, напоминающие звездное небо.
 Рис. 26. Перекрут правого яичка. В яичке наблюдается отсутствие кровотока и нечеткие гипоэхогенные поражения.
Рис. 26. Перекрут правого яичка. В яичке наблюдается отсутствие кровотока и нечеткие гипоэхогенные поражения. Нормальные яичко и придаток яичка прикреплены к стенке мошонки. Если эти прикрепления не развиты, яичко может свободно скручиваться на своей сосудистой ножке. Это приведет к перекруту семенного канатика и нарушению кровотока в яичках. Перекрут яичка чаще всего возникает в возрасте от 12 до 18 лет, но может возникнуть в любом возрасте. Перекрут приводит к опуханию и отеку яичка, и по мере увеличения отека перфузия яичка еще больше изменяется. Степень ишемии яичек зависит от степени перекрута, которая колеблется от 180 ° до 720 ° и более. Скорость спасения яичка зависит от степени перекрута и продолжительности ишемии. Почти 100% вероятность выздоровления существует в течение первых 6 часов после появления симптомов; ставка 70%, в течение 6–12 часов; и ставка 20% в течение 12–24 часов. Таким образом, перекрут яичка - это неотложная хирургическая операция, и роль ультразвука заключается в том, чтобы дифференцировать его от эпидидимита, поскольку оба заболевания клинически проявляются острой болью в яичках.
Существует два типа перекрута яичка: экстравагинальное и интравагинальное. Экстравагинальный перекрут возникает исключительно у новорожденных. Ультразвуковые исследования включают увеличенное неоднородное яичко, ипсилатеральное гидроцеле, утолщение стенки мошонки и отсутствие кровотока в яичках и семенном канатике. Результаты ультразвукового исследования внутривлагалищного перекрута зависят от продолжительности и степени вращения семенного канатика. Ультразвук по шкале серого может показаться нормальным, если скручивание только что произошло. Через 4–6 часов после начала перекрута видно увеличенное яичко со сниженной эхогенностью. Через 24 часа после начала заболевания яичко выглядит неоднородным из-за закупорки сосудов, кровотечения и инфаркта. Поскольку УЗИ по шкале серого часто является нормальным явлением при раннем начале перекрута, допплеровское исследование считается важным для ранней диагностики перекрута яичка. Отсутствие тестикулярного кровотока при цветном и энергетическом допплеровском ультразвуковом исследовании считается диагностикой ишемии, при условии, что сканер настроен на обнаружение медленного кровотока, коробка для отбора проб небольшая, а сканер настроен на минимальную частоту повторения и минимально возможную настройку порога..
 Рис. 27. Варикоцеле. (a) В левой мошонке видны множественные извилистые трубчатые структуры. (b) Цветная допплеровская сонография показывает сосудистый рефлюкс во время маневра Вальсальвы.
Рис. 27. Варикоцеле. (a) В левой мошонке видны множественные извилистые трубчатые структуры. (b) Цветная допплеровская сонография показывает сосудистый рефлюкс во время маневра Вальсальвы.  Рис. 28. Интратестикулярное варикоцеле. (а) Внутри яичка видны расширенные трубчатые структуры. (b) Присутствие сосудистого рефлюкса отмечается во время маневра Вальсальвы.
Рис. 28. Интратестикулярное варикоцеле. (а) Внутри яичка видны расширенные трубчатые структуры. (b) Присутствие сосудистого рефлюкса отмечается во время маневра Вальсальвы. Варикоцеле - это ненормальное расширение вен семенного канатика из-за недостаточности клапана в семенной вене. Это приводит к нарушению оттока крови в семенную вену, когда пациент принимает положение стоя или во время маневра Вальсальвы. Варикоцеле чаще встречается с левой стороны по следующим причинам: а) левая яичковая вена длиннее; (б) левая яичковая вена входит в левую почечную вену под прямым углом; (c) левая тестикулярная артерия у некоторых мужчин изгибается над левой почечной веной, сдавливая ее; и (d) нисходящая ободочная кишка, растянутая фекалиями, может сдавливать левую тестикулярную вену.
Варикоцеле в США выглядит как множественные, гипоэхогенные, серпигинозные, трубчатые структуры разного размера более 2 мм в диаметре, которые являются обычно лучше всего визуализируется выше или сбоку от яичка [Рис. 27а]. Цветной поток и дуплексный допплеровский УЗИ, оптимизированный для низких скоростей потока, помогают подтвердить картину венозного потока с фазовым изменением и ретроградным наполнением во время маневра Вальсальвы [рис. 27b]. Интратестикулярное варикоцеле может проявляться как нечеткая гипоэхогенная область в яичке или имитировать тубулярную эктазию. При цветном допплеровском исследовании эта интратестикулярная гипоэхогенная область также показала рефлюкс сосудистого кровотока во время маневра Вальсальвы [Рис. 28].
Обычно яички начинают спускаться через паховый канал в мошонку на 36 неделе беременности и завершаются при рождении. Неудача в процессе опускания яичек приведет к неопущению яичек (Крипторхизм ).
Неопустившееся яичко обнаруживается у 4% доношенных детей, но только 0,8% мальчиков в возрасте 1 года имеют истинный крипторхизм. Хотя неопущенное яичко можно найти где угодно на пути опускания от забрюшинного пространства к мошонке, паховый канал является наиболее частым местом неопущения яичка. Отклонение яичек от нормального пути опускания приведет к эктопии яичек, что обычно наблюдается в пубопенильной области, бедренном треугольнике и промежности.
Помимо бесплодия, неопущенные яички несут повышенный риск злокачественных новообразований даже для нормально расположенных контралатералей яички. Риск злокачественного новообразования в 10 раз выше, чем у нормального человека, причем семинома является наиболее распространенным злокачественным новообразованием.
Частота бесплодия снижается, если хирургическая орхиопексия проводится до 1–3 лет, но риск злокачественного новообразования не меняется. Из-за поверхностного расположения пахового канала у детей сонография неопущенных яичек должна выполняться с помощью высокочастотного датчика. На УЗИ неопущенное яичко обычно кажется маленьким, менее эхогенным, чем контрлатеральное нормальное яичко, и обычно располагается в паховой области [Рис. 29]. При цветном допплеровском исследовании васкуляризация неопущенного яичка плохая.

Рис. 29. Неопустившееся яичко. (а) Нормальное яичко в мошонке. (b) Атрофия и снижение эхогенности контралатерального яичка того же пациента в паховой области.
 Рис. 30. Перекрут придатка яичка. В бороздке между яичком и придатком яичка наблюдается гиперэхогенное поражение с окружающей кровеносной системой.
Рис. 30. Перекрут придатка яичка. В бороздке между яичком и придатком яичка наблюдается гиперэхогенное поражение с окружающей кровеносной системой. При сонографии аппендикс яичка обычно выглядит как овальная структура размером 5 мм, расположенная в бороздке между семенником и придатком яичка. Обычно он изоэхоген яичку, но иногда может быть кистозным. Отросток придатка яичка такого же размера, как отросток яичка, но чаще имеет ножку. Клинически боль может возникать при перекруте любого придатка. Физикальное обследование показало, что на верхней части яичка пальпируется небольшой плотный узелок, а на вышележащей коже можно увидеть голубоватое изменение цвета, известное как «синяя точка». Перекрут аппендикулярного яичка чаще всего возникает у мальчиков в возрасте 7–14 лет (Dogra and Bhatt 2004). Сонографические признаки перекрута отростка яичка включают круглое образование с переменной эхогенностью, расположенное рядом с яичком или придатком яичка [Рис. 30], реактивное гидроцеле и утолщение кожи мошонки являются обычным явлением, при цветном допплеровском ультразвуковом исследовании можно обнаружить усиление периферического сосудистого кровотока вокруг придатка яичка. В хирургическом вмешательстве нет необходимости, и боль обычно проходит через 2–3 дня с сохранением атрофированных или кальцинированных придатков.
 УЗИ мошонки гематоцеле через пару недель после обращения в жидком виде. объем с множественными толстыми перегородками. Гематоцеле не показывает кровоток на ультразвуковой допплерографии. Пиоцеле имеет схожий вид, но было исключено из-за отсутствия воспаления.
УЗИ мошонки гематоцеле через пару недель после обращения в жидком виде. объем с множественными толстыми перегородками. Гематоцеле не показывает кровоток на ультразвуковой допплерографии. Пиоцеле имеет схожий вид, но было исключено из-за отсутствия воспаления. Мошоночное гематоцеле представляет собой скопление крови в tunica vaginalis вокруг яичко. Это может быть следствием травмы (например, а) или осложнения хирургического вмешательства. Часто сопровождается болью в яичках. Об этом сообщалось у пациентов с гемофилией и после катетеризации бедренной артерии. Если диагноз не является клинически очевидным, трансиллюминация (фонариком напротив мошонки) покажет непрозрачную жидкость внутри мошонки. Ультразвуковая визуализация также может быть полезна для подтверждения диагноза. В тяжелых или неразрешенных случаях может потребоваться хирургический разрез и дренирование. Чтобы предотвратить рецидив после хирургического дренирования, можно оставить дренаж на месте операции.
 Фиброзные полосы.
Фиброзные полосы. Полосатый рисунок яичка, исходящий от его средостения, не имеет клинического значения, если нет тревожных симптомов или аномального сигнала на УЗИ. Предполагается, что он представляет собой фиброз.
Ультразвук остается основой визуализации мошонки не только из-за его высокой точности, отличного изображения анатомии мошонки, низкой стоимости и широкой доступности, но и также полезен для определения того, является ли новообразование внутри- или внетестикулярным, что дает нам полезную и ценную информацию, чтобы решить, является ли новообразование доброкачественным или злокачественным, даже если злокачественные новообразования действительно возникают во внетестикулярных опухолях и наоборот. Кроме того, ультразвук также предоставляет информацию, необходимую для постановки конкретного диагноза у пациентов с перекрутом яичка, перекрутом придатка яичка и воспалениями, такими как эпидидимоорхит, гангрена Фурнье и т. Д., Что позволяет нам избежать ненужных операций.