| Шизофрения | |
|---|---|
 | |
| Ткань, вышитая человеком с диагнозом шизофрения | |
| Произношение |
|
| Специальность | Психиатрия |
| Симптомы | Галлюцинации (обычно слышание голосов ), бред, спутанное мышление |
| Осложнения | Самоубийство, болезнь сердца, заболевания, связанные с образом жизни |
| Обычное начало | Возраст от 16 до 30 |
| Продолжительность | Хронические |
| Причины | Экологические и генетические факторы |
| Факторы риска | Семейный анамнез, употребление каннабиса в подростковом возрасте, проблемы во время беременности, невзгоды в детстве, роды в конце зимы или ранней весной, старший отец, родился или вырос в городе |
| Метод диагностики | На основании наблюдаемого поведения, описанного опыта и сообщений других лиц, знакомых с rson |
| Дифференциальный диагноз | Злоупотребление психоактивными веществами, болезнь Хантингтона, расстройства настроения (биполярное расстройство ), аутизм, пограничное расстройство личности |
| Менеджмент | Консультирование, профессиональное обучение |
| Лекарства | Антипсихотики |
| Прогноз | На 20 лет короче ожидаемая продолжительность жизни |
| Частота | ~ 0,5% |
| Смертей | ~ 17000 (2015) |
Шизофрения - это психическое расстройство, характеризующееся непрерывными или рецидивирующими эпизодами психоз. Основные симптомы включают галлюцинации (обычно слышание голосов ), бред и дезорганизованное мышление. Другие симптомы включают социальную изоляцию, снижение эмоционального выражения и апатию. Симптомы обычно появляются постепенно, начинаются в молодом возрасте и во многих случаях никогда не исчезают. Нет объективного диагностического теста; Диагноз основывается на наблюдаемом поведении, анамнезе, который включает в себя описанный человеком опыт, а также сообщения других людей, знакомых с этим человеком. Для постановки диагноза шизофрения симптомы и функциональное нарушение должны присутствовать в течение шести месяцев (DSM-5 ) или одного месяца (ICD-11 ). Многие люди с шизофренией имеют другие психические расстройства, которые часто включают тревожное расстройство, такое как паническое расстройство, обсессивно-компульсивное расстройство или употребление психоактивных веществ. расстройство.
Около 0,3–0,7% людей страдают шизофренией в течение своей жизни. По оценкам, в 2017 году было зарегистрировано 1,1 миллиона новых случаев, а в 2019 году - 20 миллионов случаев во всем мире. Чаще страдают мужчины, и в среднем они проявляются раньше. Причины шизофрении включают и факторы окружающей среды. Генетические факторы включают множество общих и редких генетических вариантов. Возможные факторы окружающей среды включают в себя воспитание в городе, употребление каннабиса в подростковом возрасте, инфекции, возраст матери или отца и плохое питание. во время беременности.
Примерно у половины людей с диагнозом шизофрения будет наблюдаться значительное улучшение в течение длительного периода времени без дальнейших рецидивов, и небольшая часть из них полностью выздоровеет. Другая половина будет иметь пожизненное нарушение, и в тяжелых случаях могут повторно поступать в больницу. Социальные проблемы, такие как длительная безработица, бедность, бездомность, эксплуатация и виктимизация, являются обычными последствиями шизофрении. По сравнению с населением в целом, люди с шизофренией имеют более высокий уровень самоубийств (около 5% в целом) и более проблем с физическим здоровьем, что приводит к снижению средней ожидаемой продолжительности жизни на 20 лет. В 2015 году около 17000 смертей были вызваны шизофренией.
Основой лечения является антипсихотические препараты, а также консультирование, профессиональное обучение и социальное обеспечение. реабилитация. До трети людей не реагируют на начальные антипсихотические препараты, и в этом случае можно использовать антипсихотик клозапин. В ситуациях, когда существует риск причинения вреда себе или окружающим, может потребоваться краткосрочная принудительная госпитализация. Некоторому количеству людей с тяжелой формой шизофрении может потребоваться длительная госпитализация. В странах, где поддерживающие услуги ограничены или недоступны, более типично длительное пребывание в больнице.
 Мои глаза в момент явлений. Немецкий художник Август Наттерер, страдавший шизофренией
Мои глаза в момент явлений. Немецкий художник Август Наттерер, страдавший шизофренией Шизофрения - это психическое расстройство, характеризующееся значительными изменениями в восприятии ion, мысли, настроение и поведение. Симптомы описаны в виде положительных, отрицательных и когнитивных симптомов. Положительные симптомы шизофрении одинаковы для любого психоза и иногда называются психотическими симптомами. Они могут присутствовать при любом из различных психозов и часто являются временными, что затрудняет раннюю диагностику шизофрении. Психоз, впервые отмеченный у человека, у которого позже была диагностирована шизофрения, называется психозом первого эпизода (FEP).
Положительные симптомы это те симптомы, которые обычно не наблюдаются, но присутствуют у людей во время психотического эпизода при шизофрении. К ним относятся бред, галлюцинации и дезорганизованные мысли и речь, которые обычно рассматриваются как проявления психоза. Галлюцинации чаще всего связаны с ощущением слышания как слышания голоса, но иногда могут включать любое из других чувств из вкуса, вид, запах и прикоснитесь к. Они также обычно связаны с содержанием темы бреда. Бред носит причудливый или преследующий характер. Искажения собственного опыта, такие как ощущение, будто чьи-то мысли или чувства на самом деле не являются его собственными, до веры в то, что мысли вставляются в его разум, иногда называемые явлениями пассивности, также являются Расстройства мышления могут включать блокировку мысли и неорганизованную речь - непонятная речь известна как словесный салат. Положительные симптомы, как правило, хорошо поддаются лечению и уменьшаются в течение болезни, возможно, из-за возрастного снижения активности дофамина.
Отрицательные симптомы - это дефициты нормального эмоциональные реакции или другие мыслительные процессы. Пять известных областей негативных симптомов: притупленный аффект - проявление плоских выражений лица или слабых эмоций; алогия - скудость речи; ангедония - неспособность испытывать удовольствие; асоциальность - отсутствие желания строить отношения, и аволиция - отсутствие мотивации и апатия. Аволиция и ангедония рассматриваются как дефицит мотивации, возникающий из-за нарушения обработки вознаграждения. Было высказано предположение, что негативные симптомы многомерны, и они были разделены на две субдомены: апатия или отсутствие мотивации и снижение выраженности. Апатия включает в себя аволицию, ангедонию и социальную изоляцию; Сниженное выражение включает тупой эффект и алогию. Иногда подавленное выражение рассматривается как вербальное и невербальное. Апатия составляет около 50 процентов наиболее часто встречающихся негативных симптомов и влияет на функциональный результат и последующее качество жизни. Апатия связана с нарушением когнитивной обработки, влияющей на память и планирование, включая целенаправленное поведение. Эти два субдомена предполагают необходимость отдельных подходов к лечению. Отсутствие стресса, связанное со снижением депрессии и беспокойства, является еще одним отмеченным негативным симптомом. Часто проводится различие между теми негативными симптомами, которые присущи шизофрении, которые называются первичными; а те, которые возникают в результате положительных симптомов, побочных эффектов нейролептиков, злоупотребления психоактивными веществами и социальной депривации, называемые вторичными отрицательными симптомами. Негативные симптомы хуже поддаются лечению и их труднее всего лечить. Однако при правильной оценке вторичные негативные симптомы поддаются лечению.
Шкалы для конкретной оценки наличия негативных симптомов, а также для измерения их тяжести и их изменений были введены с более ранних шкал, таких как PANNS, который занимается всеми типами симптомов. Эти шкалы - это интервью для клинической оценки отрицательных симптомов (CAINS) и краткая шкала отрицательных симптомов (BNSS), также известная как шкалы второго поколения. В 2020 году, через десять лет после его введения, кросс-культурное исследование использования BNSS обнаружило достоверные и надежные психометрические доказательства кросс-культурной пятидоменной структуры. BNSS предназначен для оценки как наличия, так и серьезности и изменения негативных симптомов пяти распознанных доменов, а также дополнительного пункта снижения нормального дистресса. BNSS может регистрировать изменения негативных симптомов в связи с исследованиями психосоциальных и фармакологических вмешательств. BNSS также использовался для изучения предложенного лечения, не связанного с D2, под названием SEP-363856. Результаты подтвердили предпочтение пяти областей по сравнению с двумерным предположением.
Когнитивные нарушения - самые ранние и наиболее часто встречающиеся симптомы шизофрении. Они часто проявляются задолго до начала заболевания на продромальной стадии и могут присутствовать в раннем подростковом или детском возрасте. Они являются основным признаком, но не считаются основными симптомами, как положительные и отрицательные симптомы. Однако их наличие и степень дисфункции воспринимаются как лучший индикатор функциональности, чем представление основных симптомов. Когнитивный дефицит усиливается при первом эпизоде психоза, но затем возвращается к исходному уровню и остается достаточно стабильным на протяжении болезни.
Считается, что дефицит когнитивных функций приводит к негативным психосоциальным результатам в шизофрении, и считается, что это приравнивается к возможному снижению IQ со 100 до 70–85. Когнитивный дефицит может быть вызван нейропознанием (несоциальным) или социальным познанием. Нейропознание - это способность получать и запоминать информацию и включает в себя беглость речи, память, рассуждение, решение проблем, скорость обработки, и слуховое и зрительное восприятие. Вербальная память и внимание оказываются наиболее подверженными влиянию. Нарушение вербальной памяти связано со сниженным уровнем семантической обработки (относящейся к значению слов). Еще одно нарушение памяти - это эпизодическая память. Нарушение зрительного восприятия, которое постоянно встречается при шизофрении, - это обратная визуальная маскировка. Нарушения визуальной обработки включают неспособность воспринимать сложные визуальные иллюзии. Социальное познание связано с умственными операциями, необходимыми для интерпретации и понимания себя и других в социальном мире. Это также связанное с этим нарушение, и восприятие эмоций лица часто оказывается затруднительным. Восприятие лица имеет решающее значение для обычного социального взаимодействия. Когнитивные нарушения обычно не поддаются лечению антипсихотиками, и существует ряд вмешательств, которые используются для их улучшения.
Начало заболевания обычно приходится на период между поздним подростковым возрастом и началом 30-летнего возраста, при этом пик заболеваемости приходится на мужчин в период между началом и серединой двадцати, а у женщин - в конце двадцатых годов. Начало в возрасте до 17 лет известно как раннее начало, а до 13 лет, что иногда может происходить, известно как детская шизофрения или очень раннее начало. Более поздняя стадия развития может произойти в возрасте от 40 до 60 лет, известная как поздняя шизофрения. Более позднее начало в возрасте старше 60 лет, которое может быть трудно дифференцировать как шизофрению, известно как шизофреноподобный психоз с очень поздним началом. Позднее начало заболевания показало, что заболевание чаще встречается у женщин; у них менее тяжелые симптомы, и они нуждаются в более низких дозах нейролептиков. Более раннее благоприятное начало у мужчин, как позже видно, уравновешивается постменопаузальным увеличением развития у женщин. Эстроген продуцируется в пременопаузе, оказывает подавляющее действие на дофаминовые рецепторы, но его защита может быть нарушена генетической перегрузкой. Резко увеличилось число пожилых людей, больных шизофренией. По оценкам, у 70% больных шизофренией наблюдаются когнитивные нарушения, которые наиболее выражены при раннем и позднем начале болезни.
Начало может произойти внезапно или после медленного и постепенного развития ряда признаков и симптомов в период, известный как продромальная стадия. До 75% больных шизофренией проходят продромальную стадию. Негативные и когнитивные симптомы в продромальном периоде могут предшествовать FEP на многие месяцы и до пяти лет. Период от FEP и лечения известен как продолжительность нелеченного психоза (DUP), который рассматривается как фактор функционального результата. Продромальная стадия - стадия высокого риска развития психоза. Поскольку прогрессирование до первого эпизода психоза не является неизбежным, часто предпочитают альтернативный термин для психического состоянияриска Распознавание и раннее вмешательство на продромальной стадии минимизируют нарушения образовательного и социального развития, связанные с шизофренией, и был в центре внимания многих исследований. Предполагается, что использование противовоспалительных соединений, таких как D-серин, может предотвратить переход в шизофрению. Когнитивные симптомы не являются вторичными по отношению к положительным симптомам или побочным эффектам нейролептиков.
Когнитивные нарушения на продромальной стадии ухудшаются после первого эпизода психоза (после которого они возвращаются к исходному уровню, а затем остаются довольно стабильными), что делает раннее вмешательство для предотвращения такого перехода имеет первостепенное значение. Раннее лечение когнитивно-поведенческой терапией является золотым стандартом. Неврологические мягкие признаки неуклюжести и потери мелкой моторики часто обнаруживаются при шизофрении, и они исчезают с эффективным лечением FEP.
Генетические факторы окружающей среды и факторы уязвимости вовлечены в развитие шизофрении. Взаимодействие этих факторов риска является сложным, поскольку могут быть задействованы многочисленные и разнообразные оскорбления от зачатия до взрослой жизни. Генетическая предрасположенность сама по себе, без взаимодействия факторов окружающей среды, не приведет к развитию шизофрении. Шизофрения описывается как расстройство психического развития, в определении которого отсутствуют четкие границы.
Оценки наследственности шизофрении находятся между 70 % и 80%, что означает, что от 70% до 80% индивидуальных различий в риске шизофрении связаны с генетикой. Эти оценки различаются из-за трудности разделения генетических влияний и влияний окружающей среды, и их точность подвергалась сомнению. Наибольший фактор риска развития шизофрении - наличие родственника первой степени с этим заболеванием (риск составляет 6,5%); более 40% однояйцевых близнецов больных шизофренией также страдают. Если затронут один из родителей, риск составляет около 13%, а если затронуты оба - почти 50%. Однако в DSM-5 указывается, что у большинства людей с шизофренией в семейном анамнезе не было психоза. Результаты исследований шизофрении гена-кандидата, как правило, не выявили устойчивых ассоциаций, а генетические локусы, идентифицированные полногеномными исследованиями как связанные с шизофренией, объясняют только небольшая часть вариации заболевания.
Известно, что многие гены вовлечены в шизофрению, каждый из которых имеет небольшой эффект и неизвестную передачу и экспрессию. Суммирование этих величин эффекта в показатель полигенного риска может объяснить по крайней мере 7% вариабельности предрасположенности к шизофрении. Считается, что около 5% случаев шизофрении, по крайней мере, частично связано с редкими вариациями числа копий (CNV); эти структурные вариации связаны с известными геномными нарушениями, включающими делеции в 22q11.2 (синдром ДиДжорджи ), дупликации в 16p11.2 Дупликация 16p11.2 (наиболее часто встречается) и делеции в 15q11.2 (синдром Бернсайда-Батлера ). Некоторые из этих CNV повышают риск развития шизофрении в 20 раз и часто сопутствуют аутизму и интеллектуальным нарушениям.
Гены CRHR1 и CRHBP было показано, что это связано с серьезностью суицидального поведения. Эти гены кодируют белки стрессовой реакции, необходимые для контроля оси HPA, и их взаимодействие может влиять на эту ось. Реакция на стресс может вызвать стойкие изменения в функции оси HPA, возможно, нарушив механизм отрицательной обратной связи, гомеостаз и регуляцию эмоций, что приведет к изменению поведения.
Вопрос о том, как шизофрения. могут быть в первую очередь генетически подвержены влиянию, учитывая, что у людей с шизофренией более низкие показатели фертильности, это парадокс. Ожидается, что генетические варианты, которые увеличивают риск шизофрении, будут отбираться из-за их отрицательного воздействия на репродуктивную пригодность. Был предложен ряд возможных объяснений, в том числе то, что аллели, связанные с риском шизофрении, дают преимущество в пригодности у здоровых людей. Хотя одни данные не подтверждают эту идею, другие предполагают, что может сохраняться большое количество аллелей, каждый из которых вносит небольшой вклад.
Факторы окружающей среды, каждый из которых связан с небольшим риском развития шизофрении в более позднем возрасте включают кислородное голодание, инфекцию, пренатальный стресс матери и недоедание у матери во время внутриутробного развития. Риск также связан с материнским ожирением, увеличением окислительного стресса и нарушением регуляции1950-х годах с появлением антипсихотических препаратов и с осознанием негативного влияния длительного пребывания в больнице на выздоровление. Этот процесс был известен как деинституционализация, и для поддержки этого изменения были разработаны сообщества и вспомогательные службы. Многие другие страны последовали примеру США, начиная с 60-х годов. По-прежнему останутся несколько человек, которые недостаточно улучшатся, чтобы их выписали. В тех странах, где отсутствуют необходимые поддерживающие и социальные услуги, более обычным явлением является длительное пребывание в больнице.
 Рисперидон (торговое название Риспердал) - распространенное атипичное антипсихотическое средство
Рисперидон (торговое название Риспердал) - распространенное атипичное антипсихотическое средство Лечение шизофрении первой линии - это антипсихотик. Нейролептики первого поколения, которые сейчас называются типичными антипсихотиками, представляют собой антагонисты дофамина, которые блокируют рецепторы D2 и влияют на нейротрансмиссию дофамина. Выведенные позже нейролептики второго поколения, известные как атипичные антипсихотики, также могут оказывать влияние на другой нейротрансмиттер серотонин. Нейролептики могут уменьшить симптомы беспокойства в течение нескольких часов после их применения, но для достижения полного эффекта для других симптомов может потребоваться несколько дней или недель. Они мало влияют на негативные и когнитивные симптомы, чему могут помочь дополнительные психотерапевтические и лекарственные препараты. Не существует единственного нейролептика, подходящего для лечения первой линии для всех, поскольку реакции и переносимость у разных людей различаются. Прекращение приема лекарств можно рассмотреть после единичного психотического эпизода, когда произошло полное выздоровление без каких-либо симптомов в течение двенадцати месяцев. Повторные рецидивы ухудшают долгосрочную перспективу, и риск рецидива после второго эпизода высок, поэтому обычно рекомендуется длительное лечение.
Курение табака увеличивает метаболизм некоторых антипсихотиков, за счет сильной активации CYP1A2 фермента, который их расщепляет, и обнаружена значительная разница в этих уровнях между курильщиками и некурящими. Для курильщиков клозапина рекомендуется увеличить дозу на 50%, а для тех, кто принимает оланзапин, на 30%. Отказ от курения может привести к повышению концентрации антипсихотика, что может привести к токсичности, поэтому необходимо будет контролировать эффекты с целью снижения дозировки; многие симптомы могут заметно ухудшиться, а также возможны крайняя утомляемость и судороги с риском рецидива. Аналогичным образом тем, кто возобновляет курение, может потребоваться соответствующая корректировка дозировки. Эффекты изменения обусловлены соединениями в табачном дыме, а не никотином; Таким образом, использование никотиновой заместительной терапии имеет эквивалентный эффект прекращения курения, и все равно потребуется наблюдение.
Примерно от 30 до 50 процентов людей, страдающих шизофренией, не могут принять, что они больны или соблюдайте рекомендованное ими лечение. Тем, кто не желает или не может принимать лекарства регулярно, можно использовать инъекции антипсихотических средств длительного действия, которые снижают риск рецидива в большей степени, чем пероральные препараты. При использовании в сочетании с психосоциальными вмешательствами они могут улучшить долгосрочную приверженность лечению.
Результаты исследований показали, что другие системы нейротрансмиссии, включая серотонин, глутамат, ГАМК и ацетихолин, были вовлечены в развитие шизофрении и необходимость более комплексного лечения. Новый первый в своем классе антипсихотик, нацеленный на несколько систем нейротрансмиттеров, под названием lumateperone (ITI-007), был испытан и одобрен FDA в декабре 2019 года для лечения шизофрении у взрослых.. Lumateperone - это низкомолекулярный агент, который демонстрирует повышенную безопасность и переносимость. Он взаимодействует с дофамином, серотонином и глутаматом сложным, уникально избирательным образом и, как видно, улучшает негативные симптомы и социальное функционирование. Также было обнаружено, что люматеперон снижает потенциальную метаболическую дисфункцию, снижает частоту двигательных нарушений и имеет более низкие побочные эффекты со стороны сердечно-сосудистой системы, такие как учащенное сердцебиение.
Типичные нейролептики связаны с более высоким частота двигательных расстройств, включая акатизию. Некоторые атипичные препараты связаны со значительным увеличением веса, диабетом и риском метаболического синдрома. Рисперидон (атипичный) имеет одинаковую частоту от экстрапирамидных симптомов до галоперидол (типичный). Редкое, но потенциально летальное состояние злокачественного нейролептического синдрома (ЗНС) было связано с использованием нейролептиков. Благодаря ее раннему распознаванию и своевременному вмешательству показатели снизились. Тем не менее, для вмешательства рекомендуется осведомленность о синдроме. Другое менее редкое состояние поздней дискинезии может возникать из-за длительного приема нейролептиков и развиваться после многих месяцев или лет использования. Об этом чаще сообщают при использовании типичных нейролептиков.
Клозапин связан с побочными эффектами, включая увеличение веса, усталость и гиперсаливацию. Более серьезные побочные эффекты включают судороги, NMS, нейтропению и агранулоцитоз (снижение количества лейкоцитов ), и его использование требует тщательного контроля. Исследования показали, что лечение антипсихотиками после NMS и нейтропении иногда может быть успешно отменено (возобновлено) клозапином.
Клозапин также связан с тромбоэмболией (включая легочная эмболия ), миокардит и кардиомиопатия. Систематический обзор тромбоэмболии легочной артерии, связанной с клозапином, показывает, что этот побочный эффект часто может быть фатальным, имеет раннее начало и зависит от дозы. Полученные данные рекомендовали рассмотреть возможность использования профилактической терапии венозной тромбоэмболии после начала лечения клозапином и продолжения его в течение шести месяцев. При приеме клозапина вероятность возникновения запоров в три раза выше, а тяжелые случаи могут приводить к кишечной непроходимости и ишемии кишечника, что приводит к множеству смертельных случаев.
Однако Риск серьезных побочных эффектов от клозапина невелик, и есть положительные эффекты, которые можно получить за счет снижения риска суицида и агрессии. Типичные нейролептики и атипичный рисперидон могут иметь побочный эффект в виде сексуальной дисфункции. Клозапин, оланзапин и кветиапин оказывают благотворное влияние на сексуальное функционирование, чему способствуют различные психотерапевтические методы. Нежелательные побочные эффекты заставляют людей прекращать лечение, что приводит к рецидивам.
Около половины больных шизофренией положительно реагируют на антипсихотические препараты и имеют хорошее восстановление функций. Однако положительные симптомы сохраняются примерно у трети людей. После двух испытаний различных нейролептиков в течение шести недель, которые также оказались неэффективными, они будут классифицированы как имеющие резистентную к лечению шизофрению (TRS), и будет предложен клозапин. Клозапин полезен примерно половине этой группы, хотя он имеет потенциально серьезный побочный эффект агранулоцитоз (снижение количества лейкоцитов ) менее чем у 4% людей. От 12 до 20 процентов не реагируют на клозапин, и эта группа, как говорят, страдает шизофренией, устойчивой к лечению. ECT может быть предложена для лечения TRS в качестве дополнительной терапии, и иногда показано, что выгода. Обзор пришел к выводу, что такое использование оказывает влияние только на среднесрочные TRS и что нет достаточных доказательств в поддержку его использования, кроме этой группы.
TRS часто сопровождается низким качеством жизни и большая социальная дисфункция. TRS может быть результатом неадекватного, а не неэффективного лечения; это также может быть ложный ярлык из-за того, что лекарства не принимаются регулярно или вообще. Около 16 процентов людей, которые первоначально ответили на лечение, позже развивают резистентность. Это может относиться к продолжительности лечения AP, когда лечение становится менее эффективным. Это открытие также подтверждает участие дофамина в развитии шизофрении. Исследования показывают, что TRS может быть более наследственной формой.
TRS может быть очевидным при первом эпизоде психоза или при рецидиве. Он может различаться по интенсивности и реакции на другие методы лечения. Это изменение может указывать на лежащую в основе нейробиологию, такую как сверхчувствительность к дофамину (DSS), дисфункция глутамата или серотонина, воспаление и оксидативный стресс. Исследования показали, что сверхчувствительность к дофамину обнаруживается почти у 70% людей с TRS. Это изменение привело к предположению, что шизофрению, поддающуюся лечению, и резистентную к лечению шизофрению следует рассматривать как два разных подтипа. Кроме того, предполагается, что если подтипы можно будет различить на ранней стадии, это может иметь важные последствия для лечения и исследований. Нейровизуализационные исследования выявили значительное уменьшение объема серого вещества у пациентов с TRS, при этом таких изменений не наблюдалось у тех, кто реагировал на лечение. У пациентов с повышенной устойчивостью к лечению уменьшение объема серого вещества было больше.
Была установлена связь между микробиотой кишечника и развитием TRS. Наиболее распространенной причиной TRS является мутация генов,ответственных за эффективность лекарств. К ним относятся гены ферментов печени, которые контролируют доступность лекарственного средства для мишеней мозга, и гены, ответственные за структуру и функцию этих мишеней. В толстой кишке бактерии кодируют в сто раз больше генов, чем существует в геноме человека. Только часть проглоченных лекарств достигает толстой кишки, уже подвергаясь воздействию бактерий тонкого кишечника, и абсорбируется в портальном кровотоке. Затем эта небольшая фракция подвергается метаболическому действию многих сообществ бактерий. Активация лекарственного средства зависит от состава и ферментов бактерий, а также от специфики лекарственного средства, и поэтому множество индивидуальных вариаций может повлиять как на полезность лекарственного средства, так и на его переносимость. Предполагается, что парентеральное введение нейролептиков будет обходить кишечник и будет более успешным в преодолении TRS. Состав кишечной микробиоты варьируется у разных людей, но, как видно, остается стабильным. Однако тип может измениться в ответ на многие факторы, включая старение, диету, употребление психоактивных веществ и лекарства, особенно антибиотики, слабительные и нейролептики. При ФЭП шизофрения связана со значительными изменениями микробиоты кишечника, которые могут предсказать реакцию на лечение.
Ряд психосоциальных вмешательств, которые включают несколько типов психотерапии могут быть полезны при лечении шизофрении, например: семейная терапия, групповая терапия, когнитивная реабилитационная терапия, когнитивно-поведенческая терапия и метакогнитивный тренинг. Также предлагается обучение навыкам, помощь в употреблении психоактивных веществ и регулирование веса, что часто является побочным эффектом антипсихотических препаратов. В США вмешательства при первом эпизоде психоза были объединены в общий подход, известный как координированный специализированный уход (CSC), а также включает поддержку образования. В Великобритании на всех этапах лечения используется аналогичный подход, охватывающий многие из рекомендуемых руководств по лечению. Цель состоит в том, чтобы уменьшить количество рецидивов и случаев пребывания в больнице.
Обычно предлагаются другие вспомогательные услуги для обучения, трудоустройства и проживания. Для людей, страдающих тяжелой шизофренией и выписанных после пребывания в больнице, эти услуги часто объединяются в комплексный подход, чтобы предложить поддержку в сообществе за пределами больницы. Помимо управления лекарствами, жильем и финансами, помощь предоставляется по более рутинным вопросам, таким как помощь в покупках и использовании общественного транспорта. Этот подход известен как настойчивое внебольничное лечение (ACT), и было показано, что он дает положительные результаты в отношении симптомов, социального функционирования и качества жизни. Другой более интенсивный подход известен как ведение интенсивной терапии (ICM). ICM - это этап дальше, чем ACT, и подчеркивает поддержку высокой интенсивности в небольших группах (менее двадцати). Этот подход заключается в предоставлении долгосрочного ухода в сообществе. Исследования показывают, что ICM улучшает многие важные результаты, включая социальное функционирование.
Некоторые исследования показали мало доказательств эффективности когнитивно-поведенческой терапии (CBT) в уменьшении симптомов или предотвращении рецидива. Однако другие исследования показали, что КПТ действительно улучшает общие психотические симптомы (при использовании с лекарствами) и рекомендована в Канаде, но здесь было замечено, что она не влияет на социальную функцию, рецидивы или качество жизни. В Великобритании он рекомендован в качестве дополнительной терапии при лечении шизофрении, но не поддерживается для использования при резистентной к лечению шизофрении. Методы лечения искусством, как считается, улучшают негативные симптомы у некоторых людей и рекомендуются от NICE в Великобритании. Однако этот подход критикуется как недостаточно хорошо изученный, и, например, методы лечения искусством не рекомендуются в австралийских руководствах. Поддержка сверстников, в которой люди с личным опытом шизофрении, помогают друг другу, имеют неясную пользу.
ЛФК, как было показано, улучшают положительные и отрицательные симптомы, познавательные способности и улучшают качество жизни. Было показано, что аэробные упражнения улучшают когнитивный дефицит рабочей памяти и внимания. Также было показано, что упражнения увеличивают объем гиппокампа у больных шизофренией. Уменьшение объема гиппокампа - один из факторов, связанных с развитием заболевания. Тем не менее, все еще остается проблема повышения мотивации и сохранения физической активности. Рекомендуются занятия под наблюдением. В Великобритании советы по здоровому питанию предлагаются наряду с программами физических упражнений.
Неадекватная диета часто встречается при шизофрении и связанной с ней недостаточности витаминов, в том числе фолиевой кислоты и витамина D связаны с факторами риска развития шизофрении и ранней смерти, включая болезни сердца. Больные шизофренией, возможно, придерживаются худшей диеты из всех психических расстройств. Было отмечено, что более низкие уровни фолиевой кислоты и витамина D значительно ниже при первом эпизоде психоза. Рекомендуется использование дополнительных фолатов. Также был отмечен дефицит цинка. Витамин B12 также часто дефицит, и это связано с ухудшением симптомов. Было показано, что добавки с витамином B значительно улучшают симптомы и устраняют некоторые когнитивные нарушения. Также предполагается, что отмеченная дисфункция микробиоты кишечника может выиграть от использования пробиотиков.
Большинство людей с шизофренией не агрессивны и с большей вероятностью станут жертвами насилия, чем преступники. Однако, хотя риск насилия при шизофрении невелик, связь постоянна, и есть незначительные подгруппы, где риск высок. Этот риск обычно связан с коморбидным расстройством, таким как расстройство, связанное с употреблением психоактивных веществ, в частности алкоголя, или с антисоциальным расстройством личности. Злоупотребление психоактивными веществами тесно связано, а другие факторы риска связаны с дефицитом познания и социального познания, включая восприятие лица и понимание, которые частично включены в теорию психических нарушений. Плохое когнитивное функционирование, принятие решений и восприятие лица могут способствовать неправильному суждению о ситуации, что может привести к неадекватной реакции, такой как насилие. Эти связанные факторы риска также присутствуют при антисоциальном расстройстве личности, которое, будучи сопутствующим расстройством, значительно увеличивает риск насилия.
Обзор 2012 года показал, что шизофрения является причиной 6% убийств в западных странах. В другом более широком обзоре цифра убийств составляет от 5 до 20 процентов. Было обнаружено, что риск убийства выше во время первого эпизода психоза, на долю которого приходится 38,5% убийств. Связь между шизофренией и насилием сложна. Убийство связано с молодым возрастом, мужским полом, насилием в прошлом и стрессовым событием в предыдущем году. Клиническими факторами риска являются тяжелые нелеченые психотические симптомы, которые не лечили либо из-за того, что не принимали лекарства, либо из-за устойчивости к лечению. Коморбидное расстройство, связанное с употреблением психоактивных веществ или антисоциальное расстройство личности, увеличивает риск убийственного поведения в 8 раз, в отличие от 2-кратного риска у лиц без коморбидных расстройств. Показатели убийств, связанных с психозом, аналогичны показателям убийств, связанных со злоупотреблением психоактивными веществами, и параллельны общему показателю в регионе. Роль шизофрении в отношении насилия, независимого от злоупотребления психоактивными веществами, спорна, но определенные аспекты индивидуальной истории или психического состояния могут быть факторами.
Враждебность - это гнев, который ощущается и направлен на человека или группу и имеет связанные аспекты импульсивности и агрессия. Когда эта импульсивная агрессия очевидна при шизофрении, нейровизуализация предположила сбой в работе нейронной цепи, которая модулирует враждебные мысли и поведение, которые связаны с отрицательными эмоциями в социальных взаимодействиях. Этот контур включает миндалину, полосатое тело, префронтальную кору, переднюю поясную кору, островок и гиппокамп. Сообщалось о враждебности во время острого психоза и после выписки из больницы. Известна связь между низким уровнем холестерина, импульсивностью и насилием. Обзор показывает, что люди с шизофренией и низким уровнем холестерина в четыре раза чаще склонны к совершению актов насилия. Эта ассоциация также связана с увеличением числа самоубийств при шизофрении. Предполагается, что уровень холестерина может служить биомаркером склонности к насилию и суициду.
Обзор показал, что чуть менее 10% больных шизофренией проявляли агрессивное поведение по сравнению с 1,6% населения в целом. Чрезмерный риск насилия связан с употреблением наркотиков или алкоголя и увеличивает риск в 4 раза. Насилие часто приводит к тюремному заключению. Клозапин - эффективное лекарство, которое можно использовать в пенитенциарных учреждениях, например в тюрьмах. Однако состояние доброкачественной этнической нейтропении у многих афроамериканцев исключает их из использования клозапина, наиболее эффективного лекарства. Считается, что когнитивный дефицит играет важную роль в возникновении и поддержании агрессии, и поэтому когнитивная реабилитационная терапия может помочь предотвратить риск насилия пришизофрении.
 Годы жизни с поправкой на инвалидность потеряли из-за шизофрении на 100 000 жителей в 2004 году.
Годы жизни с поправкой на инвалидность потеряли из-за шизофрении на 100 000 жителей в 2004 году. | нет данных ≤ 185 185–197 197–207 207–218 218–229 229– 240 | 240–251 251–262 262–273 273–284 284–295 ≥ 295 |
Шизофрения требует больших человеческих и экономических затрат. Это приводит к снижению ожидаемой продолжительности жизни на 20 лет. Это в первую очередь из-за его связи с ожирением, плохим питанием, малоподвижным образом жизни и курением с повышенным уровнем самоубийств играет меньшую роль. Побочные эффекты антипсихотических средств также могут увеличить риск. Эти различия в ожидаемой продолжительности жизни увеличились между 1970-ми и 1990-ми годами. Австралийское исследование оценивает уровень ранней смерти в 25 лет и считает, что основная причина связана с сердечными заболеваниями. Первичная полидипсия, или чрезмерное потребление жидкости, относительно часто встречается у людей с хронической шизофренией. Это может привести к гипонатриемии, которая может быть опасной для жизни. Антипсихотические препараты могут вызывать сухость во рту, но есть несколько других факторов, которые могут способствовать этому расстройству. Предполагается, что это приведет к сокращению продолжительности жизни на 13 процентов. Исследование показало, что реальными препятствиями на пути повышения уровня смертности при шизофрении являются бедность, игнорирование симптомов других заболеваний, стресс, стигма и побочные эффекты лекарств, и что их необходимо изменить.
Шизофрения - это болезнь. основная причина инвалидности. В 2016 году он был признан 12-м по степени инвалидности состоянием. Примерно 75% людей с шизофренией имеют постоянную инвалидность с рецидивами, а 16,7 миллиона человек во всем мире считаются имеющими умеренную или тяжелую инвалидность от этого состояния. Некоторые люди полностью выздоравливают, а другие хорошо функционируют в обществе. Большинство людей с шизофренией живут самостоятельно при поддержке сообщества. Около 85% не имеют работы. У людей с первым эпизодом психоза при сцизофрении хороший долгосрочный результат наступает у 31%, промежуточный исход - у 42% и плохой - у 31%. Мужчины болеют чаще, чем женщины, и имеют худший исход. Исходы шизофрении выглядят лучше в развивающихся, чем в развитом мире. Эти выводы были поставлены под сомнение. Социальные проблемы, такие как длительная безработица, бедность, бездомность, эксплуатация, стигматизация и виктимизация, являются обычными последствиями и приводят к социальной изоляции.
Количество самоубийств выше среднего частота, связанная с шизофренией, оценивается примерно в 5–6%, чаще всего в период после начала болезни или первой госпитализации. В несколько раз больше (от 20 до 40%) хотя бы раз пытались покончить жизнь самоубийством. Существует множество факторов риска, включая мужской пол, депрессию, высокий IQ, тяжелое курение и злоупотребление психоактивными веществами. Повторный рецидив связан с повышенным риском суицидального поведения. Использование клозапина может снизить риск самоубийства и агрессии.
Во всемирных исследованиях была показана сильная связь между шизофренией и курением табака. Курение Уровень особенно высок у людей с диагнозом шизофрения: от 80 до 90% регулярно курят по сравнению с 20% населения в целом. Те, кто курит, как правило, много курят и дополнительно курят сигареты с высоким содержанием никотина. Некоторые предполагают, что это делается для облегчения симптомов. Среди людей с шизофренией употребление каннабиса также распространено.
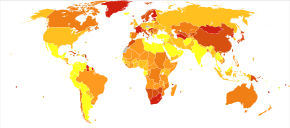 Количество смертей на миллион человек из-за шизофрении в 2012 году.
Количество смертей на миллион человек из-за шизофрении в 2012 году. В 2017 году глобальное бремя По оценкам Disease Study, было зарегистрировано 1,1 миллиона новых случаев, а в 2019 году ВОЗ сообщила о 20 миллионах случаев во всем мире. Шизофрения поражает примерно 0,3–0,7% людей в какой-то момент их жизни. Заболевание встречается в 1,4 раза чаще у мужчин, чем у женщин, и, как правило, раньше у мужчин - пиковый возраст начала - 25 лет для мужчин и 27 лет для женщин. Начало в детстве, иногда до 13 лет. происходят. Более позднее начало может возникнуть в возрасте от 40 до 60 лет, известное как позднее начало, а также после 60 лет, известное как очень позднее начало.
Во всем мире шизофрения является наиболее распространенным психотическим расстройством. Частота шизофрении варьируется в зависимости от мира, внутри страны, а также на местном и соседнем уровне. Эта вариация оценивается в пять раз. На него приходится примерно один процент лет жизни с поправкой на нетрудоспособность во всем мире, и в 2015 году он стал причиной 17000 смертей.
В 2000 году Всемирная организация здравоохранения обнаружила процентСтандартизованный по возрасту показатель распространенности на 100 000 человек колеблется от 343 в Африке до 544 в Японии и Океании для мужчин и 378 в Африке до 527 в Юго-Восточной Европе для женщин.. Около 1,1% взрослых в США страдают шизофренией. Однако в современной истории цифра может составлять от 4,0 до 6,5%.
 Термин «шизофрения» был придуман Ойгеном Блейлером.
Термин «шизофрения» был придуман Ойгеном Блейлером.Рассказы о шизофрении, похожей на синдром редко встречается в такихх до 19 века. Самые ранние возможности в 1797 и 1809 годах. Dementia praecox, что означает преждевременное слабоумие, использовалось немецким психиатром Генрихом Шюле в 1886 году, а в 1891 году Арнольдом Пиком. в клиническом случае гебефрении. В 1893 году Эмиль Крепелин использовал этот термин, чтобы провести различие, известное как дихотомия Крепелина, между двумя психозами - ранним слабоумием и маниакальной депрессией (теперь называемой биполярным расстройством ). Крепелин полагал, что раннее слабоумие, вероятно, было вызвано системным заболеванием, которое затронуло многие нервы, поражение мозга после полового созревания в конечном решающем каскаде. Считалось, что это ранняя форма деменции, дегенеративного заболевания. Когда стало очевидно, что заболевание не является дегенеративным, Ойген Блейлер в 1908 году переименовал его в шизофрению.
Слово шизофрения примерно переводится как «расщепление разума» и является современным Латинским от греческих корней шизеин (σχίζειν, «расщеплять») и phrēn (φρεν, «разум»). Его употребление было предназначено для описания разделения функций личностями, мышление, память и восприятие.
Термин шизофрения раньше ассоциировался с раздвоением личности в населении. в целом, но это увеличилось, когда раздвоение стало известное как отдельное расстройство, сначала как расстройство множественной идентичности, а как диссоциативное расстройство идентичности. В 2002 году в Японии название было изменено на расстройство интеграции, а в 2012 году в Южной Корее название было изменено на расстройство, чтобы уменьшить стигму, и то и другое дало хорошие результаты.
 Молекула хлорпромазин, первый антипсихотик, ориентируйтесь в 1950-х.
Молекула хлорпромазин, первый антипсихотик, ориентируйтесь в 1950-х. В начале 20-го века психиатр Курт Шнайдер разделил психотические симптомы шизофрении на две группы галлюцинаций и бред. Галлюцинации указаны как специфические для слуха, а бред включал нарушения мышления. Они рассматривались как симптомы первой степени важности и были названы симптомами первой степени. Хотя иногда считалось, что они имеют отношение к психозу при маниакально-депрессивной депрессии, они очень наводили на мысль о шизофрении и обычно относились к симптомам шизофрении первого ранга. Было обнаружено, что наиболее частый симптом первого ранга относится к расстройствам мышления. В 2013 г. симптомы первого ранга были исключены из критериев DSM-5. Считается, что симптомы первого ранга имеют ограниченное применение при выявлении шизофрении, но могут быть полезны при диагностике шизофрении.
Самые ранние попытки лечения шизофрении были психохирургическими, включая удаление ткани из разных регионов или разрыв проводящих путей. В частности, это были лоботомии и цингулотомии, которые проводились с 1930-х годов. В 1930-х годах был введен ряд методов шоковой терапии, которые вызывали судороги (судороги) или кому. Шоковая терапия инсулином включала инъекции больших доз инсулина, чтобы вызвать кому, что в Очередь вызвала гипогликемию и судороги. Было разработано использование электричества для возбуждения судорог, и к 1938 году оно использовалось в качестве электросудорожной терапии (ЭСТ). Стереотаксические операции были разработаны в 1940-х годах. Революция в лечении произошла в середине 1950-х годов с разработкой и внедрением первого типичного антипсихотического средства, хлорпромазина. В 1970-х годах был представлен первый атипичный антипсихотик клозапин, за которым последовали другие.
В начале 1970-х в США диагностическая модель использовалась для лечения шизофрении. был широким и клинически обоснованным с использованием DSM II. Было отмечено, что шизофрения диагностируется гораздо чаще в США, чем в Европе, где использовались критерии МКБ-9. Американскую модель критиковали за то, что она не разграничивала людей с психическим заболеванием и людей без него. В 1980 году был опубликован DSM III, который показал смещение акцента с клинической биопсихосоциальной модели на основанную на причинах медицинскую модель. В DSM IV уделяется повышенное внимание медицинской модели, основанной на доказательствах.
Подтипы шизофрении, классифицированные как параноидальная, дезорганизованная, кататоническая, недифференцированная и остаточная, было трудно различить, и они больше не признаются отдельными состояниями. DSM-5 (2013) или МКБ-11.
 Джон Нэш, американский математик и один из обладателей награды 1994 Нобелевский лауреат по экономике, больной шизофренией. Его жизнь стала темой книги 1998 года Прекрасный разум Сильвии Насар.
Джон Нэш, американский математик и один из обладателей награды 1994 Нобелевский лауреат по экономике, больной шизофренией. Его жизнь стала темой книги 1998 года Прекрасный разум Сильвии Насар.В 2002 году термин для обозначения шизофрении в Японии был изменен с сейсин-бунрецу-байō (精神分裂 病, букв. «болезнь расщепления разума») до tōgō-shitchō-shō (統 合 失調 症, букв. «синдром дисрегуляции интеграции») для уменьшения стигмы. Новое название, также интерпретируемое как «интеграционное расстройство», было вдохновлено биопсихосоциальной моделью ; это увеличило процент людей, которым был поставлен диагноз, с 37 до 70% за три года. Аналогичное изменение было сделано в Южной Корее в 2012 году в отношении расстройства настройки. Профессор психиатрии Джим ван Ос предложил изменить английский термин на «синдром психозного спектра». В 2013 г., когда был рассмотрен DSM-5, комитет DSM-5 выступил за то, чтобы дать новое название шизофрении, но они передали это в ВОЗ.
В США стоимость шизофрении, включая прямые затраты (амбулаторные, стационарные, лекарства и долгосрочное лечение) и немедицинские расходы (правоохранительные органы, снижение производительности труда и безработица) - оценивались в 62,7 миллиарда долларов в 2002 году. В Великобритании стоимость в 2016 году была оценена как 11,8 миллиарда фунтов стерлингов в год, треть этой суммы напрямую связана с расходами на больничную и социальную помощь и лечение.
В книге Прекрасный разум описана жизнь Джона. Forbes Nash, которому был поставлен диагноз шизофрения, но впоследствии получил Нобелевскую премию по экономике. Позже это было превращено в фильм с тем же названием. Более ранний документальный фильм был снят под названием Блестящее безумие.
В 1964 году было проведено длинное тематическое исследование трех мужчин с диагнозом шизофрения, у каждого из которых была бредовая вера в себя Иисусом Христом был издан как книга. Он носит название Три Христа Ипсиланти, а в 2020 году вышел фильм с названием Три Христа. Подобные религиозные заблуждения - довольно распространенная черта. при психозах, включая шизофрению.
Освещение в СМИ насильственных действий со стороны людей с шизофренией укрепляет общественное восприятие связи между шизофренией и насилием. Такие сенсационные сообщения клеймят шизофрению больше, чем любое другое психическое заболевание. В Великобритании приведены инструкции по отчетности о различных состояниях. Его кампании показали снижение количества негативных сообщений.
Считается, что шизофрения не встречается у других животных, но возможно развитие фармакологической индуцированной нечеловеческой модели шизофрении на приматах.
Эффекты раннего вмешательства активными областью исследований. Одним из важных аспектов исследования является раннее выявление лиц из группы риска. Это включает в себя программу калькуляторов риска и методов для крупномасштабного обследования населения.
Различные агенты были исследованы на предметной эффективности в лечении негативных симптомов, для которых антипсихотические препараты малоэффективны. Проведены испытания лекарств с противовоспалительной активностью, воспалением может играть роль в патологии шизофрении.
Исследования показали предварительную проверку использования миноциклина, антибиотик широкого спектра действия в качестве дополнительного лечения шизофрении. Обзоры показывают, что миноциклин в качестве дополнительной терапии эффективен для улучшения всех медицинских симптомов, но необходимы более масштабные исследования.
Различные методы стимуляции мозга изучаются для лечения положительных симптомов шизофрении, в частности слуховых вербальных галлюцинаций (AVH). Кокрановский обзор 2015 года обнаружил неясные доказательства пользы. Большинство исследований сосредоточено на транскраниальной магнитной стимуляции, постоянным током (tDCM) и повторяющейся транскраниальной магнитной стимуляции (rTMS). Методы, основанные на фокусированном ультразвуке для глубокой стимуляции мозга, дать представление о лечении АВГ.
Еще одна активная область исследований - это прогнозирование использования биомаркеров это может неоценимую помощь не только в диагностике, но и в лечении и лечении шизофрении. Возможные биомаркеры включают маркеры воспаления, нейровизуализации, BDNF, генетики и анализа речи. Некоторые воспалительные маркеры, такие как С-реактивный белок, полезны для определения уровней воспаления, связанного с некоторыми психическими расстройствами, но они не являются специфическими для расстройства. Обнаружено, что другие воспалительные цитокины повышены при первом эпизоде психоза и остром рецидиве, которые нормализуются после лечения антипсихотиками, и их можно рассматривать как маркеры состояния. Дефицит сонных веретен при шизофрении может служить маркером нарушения таламокортикального контура и механизмом нарушения памяти.
Использование холина в качестве добавки во время беременности может иметь эффект предотвращения дальнейшего развития шизофрении.
| Классификация | D |
|---|---|
| Внешние ресурсы |
|