| Род занятий | |
|---|---|
| Тип профессии | Специальность |
| Сферы деятельности | Стоматология |
| Описание | |
| Требуется образование | Диплом стоматолога |
| Сферы деятельности. работы | Больницы, частная практика |
Пародонтология или пародонтология (от Древнегреческий περί, perí - «вокруг»; и ὀδούς, odoús - «зуб», родительный падеж ὀδόντος, odóntos) - специальность из стоматологии, изучающая опорные структуры зубов, а также болезни и состояния, которые влияют на них. Опорные ткани известны как периодонт, который включает десну (десны), альвеолярную кость, цемент и пародонтальная связка. Пародонтолог - это стоматолог, который специализируется на профилактике, диагностике и лечении заболеваний пародонта, а также на установке зубных имплантатов.
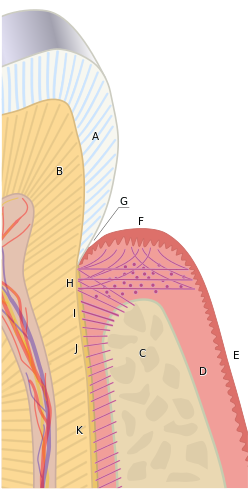 Схема пародонта. A. Эмаль B. Дентин C. Альвеолярная кость D. Оральный эпителий E. Прикрепленная десна F. Десневой край G. Десневая борозда H. Соединительный эпителий I. Волокна альвеолярного гребня пародонтальной связки [PDL] J. Горизонтальные волокна PDL K. Косой волокна PDL
Схема пародонта. A. Эмаль B. Дентин C. Альвеолярная кость D. Оральный эпителий E. Прикрепленная десна F. Десневой край G. Десневая борозда H. Соединительный эпителий I. Волокна альвеолярного гребня пародонтальной связки [PDL] J. Горизонтальные волокна PDL K. Косой волокна PDL Термин периодонт используется для описания группы структур, которые непосредственно окружают, поддерживают и защищают зубы. Пародонта состоит в основном из десневой ткани и опорной кости.
Нормальная десна может варьироваться в цвете от светло-розового до кораллов сильно пигментирована. Мягкие ткани и соединительные волокна, которые покрывают и защищают нижележащий цемент, периодонтальную связку и альвеолярную кость, известны как десны. Десны делятся на три анатомические группы; свободная, прикрепленная и межзубная десна. Каждая из десневых групп считается биологически различной; однако все они специально разработаны для защиты от механического и бактериального разрушения.
Ткани, расположенные над гребнем альвеолярной кости, считаются свободной десной. В здоровом пародонте десневой край представляет собой фиброзную ткань, которая охватывает цементно-эмалевое соединение, линию по окружности зуба, где поверхность эмали коронки встречается с внешним цементным слоем корня. Естественное пространство, называемое десневой бороздой, лежит апикально по отношению к краю десны между зубом и свободной десной. Глубина здоровой десневой борозды, не пораженной болезнью, обычно составляет 0,5–3 мм, однако это значение может увеличиваться при наличии заболевания пародонта. Десневая борозда выстлана некератинизированным слоем, который называется эпителием бороздки ротовой полости; он начинается у края десны и заканчивается у основания борозды, где начинается соединительный эпителий и прикрепленная десна.
соединительный эпителий представляет собой воротничок- как бандаж, который лежит у основания десневой борозды и окружает зуб; он разграничивает области разделения между свободной и прикрепленной десной. Соединительный эпителий обеспечивает специальный защитный барьер для микроорганизмов, обитающих вокруг десневой борозды. Коллагеновые волокна плотно связывают прикрепленную десну с подлежащим пародонтом, включая цемент и альвеолярную кость, и различаются по длине и ширине, в зависимости от расположения в полости рта и от человека. Прикрепленная десна находится между свободной линией десны или бороздкой и слизисто-десневое соединение. Прикрепленная десна снимает функциональную и жевательную нагрузку на ткани десны во время обычных действий, таких как жевание, чистка зубов и разговор. В здоровом состоянии она обычно имеет бледно-розовый или кораллово-розовый цвет и может иметь поверхностную пунктирную или расовую пигментацию.
Межзубная десна занимает пространство под точкой контакта зуба, между два соседних зуба. Обычно он имеет треугольную или пирамидальную форму и образован двумя межзубными сосочками (язычным и лицевым). Средняя или центральная часть межзубного сосочка состоит из прикрепленной десны, в то время как края и верхушка образованы свободной десной. Центральная точка между межзубными сосочками называется кол. Это долинообразное или вогнутое углубление, которое находится непосредственно под точкой контакта между лицевым и язычным сосочком. Однако колба может отсутствовать, если есть рецессия десны или если зубы не соприкасаются. Основное предназначение межзубной десны - предотвратить попадание пищи во время обычного жевания.
.
Эта область ткани не ороговевшая и расположена за пределами слизисто-десневого соединения. Она прикреплена менее плотно и краснее прикрепленной десны. Он обеспечивает движение щеки и губ.
Пародонтальная связка - это соединительная ткань, которая соединяет внешний слой корня зуба, являющийся цементом, с окружающей альвеолярной костью. Он состоит из нескольких сложных групп волокон, идущих в разных направлениях и вставляющихся в цемент и кость через «волокна Шарпея». Пародонтальная связка состоит в основном из коллагеновых волокон, но также содержит кровеносные сосуды и нервы в рыхлой соединительной ткани. Механические нагрузки, которые прикладываются к зубам во время жевания, и другие внешние силы поглощаются периодонтальной связкой, которая, таким образом, защищает зубы в их лунках.
При здоровье пародонта альвеолярный отросток кость окружает зубы и образует костную впадину, которая поддерживает каждый зуб. Щечные и язычные пластины и выстилка лунок состоят из тонкой, но плотной компактной или кортикальной кости. Внутри кортикальных пластин и зубных впадин находится губчатая кость, кость губчатого или трабекулярного типа, которая менее плотна, чем компактная кость.
Цемент - это внешний слой корня зуба; он покрывает слой дентина зуба и обеспечивает прикрепление коллагеновых волокон периодонтальной связки. Он также защищает дентин и обеспечивает герметизацию открытых в противном случае концов дентинных канальцев. Он не такой твердый, как эмаль или дентин, и обычно имеет светло-желтый цвет.
Гингивит - распространенное заболевание, которое поражает десны или ткани слизистой оболочки, окружающие зубы. Состояние представляет собой форму пародонтоза; однако он наименее разрушителен, поскольку не вызывает необратимого повреждения или изменений пародонта (десны, периодонтальной связки, цемента или альвеолярной кости). Это обычно обнаруживается пациентами, когда десневое кровотечение возникает самопроизвольно во время чистки зубов или приема пищи. Также для него характерно генерализованное воспаление, отек и покраснение слизистых оболочек. Гингивит обычно безболезнен и чаще всего является результатом накопления биопленки зубного налета в сочетании с ухудшением или плохой гигиеной полости рта. Другие факторы могут увеличить риск гингивита, включая, помимо прочего, системные состояния, такие как неконтролируемый сахарный диабет и прием некоторых лекарств. Признаки и симптомы гингивита можно обратить вспять с помощью улучшенных мер гигиены полости рта и увеличения разрушения зубного налета. Если не лечить гингивит, он может перейти в пародонтит и другие связанные с ним заболевания, которые более опасны для пародонта и общего состояния здоровья.
Заболевания пародонта включают ряд заболеваний пародонта. ткани, которые приводят к потере прикрепления и разрушению альвеолярной кости.
Заболевания пародонта принимают множество различных форм, но обычно являются результатом слияния бактериальных бляшек накопления биопленок бактерий красного комплекса (например, P. gingivalis, T. forsythia и T. denticola ) десна и зубов, в сочетании с механизмами хозяина и других факторов риска, которые могут привести к разрушению опорной кости вокруг естественных зубов. Без лечения эти заболевания могут приводить к утрате альвеолярной кости и потере зубов. По состоянию на 2013 год на пародонтоз приходилось 70,8% случаев потери зубов у пациентов с этим заболеванием в Южной Корее. Заболевания пародонта - вторая по частоте причина потери зубов (уступающая кариесу) в Шотландии. Чистка зубов щеткой и зубной нитью два раза в день - это способ предотвратить заболевания пародонта.
Здоровые десны у кавказцев можно охарактеризовать как точечные, бледные или кораллово-розовые, с различной степенью пигментации у других рас. Десневой край располагается на цементно-эмалевом переходе без наличия патологии. Десневой карман между зубом и десной не должен быть глубже 1-3 мм, чтобы считаться здоровым. Кровотечение также отсутствует при осторожном зондировании.
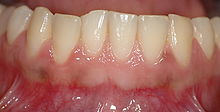 Здоровая десна
Здоровая десна Заболевания пародонта могут быть вызваны множеством факторов, наиболее заметным из которых является зубной налет. Зубной налет образует бактериальную биопленку на поверхности зуба, если ее не удалить надлежащим образом с поверхности зуба в непосредственной близости от десны, происходит взаимодействие между хозяином и микробами. Это приводит к дисбалансу между факторами хозяина и бактериями, что, в свою очередь, может привести к переходу от здоровья к болезни. Другие местные и / или системные факторы могут вызвать или еще больше усилить проявление пародонтоза. Другие факторы могут включать возраст, социально-экономический статус, обучение гигиене полости рта и диету. Системные факторы могут включать неконтролируемый диабет или курение табака.
Признаки и симптомы заболеваний пародонта: кровоточивость десен, рецессия десен, неприятный запах изо рта (неприятный запах изо рта), подвижные зубы, неподходящие зубные протезы и образование налета и зубного камня
К индивидуальным факторам риска относятся: пол, курение и употребление алкоголя, диабет, ожирение и метаболический синдром, остеопороз и состояния, связанные с витамином D, стресс и генетические факторы.
В 1999 г. Американская академия пародонтологии (AAP) переработал существующую классификацию заболеваний пародонта с 1989 г., чтобы устранить имеющиеся недостатки. В старой классификации слишком много внимания уделялось возрасту начала болезни и скорости прогрессирования, которые часто трудно определить. Классификация 1999 г. была опубликована в «Анналах пародонтологии». Ниже приводится сокращенная версия классификации заболеваний и состояний пародонта 1999 г.
I. Заболевания десен . A. Заболевания десен, вызванные образованием зубного налета. B. Поражения десен, не вызванные образованием налета.
 Гингивит после
Гингивит после II. Хронический пародонтит . (легкий: 1-2 мм CAL; средний: 3-4 мм CAL; тяжелый:>5 мм CAL) A. Локализованный. B. Обобщенные (задействовано>30% сайтов)
III. Агрессивный пародонтит . (легкий: 1-2 мм CAL; средний: 3-4 мм CAL; тяжелый:>5 мм CAL) A. Локализованный. B. Генерализованный (вовлечено>30% сайтов).
 Recession parodontale
Recession parodontale IV. Пародонтит как проявление системных заболеваний . A. Связанные с гематологическими заболеваниями. B. Связано с генетическими нарушениями. C. Если не указано иное.
 Потеря костной массы на периапикальном рентгеновском снимке
Потеря костной массы на периапикальном рентгеновском снимке V. Некротические заболевания пародонта . A. Язвенно-некротический гингивит. B. Язвенно-некротический пародонтит
VI. Абсцессы периодонта . A. Десневой абсцесс. B. Пародонтальный абсцесс. C. Перикорональный абсцесс
VII. Пародонтит, связанный с эндодонтическими поражениями . A. Комбинированные пародонто-эндодонтические поражения.
 Рентгенограмма периапикального абсцесса зуба
Рентгенограмма периапикального абсцесса зуба VIII. Деформации и состояния развития или приобретенные . A. Локализованные факторы, связанные с зубами, которые модифицируют или предрасполагают к заболеваниям десен / пародонтиту, вызванным образованием зубного налета. B. Муко-десневые деформации и состояния вокруг зубов. C. Мукогингивальные деформации и состояния беззубых гребней. D. Окклюзионная травма
В 2018 году была объявлена новая классификация заболеваний пародонта. Было определено, что предыдущая классификация AAP 1999 не учитывала потребности пациентов с периимплантными заболеваниями и состояниями. Новая классификация заболеваний и состояний пародонта и периимплантата выглядит следующим образом.
Здоровье пародонта, заболевания и состояния десен:. Здоровье пародонта и здоровье десен. Гингивит: вызванный биопленкой зубов. Заболевания десен: не вызванные биопленкой стоматологические. Пародонтит :. Некротические заболевания пародонта. Пародонтит. Пародонтит как проявление системного заболевания. Другие состояния, влияющие на пародонт:. Системные заболевания или состояния, влияющие на опору пародонта ткани. Периодонтальные абсцессы и эндодонтические-пародонтальные поражения. Мукогингивальные деформации и состояния. Травматические окклюзионные силы. Факторы, связанные с зубами и протезами. Заболевания и состояния периимплантатов:. Здоровье периимплантата. Мукозит периимплантата. Периимплантит. Дефицит мягких и твердых тканей периимплантата.
Профилактика: . Наиболее эффективный метод профилактики - это то, что может быть достигнуто пациентом дома, например, с использованием правильной техники чистки зубов, вспомогательные средства для чистки зубов, такие как щетки для межзубных промежутков или нить, а также использование фторированной зубной пасты. Также рекомендуется, чтобы пациенты проходили двухгодичный осмотр у своего стоматолога вместе с тщательной чисткой... Лечение: . Наряду с лечением у специалиста-пародонтолога, стоматолог общего профиля или терапевт / стоматолог-гигиенист может выполнять обычное масштабирование и чистка с использованием ручных инструментов или ультразвукового скейлера (или их комбинации). Практикующий также может назначить специальные методы удаления налета (чистка зубов, чистка межзубных промежутков). Практикующий также может выполнить индекс зубного налета, чтобы указать пациенту на участки зубного налета, которые он не удаляет самостоятельно. Его можно удалить с помощью процедуры стоматологической профилактики.
Пародонтология также включает установку и обслуживание зубных имплантатов, включая лечение периимплантита (воспалительная потеря костной массы вокруг дентальных имплантатов). Считается, что этиология периимплантита очень похожа на пародонтоз.
Первичным этиологическим фактором пародонтоза является зубной налет биопленки зубной биопленки. Зубная биопленка - это сообщество микроорганизмов, прикрепленных к твердой, не осыпающейся поверхности. В полости рта к твердым неотколивающимся поверхностям относятся зубы, стоматологические реставрационные материалы и фиксированные или съемные стоматологические приспособления, такие как протезы. Именно это прилипание к неотлепляющейся поверхности позволяет бактериям в зубной биопленке иметь уникальные характеристики, имеющие клиническое значение. Этапы образования биопленки:
Бактерии, содержащиеся в биопленке, защищены слизистой внеклеточной полисахаридной матрицей, которая помогает защитить их от внешней среды и химиотерапевтических агентов. Примером химиотерапевтического агента является антисептик, такой как жидкость для полоскания рта хлоргексидином или антибиотики. Таким образом, антибиотики обычно не используются для лечения заболеваний пародонта, в отличие от других бактериальных инфекций в организме. Наиболее эффективный способ контролировать биопленку зубного налета - это механическое удаление, такое как чистка зубов, чистка межзубных промежутков или санация периодонта, выполняемая профессиональным стоматологом.
реакция хозяина играет важную роль в патогенезе заболеваний пародонта. Даже во рту, где десна выглядит здоровой, существует постоянная воспалительная реакция низкого уровня, которой хозяин способствует регулированию постоянной бактериальной нагрузки бляшечных микроорганизмов. Лейкоциты и нейтрофилы являются основными клетками, которые фагоцитируют бактерии, обнаруженные в десневой щели или кармане. Они мигрируют из тканей в специальный экссудат, называемый десневой трещинной жидкостью, также известный как GCF . Нейтрофилы попадают в область десневой щели, поскольку о них сигнализируют молекулы, выделяемые микроорганизмами зубного налета. Повреждение эпителиальных клеток высвобождает цитокины, которые привлекают лейкоциты, чтобы способствовать воспалительной реакции. Баланс между нормальными клеточными реакциями и началом заболевания десен возникает, когда в бляшках слишком много бактерий, чтобы нейтрофилы фагоцитозировали, и они дегранулируют, высвобождая токсичные ферменты, вызывающие повреждение тканей. Это проявляется во рту в виде красной, опухшей и воспаленной десны, которая может кровоточить при клиническом исследовании или во время чистки зубов. Эти изменения связаны с повышенной проницаемостью капилляров и притоком воспалительных клеток в ткани десны. Когда заболевание десен остается установленным, а этиология не устранена, происходит дальнейшее привлечение клеток, таких как макрофаги, которые помогают фагоцитарному перевариванию бактерий и лимфоцитов, которые начинают вызывать иммунный ответ. Провоспалительные цитокины вырабатываются в тканях десен и дополнительно усиливают воспаление, которое влияет на прогрессирование хронического системного воспаления и заболевания. Результатом является распад коллагена, накопление инфильтрата, а также распад коллагена в периодонтальной связке и резорбция альвеолярной кости. На данном этапе, болезнь прогрессировала от гингивита к пародонтита и потери несущей конструкции периодонта является необратимым.
Фактор риска является переменной, которая в здоровье, может быть определена как «характеристика, связанная с повышенной частотой развития впоследствии возникающего заболевания». Факторы риска - это переменные, которые способствуют заболеванию, а не факторы, вызывающие болезнь. Факторы риска могут рассматриваться как изменяемые и немодифицируемые. Поддающиеся изменению факторы риска часто носят поведенческий характер и могут изменяться в зависимости от индивидуальных или экологических обстоятельств, тогда как немодифицируемые факторы обычно присущи индивидуальной генетике и не могут быть изменены. Чтобы определить факторы риска заболевания, необходимы исследования, основанные на фактических данных, и исследования, при этом продольные исследования дают наиболее статистически значимые результаты и максимальную надежность для определения факторов риска. Факторы риска часто сосуществуют с другими переменными и редко действуют в одиночку, способствуя развитию болезни. Факторы риска могут быть генетическими, экологическими, поведенческими, психологическими и демографическими по своей природе.
Существует множество факторов риска, которые повышают риск развития заболеваний десен и пародонта у человека. Однако единственным этиологическим фактором пародонтоза является бактериальный налет или биопленка. Выявление факторов риска играет важную роль в диагностике, лечении и лечении заболеваний пародонта. Ранее считалось, что каждый человек имеет одинаковый риск развития заболеваний пародонта, но благодаря идентификации и классификации факторов риска стало хорошо известно, что у каждого человека будет различный набор факторов риска, которые создают восприимчивость и влияют на тяжесть пародонтоза.
Индивидуальные изменяемые факторы риска включают:
Немодифицируемые факторы риска включают:
Характеристики риска следует рассматривать в сочетании с факторами риска как переменные, которые также могут способствовать увеличению или уменьшению шансов развития пародонтоза. Многочисленные исследования показывают, что возраст, пол, раса, социально-экономический статус, образование и генетика также имеют прочные отношения по влиянию на пародонтоз.
Заболевание пародонта является многофакторным, поэтому стоматологи и стоматологи должны иметь четкое и полное представление о факторах риска и их механизмах, чтобы эффективно управлять заболеванием в клинической практике.
Пародонтит и связанные с ним состояния считаются широким спектром воспалительных заболеваний, которые имеют уникальные симптомы и различные последствия. Чтобы идентифицировать заболевание, использовались системы классификации для классификации заболеваний пародонта и десен на основе их тяжести, этиологии и лечения. Наличие системы классификации необходимо, чтобы стоматологи могли определить состояние пациента и поставить пародонтальный диагноз. Диагноз ставится, прежде всего, путем тщательного изучения истории болезни пациента, его стоматологической и социальной истории, чтобы выявить любые предрасполагающие факторы риска (см. Выше) или основные системные состояния. Затем это сочетается с результатами тщательного внутриротового и экстраорального обследования. Такие индексы, как запись пародонтального скрининга (PSR) и Периодонтальный индекс потребности в лечении (CPITN), также используются при постановке диагноза и для упорядочивания или классификации тяжести заболевания.
Если болезнь выявляется с помощью этого процесса., затем выполняется полный пародонтальный анализ, часто стоматологами-гигиенистами, стоматологами или специалистами пародонтологами. Это включает в себя полное зондирование пародонта и измерение глубины кармана, потери и рецессии клинического прикрепления. Наряду с этим измеряются другие соответствующие параметры, такие как зубной налет, кровотечение, поражение развилок и подвижность, чтобы получить общее представление об уровне заболевания. Рентгенограммы также могут быть выполнены для оценки уровней альвеолярной кости и степени разрушения.
Современное пародонтологическое лечение разработано на основе на «Тримерной модели» и выполняется в 4 этапа. Эти фазы структурированы таким образом, чтобы пародонтальная терапия проводилась в логической последовательности, что, в свою очередь, улучшает прогноз пациента по сравнению с нерешительным планом лечения без четкой цели.
Безоперационная фаза - это начальная фаза в последовательности процедур, необходимых для пародонта. лечение. Этот этап направлен на уменьшение и устранение любого воспаления десен путем удаления зубного налета, зубного камня, восстановления кариеса и исправления дефектных реставраций, как это все способствуют воспалению десен, также известному как гингивит. Фаза I включает неотложное лечение, антимикробную терапию, контроль диеты, обучение пациентов и мотивацию, коррекцию ятрогенных факторов, глубокий кариес, безнадежные зубы, предварительное удаление зубного камня, временное шинирование, коррекцию окклюзии, незначительное ортодонтическое лечение. смещение зубов и хирургическая обработка раны (стоматологическая).
Во время этой фазы пациенты через 3–6 недель после начальной терапии; требуется переоценить шаги, выполняемые после терапии фазы I. Обычно повторное обследование через 3–6 недель имеет решающее значение в тяжелых случаях заболевания пародонта. Элементами, которые необходимо повторно оценить, являются результаты начальной терапии (терапия фазы I), гигиена полости рта и статус, показатели кровотечений и налета, а также обзор диагнозов и прогноз и изменение всего плана лечения при необходимости.
После фазы I необходимо оценить требование пародонт для хирургии. Факторы, определяющие необходимость хирургической фазы: лечение пародонтального кармана в особых ситуациях, неправильные костные контуры или глубокие кратеры, области предполагаемого неполного удаления местных отложений, степени II и III фуркация вовлечение, дистальные области последних моляров с ожидаемыми проблемами слизисто-десневого соединения, стойким воспалением, закрытием корня и удалением увеличения десны.
На этом этапе любые дефекты необходимо восстановить съемными или фиксированными с помощью зубного протеза, протезирования или другого процесса восстановления.
Последняя фаза пародонтальной терапии требует сохранения здоровья пародонта. На этом этапе пациенты должны повторно посещать в соответствии с запланированным планом поддерживающего ухода, чтобы предотвратить повторное возникновение болезни. Поддерживающая фаза представляет собой долгосрочный успех лечения пародонта и, таким образом, способствует долгим отношениям между стоматологом / стоматологом / пародонтологом и пациент.
Прогноз восстановительного лечения определяется состоянием пародонта. Цели восстановления здоровья пародонта перед восстановительным лечением заключаются в следующем:
Безоперационная терапия - золотой стандарт пародонтологической терапии, которая состоит из санации (стоматологической обработки)) с комбинацией инструкций по гигиене полости рта и мотивации пациента. Основное внимание в нем уделяется устранению и сокращению предполагаемых патогенов и перемещению микробной флоры в благоприятную среду для стабилизации заболеваний пародонта. Удаление зубного камня - это тщательное механическое удаление зубного камня и биопленки. от поверхности корня зуба. Debridem ent (dental) является основой лечения воспалительных заболеваний пародонта и остается золотым стандартом хирургического и безоперационного лечения при начальной терапии. Он проводится с помощью ручных инструментов, таких как кюретки или скейлеры, а также ультразвуковые инструменты. Это требует нескольких посещений, в зависимости от времени и навыков врача, для эффективного удаления наддесневого и поддесневого камня (зубного), когда задействован пародонтальный карман. Это может помочь в заживлении пародонта и уменьшить образование карманов пародонта за счет изменения поддесневой экологической среды. Профилактика заболеваний пародонта и поддержание состояния тканей пародонта после начального лечения требует от пациента способности выполнять и поддерживать эффективное удаление зубного налета. Это требует мотивации пациента к улучшению гигиены полости рта и требует изменения поведения в отношении чистки зубов, чистки межзубных промежутков и других методов гигиены полости рта. Личная гигиена полости рта часто считается важным аспектом борьбы с хроническим пародонтитом Исследования показали, что важно понимать мотивацию изменения поведения пациента, исходящую от пациента. Пациенты должны захотеть улучшить свою гигиену полости рта и быть уверены, что у них есть для этого навыки. Для клинициста очень важно поощрять пациента к изменениям и соответствующим образом обучать пациента. Мотивационное интервью - хороший способ задать открытые вопросы и выразить сочувствие пациенту.
Член стоматологической бригады, имеющий двойную квалификацию: и терапевт-стоматолог. Они тесно сотрудничают со стоматологами и рядом стоматологов, включая пародонтологов. Обычно терапевт-стоматолог участвует в лечении заболеваний десен и пародонта у пациентов. Их сфера деятельности в этой области включает оценку состояния полости рта, диагностику, лечение и поддержание, а также направление к специалистам, если это необходимо. У них также есть опыт в обучении и пропаганде гигиены полости рта, чтобы помочь пациенту сохранить уход за полостью рта дома. В стоматологическую бригаду входят терапевты, которые разделяют обязанности по уходу. Они являются важным активом, так как прошли уникальную подготовку в области профилактической стоматологии и минимизации рисков. Это позволяет стоматологической бригаде работать более компетентно и эффективно, поскольку стоматологи могут управлять более сложным лечением или пациентами с серьезными заболеваниями.
Пародонтолог - это стоматолог-специалист, который лечит пациентов с заболеваниями пародонта. и условия. Они участвуют в профилактике, диагностике и лечении заболеваний пародонта. После получения степени стоматологи-пародонтологи проходят дополнительную специальную подготовку в области пародонтологии. Пародонтологи проводят лечение пациентов с тяжелыми заболеваниями десен и / или сложными историями болезни. Пародонтологи предлагают широкий спектр процедур, включая удаление зубного камня и выравнивание, пародонтологическую хирургию, операцию по имплантации и другие сложные пародонтологические процедуры.
 Имплантация зубов
Имплантация зубов Список процедур, выполняемых пародонтологом:
Пациенты могут получить лечение у специалиста-пародонтолога с соответствующим направлением от практикующего стоматолога. Стоматолог-гигиенист, терапевт по уходу за полостью рта или стоматолог решат, требуется ли пациенту дальнейшее лечение у пародонтолога. Затем практикующий врач заполнит форму направления с указанием проблем, потребностей и желаний как пациента, так и практикующего врача.
Перед подачей заявления на участие в любой программе последипломного обучения по пародонтологии необходимо сначала заполнить степень стоматолога.
Хотя каждая европейская страна имеет свою собственную независимую систему, зонтичная организация - Европейская федерация пародонтологии (EFP) - имеет возможность аккредитовать аспирантов программы в соответствии с конкретными инструкциями. EFP выдает сертификат о прохождении специализированной подготовки в области пародонтологии, пародонтологии и стоматологии на имплантатах всем успешным европейским кандидатам после 3 лет очного обучения в аккредитованной программе последипломного образования. EFP организует два раза в год встречи по всей Европе под названием, на которых тысячи стоматологов посещают сессии с участием более 100 ведущих мировых докладчиков. Утверждены следующие программы для выпускников: [nl ], Бернский университет, Университетская больница Сальгренска, Стоматологический институт UCL Eastman, Университет Лувена (UCLouvain), Университет Комплутенсе в Мадриде, Дублинский университет, Тринити-колледж, Страсбургский университет в Франция, Парижский университет Дидро в больнице Ротшильдов.
Австралийские программы аккредитованы (ADC), рассчитаны на 3 года и завершаются со степенью магистра (MDS) или со степенью доктора клинической стоматологии (DClinDent). Затем можно получить стипендию в Королевском австралазийском колледже стоматологических хирургов, FRACDS (Perio).
Канадские программы аккредитованы CDAC и имеют как минимум три года и обычно завершаются степенью магистра (MSc или MDent). После этого выпускники имеют право сдавать экзамены на стипендию в Королевском колледже стоматологов Канады (FRCD (C)). Стоматология - регулируемая профессия. Чтобы стать лицензированным стоматологом в Канаде, вы должны иметь степень BDS / DDS / DMD и быть сертифицированным NDEB. Для дальнейшей специализации в области пародонтологии аккредитованные стоматологи должны сдать экзамен по основным специальностям и получить степень магистра.
Пародонтология предлагается в качестве области специализации стоматологии в Индии. Пародонтологи посещают программу Master of Dental Surgery (M.D.S.), связанную с стоматологическими школами в Индии. Минимальная квалификация, необходимая для получения степени M.D.S. степень бакалавр стоматологической хирургии. Большинство стоматологических школ в Индии предлагают M.D.S. степени, специализирующиеся на пародонтологии. Курс рассчитан на три года, и студенты обучаются имплантологии, а также диагностике и лечению периимплантологических заболеваний наряду с пародонтологией.
Британское общество пародонтологии существует для продвижения искусства и науки пародонтологии. В их состав входят практикующие специалисты, пародонтологи, стоматологи общего профиля, консультанты и стажеры в области восстановительной стоматологии, клинические ученые, стоматологи-гигиенисты и терапевты, стажеры-специалисты в области пародонтологии и многие другие.
Подготовка специалистов по пародонтологии в Великобритании - это либо трехлетний полный рабочий день или четыре года три дня в неделю. По окончании обучения кандидатам присваивается степень магистра клинической стоматологии (MClinDent) перед тем, как они будут включены в список специалистов, проводимый Генеральным стоматологическим советом.
 UCLA School of Dentistry пародонтология. аспирантура
UCLA School of Dentistry пародонтология. аспирантура Программы, аккредитованные Американской стоматологической ассоциацией (ADA), рассчитаны на продолжительность как минимум трех лет. Согласно Американской академии пародонтологии, пародонтологи, прошедшие обучение в США, являются специалистами в области профилактики, диагностики и лечения заболеваний пародонта и воспалений полости рта, а также в установке и обслуживании зубных имплантатов. Многие пародонтологи также диагностируют и лечат патологию полости рта. Исторически пародонтология служила основой специальности оральная медицина. После успешного завершения последипломного образования пародонтолог получает право на сдачу экзамена Американского совета пародонтологии. Успешное прохождение сертификации дает статус дипломата Американского совета пародонтологии.
После лечения пародонта, будь то хирургическое или нехирургическое, поддерживающая пародонтальная терапия необходима в течение длительного времени. срочный результат и стабилизация заболеваний пародонта. Существует также разница в лечении различных типов заболеваний пародонта, поскольку существуют разные типы, такие как:
Обратимое воспаление десен, которое легко лечить и легко лечить. только пациентами. После удаления продукта воспаления, обычно зубного налета или камня, это позволяет деснам зажить. Это выполняется пациентами, которые ежедневно тщательно чистят зубы зубной щеткой с мягкой щетиной и приспособлением для межзубных промежутков. Это может быть зубная нить, флоссет, пикстер или то, что предпочитает пациент. Без соблюдения пациентом режима лечения и постоянного удаления зубного налета и камня гингивит невозможно вылечить полностью и он может перейти в необратимый периодонтит.
Также острый некротизирующий язвенный гингивит и некротизирующий язвенный пародонтит, тип заболевания пародонта, отличающийся от многих других заболеваний пародонта, клиническими характеристиками некроза десен (разрушение десен), боль в деснах, кровотечение и неприятный запах изо рта (неприятный запах изо рта), также имеет серый цвет для десна и перфорированный вид. Лечится путем хирургической обработки раны, как правило, под местной эстетикой из-за сильной боли. Для поддержания и полного лечения этого состояния пациенту следует рекомендовать ополаскиватель для рта с хлоргексидином два раза в день, следует предоставить инструкции по гигиене полости рта, используя зубную щетку с мягкой щетиной два раза в день или электрическую зубную щетку и вспомогательное средство для чистки межзубных промежутков, например нить или пикстер, очищающие участки, недоступные для зубной щетки. Пациент также должен быть обучен правильному питанию и диете, а также потреблению здоровой жидкости, а также для полного прекращения болезни. Отказ от курения должен быть сделан не только для полного искоренения болезни, но и для здоровья пациента. Обезболивание можно осуществить с помощью ибупрофена или панадола. Пациенту с ослабленным иммунитетом следует назначить антибиотики. Оценка лечения должна проводиться через 24 часа после начала лечения и продолжаться каждые 3–6 месяцев до исчезновения признаков и симптомов и восстановления здоровья и функции десен.
Воспаление десен и необратимое разрушение альвеолярной кости и окружающих структур зубов, обычно медленно прогрессирующее, но может иметь разрывы. Наличие заболевания объясняется местными факторами, такими как диета, несоблюдение гигиены полости рта, накопление зубного налета, курение и т. Д. Характеризуется образованием карманов и рецессией (усыханием десен) десны. Лечение и поддержание важны для остановки прогрессирования заболевания и устранения воспаления, лечение обычно состоит из удаления зубного камня и планирования корня, хирургической терапии, регенеративной хирургической терапии. После лечения уход за пациентом и регулярные профилактические осмотры важны для полного искоренения болезни и выявления ее повторного появления. Это достигается за счет эффективного контроля и удаления зубного налета пациентом посредством ежедневной чистки зубов два раза в день и межзубных промежутков один раз в день, полоскание рта хлоргексидином также может быть эффективным. Пациент также должен приходить к стоматологу для профилактического осмотра не реже одного раза в три месяца для осмотра в офисе и, при необходимости, контроля зубного налета.
Вызывает воспаление десен и быстрое и серьезное разрушение периодонтальной связки, альвеолярной кости и окружающих структур, в отличие от хронического пародонтита, часто возникает у пациентов с хорошим здоровьем полости рта и контролем зубного налета и может быть генетическим. Пациенты обычно кажутся клинически здоровыми. Она может быть локализованной, которая обычно начинается околопубертатным периодом, и генерализованной, которая обычно возникает у лиц старше 35 лет. Лечение определяется тяжестью заболевания и возрастом пациента. Обычно иногда необходимы наддесневые (над деснами) и поддесневые (под деснами) санация и антибиотики. Для продолжения лечения и предотвращения повторного возникновения заболевания необходим уход за пациентом, например, гигиена полости рта, как и при всех других формах пародонтита и гингивита, чистка зубов два раза в день и чистка межзубных промежутков необходимы для поддержания здоровья пародонта и предотвращения продолжения разрушения пародонта.. Также необходимы регулярные осмотры пародонта каждые 3–6 месяцев.
Пародонтит, вызванный системным заболеванием, в настоящее время насчитывается как минимум 16 системных заболеваний, которые были связаны с заболеваниями пародонта, такими как сахарный диабет, гематологические нарушения, такие как приобретенная нейтропения и лейкемия, синдром Дауна и т. д. Лечение и профилактика являются очень важными концепциями в ведении и поддержании пародонтита как проявления системного заболевания. Лечение может состоять из хирургического или безоперационного лечения в зависимости от степени тяжести. После лечения важно соблюдение пациентом режима лечения, которое включает гигиену полости рта: чистку зубов два раза в день, чистку межзубных промежутков не реже одного раза в день и полоскание рта хлоргексидином.