| Лейшманиоз | |
|---|---|
| Другие названия | Лейшманиоз |
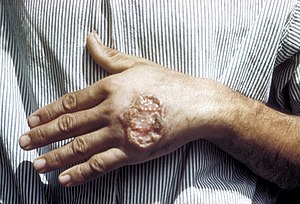 | |
| Кожный лейшманиоз в руке взрослого из Центральной Америки | |
| Произношение |
|
| Специальность | Инфекционное заболевание |
| Симптомы | Язвы на коже, лихорадка, низкий уровень эритроцитов, увеличение печени |
| Причины | лейшмании паразиты, распространяемые москитами |
| Профилактика | противомоскитные сети, инсектицид |
| Частота | 4–12 миллионов |
| Смертность | 24,200 (2015) |
Лейшманиоз - это заболевание, вызываемое паразитами типа Leishmania. Распространяется при укусе некоторых видов москитов. Заболевание может проявляться тремя основными способами: кожным, слизисто-кожным или висцеральным. Кожная форма представлена кожными язвами, слизисто-кожная форма - язвами кожи, рта и носа, а висцеральная форма начинается с кожных язв, а затем проявляется лихорадкой, низким уровнем эритроцитов и увеличением селезенки и печени.
Инфекции у людей вызывают более 20 видов Leishmania. Факторы риска включают бедность, недоедание, обезлесение и урбанизацию. Все три типа можно диагностировать, наблюдая за паразитами под микроскопом. Кроме того, заболевание внутренних органов можно диагностировать с помощью анализов крови.
Лейшманиоз можно частично предотвратить, если спать под сетками, обработанными инсектицидом. Другие меры включают распыление инсектицидов для уничтожения москитов и раннее лечение людей с этим заболеванием для предотвращения дальнейшего распространения. Необходимое лечение зависит от места заражения, вида Leishmania и типа инфекции. Некоторые возможные лекарства, применяемые при заболеваниях внутренних органов, включают липосомальный амфотерицин B, комбинацию пятивалентных препаратов сурьмы и паромомицин и милтефозин. При кожных заболеваниях могут быть эффективны паромомицин, флуконазол или пентамидин.
В настоящее время в 98 странах инфицированы от 4 до 12 миллионов человек. Ежегодно происходит около 2 миллионов новых случаев заболевания и от 20 до 50 тысяч случаев смерти. Около 200 миллионов человек в Азии, Африке, Южной и Центральной Америке и южной Европе живут в районах, где это заболевание распространено. Всемирная организация здравоохранения получила скидки на некоторые лекарства для лечения этого заболевания. Классифицируется как забытая тропическая болезнь. Заболевание может встречаться у ряда других животных, включая собак и грызунов.
 Кожная лейшманиозная язва
Кожная лейшманиозная язва Симптомами лейшманиоза являются кожные язвы, которые появляются через несколько недель или месяцев после укуса инфицированного человека песчаные мухи.
Лейшманиоз можно разделить на следующие типы:
Лейшманиоз считается одной из классических причин заметно увеличенной (и, следовательно, пальпируемой) селезенки ; орган, который обычно не ощущается при осмотре живота, в тяжелых случаях может даже стать больше, чем печень.
 Жизненный цикл Leishmania
Жизненный цикл Leishmania Лейшманиоз передается через укус инфицированной самки флеботомина москитов, которые могут передавать протозоа Leishmania. (1) Москиты вводят инфекционную стадию, метациклические промастиготы, во время еды кровью. (2) Метациклические промастиготы в колотой ране фагоцитируются макрофагами, а (3) превращаются в амастиготы. (4) Амастиготы размножаются в инфицированных клетках и поражают различные ткани, частично в зависимости от хозяина, а частично от вида Leishmania. Эти различные тканевые особенности вызывают разные клинические проявления различных форм лейшманиоза. (5,6) Московские мухи заражаются при питании кровью инфицированных хозяев, когда они проглатывают макрофаги, инфицированные амастиготами. (7) В средней кишке москитов паразиты дифференцируются в промастиготы, (8), которые размножаются, дифференцируются в метациклические промастиготы и мигрируют в хоботок.
геномы трех видов Leishmania (L. major, L. infantum и L. braziliensis) были секвенированы, и это дало много информации о биология паразита . Например, в Leishmania гены, кодирующие белок, понимаются как организованные в виде больших полицистронных единиц по типу «голова к голове» или «хвост к хвосту»; РНК-полимераза II транскрибирует длинные полицистронные сообщения в отсутствие определенных промоторов РНК pol II, и Leishmania обладает уникальными особенностями в отношении регуляции экспрессии генов в ответ на изменения в окружающей среде. Новые знания, полученные в результате этих исследований, могут помочь определить новые цели для срочно необходимых лекарств и помочь в разработке вакцин.
Хотя в большей части литературы упоминается только один род, передающий Leishmania человеку (Lutzomyia ) в Новом Свете исследование Галати в 2003 г. предложило новую классификацию москитов Нового Света, подняв несколько подродов до уровня рода. В других странах мира переносчиками лейшманиоза считается род Phlebotomus.
Висцеральные заболевания обычно вызываются Leishmania donovani, L. infantum или L. chagasi, но иногда эти виды могут вызывать другие формы болезней. Кожная форма заболевания вызывается более чем 15 видами Leishmania.
Факторы риска включают бедность, недоедание, вырубку лесов, отсутствие санитарии, подавленную иммунную систему и урбанизацию.
 Мазок аспирата костного мозга: висцеральный лейшманиоз
Мазок аспирата костного мозга: висцеральный лейшманиоз Лейшманиоз диагностируется в гематологической лаборатории путем прямой визуализации амастигот (тельца Лейшмана-Донована). Баффи препараты периферической крови или аспиратов из костного мозга, селезенки, лимфатических узлов или кожных поражений следует нанести на предметное стекло для получения тонкого мазка и окрашивать красителем Лейшмана или краситель Гимза (pH 7.2) в течение 20 минут. Амастиготы обнаруживаются в крови и моноцитах селезенки или, реже, в циркулирующих нейтрофилах и в аспирированных тканевых макрофагах. Они представляют собой небольшие округлые тельца диаметром 2–4 мкм с нечеткой цитоплазмой, ядром и небольшим стержневидным кинетопластом. Иногда можно увидеть амастиготы, свободно лежащие между клетками. Однако получение образцов ткани часто бывает болезненным для пациента, и идентификация инфицированных клеток может быть затруднена. Таким образом, разрабатываются другие непрямые иммунологические методы диагностики, в том числе иммуноферментный анализ, тест-полоски, покрытые антигеном, и тест прямой агглютинации. Хотя эти тесты легко доступны, они не являются стандартными диагностическими тестами из-за их недостаточной чувствительности и специфичности.
Для выявления ДНК Leishmania доступно несколько различных тестов полимеразной цепной реакции (ПЦР). Благодаря этому анализу, наконец, стала возможной специфическая и чувствительная диагностическая процедура. В наиболее чувствительных ПЦР-тестах используется ДНК кинетопластов миниатюрного кольца, обнаруженная у паразита. Кинетопластная ДНК содержит последовательности митохондриальных белков в своих максимальных кругах (~ 25-50 на паразита) и направляющую РНК в своих мини-кругах (~ 10'000 на паразита) кинетопласта. С помощью этого особого метода можно обнаружить Leishmania даже при очень низкой паразитарной нагрузке. При необходимости диагностировать конкретный вид Leishmania, а не только обнаруживать, другие методы ПЦР оказались лучше.
Большинство форм болезни передаются только от животных, кроме человека, но некоторые могут передаваться от человека. Инфекции у людей вызываются примерно 21 из 30 видов, заражающих млекопитающих; разные виды выглядят одинаково, но их можно различить с помощью анализа изоферментов, анализа последовательности ДНК или моноклональных антител.
 Паромомицин - недорогое (10 долларов США) и эффективное лечение лейшманиоза.
Паромомицин - недорогое (10 долларов США) и эффективное лечение лейшманиоза. Лечение определяется местом заражения, видом Leishmania и типом инфекции. При висцеральном лейшманиозе в Индии, Южной Америке и Средиземноморье рекомендуется липосомальный амфотерицин B, который часто используется в виде разовой дозы. Показатели излечения от однократной дозы амфотерицина составили 95%. В Индии почти все инфекции устойчивы к пятивалентной сурьме. В Африке рекомендуется комбинация пятивалентной сурьмы и паромомицина. Однако они могут иметь серьезные побочные эффекты. Милтефозин, пероральный препарат, эффективен как при висцеральном, так и при кожном лейшманиозе. Побочные эффекты обычно незначительны, хотя могут вызвать врожденные дефекты, если принять его в течение 3 месяцев после беременности. Похоже, что это не работает для L. major или L. braziliensis.
Доказательства относительно лечения кожного лейшманиоза скудны. При кожном лейшманиозе можно использовать ряд местных методов лечения. Какие виды лечения эффективны, зависит от штамма, при этом местный паромомицин эффективен для L. major, L. tropica, L. mexicana, L. panamensis и L. braziliensis. Пентамидин эффективен в отношении L. guyanensis. Оральный флуконазол или итраконазол эффективен в отношении L. major и L. tropica. Имеются ограниченные данные в поддержку использования тепловой терапии при кожном лейшманиозе по состоянию на 2015 год.
Нет исследований, определяющих влияние пероральных пищевых добавок на висцеральный лейшманиоз при лечении антилейшманиозными препаратами. лекарственная терапия.
 Кожный лейшманиоз в Северной Африке; Leishmania infantum = зеленый, Leishmania major = синий, Leishmania tropica = красный
Кожный лейшманиоз в Северной Африке; Leishmania infantum = зеленый, Leishmania major = синий, Leishmania tropica = красный 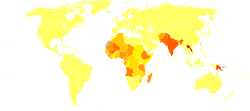 Год жизни с поправкой на инвалидность для лейшманиоза на 100 000 жителей.
Год жизни с поправкой на инвалидность для лейшманиоза на 100 000 жителей. Из 200 стран и территорий, представленных в ВОЗ, 97 стран и территорий являются эндемичными при лейшманиозе. Условия, в которых встречается лейшманиоз, варьируются от тропических лесов в Центральной и Южной Америке до пустынь в Западной Азии и на Ближнем Востоке. Этим заболеванием страдают до 12 миллионов человек во всем мире, ежегодно регистрируется 1,5–2,0 миллиона новых случаев. Висцеральная форма лейшманиоза оценивается в 500 000 новых случаев. В 2014 г. более 90% новых случаев, зарегистрированных в ВОЗ, произошли в шести странах: Бразилии, Эфиопии, Индии, Сомали, Южном Судане и Судане. По состоянию на 2010 год от него умерло около 52 000 человек по сравнению с 87 000 в 1990 году. В разных регионах мира встречаются разные типы болезни. Кожные заболевания наиболее распространены в Афганистане, Алжире, Бразилии, Колумбии и Иране, кожно-слизистые заболевания наиболее распространены в Боливии, Бразилии и Перу, а заболевания внутренних органов наиболее распространены в Бангладеш, Бразилии, Эфиопии, Индии и Судане.
Лейшманиоз встречается на большей части Америки от северной Аргентины до южного Техаса, но не в Уругвае или Чили, и недавно было показано, что он распространяется на Северный Техас. В Латинской Америке лейшманиоз также известен как папаломойо, папа ло мойо, úlcera de los chicleros и chiclera. В 2004 году около 3400 военнослужащих из колумбийской армии, действовавших в джунглях на юге страны (в частности, вокруг департаментов Мета и Гуавьяре), были заражены лейшманиозом. Предположительно, одной из причин было то, что многие из пострадавших солдат не использовали официально предоставленный репеллент от насекомых из-за его неприятного запаха. В течение 2004 г. во всей Колумбии было зарегистрировано почти 13 000 случаев заболевания, а в феврале 2005 г. было зарегистрировано около 360 новых случаев заболевания среди солдат.
Заболевание обнаружено на большей части территории Азии, а также в Средний Восток. В Афганистане лейшманиоз обычно встречается в Кабуле, отчасти из-за плохих санитарных условий и отходов, которые не собираются на улицах, что создает благоприятную среду для распространения паразитов. В Кабуле число инфицированных составило не менее 200 000 человек, а в трех других городах (Герат, Кандагар и Мазари-Шариф ) по данным ВОЗ за 2002 г. произошло еще около 70 000 случаев. Кабул считается крупнейшим центром кожного лейшманиоза в мире, где в 2004 г. зарегистрировано около 67 500 случаев. Африка, в частности Восток и Север, также является домом для случаев лейшманиоза.
Лейшманиоз - это в основном болезнь развивающегося мира, и в развитом мире он редко известен за исключением небольшого числа случаев, в основном в тех случаях, когда размещаются войска. вдали от своих стран. О лейшманиозе сообщили США. войска, дислоцированные в Саудовской Аравии и Ираке после войны в Персидском заливе 1990 года, включая висцеральный лейшманиоз. В сентябре 2005 года этой болезнью заразились как минимум четыре голландских морских пехотинцев, которые были размещены в Мазари-Шарифе, Афганистан, и впоследствии репатриированы для лечения.
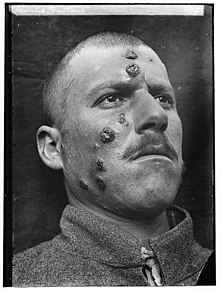 Случай 1917 года кожного лейшманиоза на Ближнем Востоке, известный в то время как «кнопки Иерихона» из-за частоты случаев заболевания около древнего города Иерихон
Случай 1917 года кожного лейшманиоза на Ближнем Востоке, известный в то время как «кнопки Иерихона» из-за частоты случаев заболевания около древнего города Иерихон Описания заметных поражений, похожих на кожный лейшманиоз, появляются на таблицах короля Ашшурбанипала седьмого века до н.э., некоторые из которых, возможно, происходят из даже более ранних текстов с 1500 по 2500 год до н. Персидские врачи, в том числе Авиценна в 10 веке н.э., дали подробные описания того, что называлось балх болью. В 1756 г. Александр Рассел, обследовав турецкого пациента, дал одно из самых подробных клинических описаний болезни. Врачи на Индийском субконтиненте описали бы его как кала-азар (произносится как кала азар, урду, хинди и хиндустани для обозначения «черная лихорадка», kālā означает черный, а āzār - лихорадка или болезнь). В Америке свидетельства кожной формы заболевания в Эквадоре и Перу появляются в керамике с изображением повреждений кожи и деформированных лиц, датируемых I веком нашей эры. В некоторых текстах 15–16 веков из периода инков и испанских колонистов упоминается «долинная болезнь», «андская болезнь» или «белая проказа», которые, вероятно, кожная форма.
Остается неясным, кто первым обнаружил этот организм. Дэвид Дуглас Каннингем, главный хирург британской индийской армии, возможно, видел это в 1885 году, но не мог связать его с болезнью. Питер Боровский, a Русский военный хирург, работавший в Ташкенте, провел исследование этиологии «восточной язвы», известной в местном масштабе как сарт-язва, и в 1898 году опубликовал первое точное описание возбудителя, правильно описав отношение паразита к хозяину. тканей и правильно отнесли его к простейшим. Однако, поскольку его результаты были опубликованы на русском языке в журнале с малым тиражом, его результаты не получили международного признания при его жизни. В 1901 году Лейшман идентифицировал определенные организмы в мазках, взятых из селезенки пациента, умершего от «лихорадки дум-дум» (Дум-дум - это область близко к Калькутте ) и предположил, что это трипаносомы, впервые обнаруженные в Индии. Несколько месяцев спустя капитан Чарльз Донован (1863–1951) подтвердил находку так называемых тел Лейшмана-Донована в мазках, взятых у людей в Мадрасе на юге Индии. Но именно Рональд Росс предположил, что тельца Лейшмана-Донована являются внутриклеточными стадиями нового паразита, которого он назвал Leishmania donovani. Связь с болезнью кала-азар была впервые предложена Чарльзом Донованом и убедительно продемонстрирована открытием Чарльзом Бентли L. donovani у пациентов с кала-азаром. Гипотеза о передаче от москитов была выдвинута Лайонелом Напье и Эрнестом Стратерсом из Школы тропической медицины в Калькутте и позже подтверждена его коллегами. Болезнь стала серьезной проблемой для союзных войск, сражавшихся на Сицилии во время Второй мировой войны ; исследование Леонарда Гудвина затем показало, что пентостам был эффективным лечением.
Институт OneWorld Health повторно представил препарат паромомицин для лечения лейшманиоза, результаты которого привели к его одобрению в качестве орфанного препарата. Инициатива «Лекарства от забытых болезней» также активно способствует поиску новых лекарств. Стоимость лечения паромомицином составляет около 10 долларов. Первоначально препарат был обнаружен в 1960-х годах, но от него отказались, так как он не приносил прибыли, поскольку болезнь поражает в основном бедных людей. Правительство Индии одобрило продажу паромомицина в августе 2006 года.
К 2012 году Всемирная организация здравоохранения успешно провела переговоры с производителями о снижении стоимости липосомального амфотерицина B, до 18 долларов за флакон, но для лечения необходимо несколько флаконов, и он должен храниться при стабильной прохладной температуре.
 A паразитолог, работающий с L. major в биосдерживание капюшон
A паразитолог, работающий с L. major в биосдерживание капюшон По состоянию на 2017 год вакцины против лейшманиоза для людей не было. Исследования по производству вакцины для человека продолжаются.
В настоящее время существует несколько эффективных вакцин против лейшманиоза для собак. Также считается, что практика общественного здравоохранения может контролировать или ликвидировать лейшманиоз без вакцины.
| Классификация | D |
|---|---|
| Внешние ресурсы |
| Викискладе есть средства массовой информации, связанные с лейшманиозом. |