| Внутриутробная гипоксия | |
|---|---|
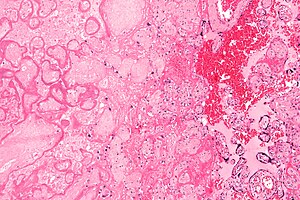 | |
| Микрофотография инфаркта плаценты (слева от изображения), причины внутриутробной гипоксии. Окраска HE. | |
| Специальность | Педиатрия |
Внутриутробная гипоксия (также известная как гипоксия плода) возникает, когда плод лишен адекватного снабжения кислородом. Это может быть связано с различными причинами, такими как пролапс или окклюзия пуповины, инфаркт плаценты и материнский курение. Ограничение внутриутробного развития может вызвать или быть результатом гипоксии. Внутриутробная гипоксия может вызывать повреждение клеток в центральной нервной системе (головном и спинном мозге). Это приводит к увеличению уровня смертности, включая повышенный риск синдрома внезапной детской смерти (СВДС). Кислородная недостаточность у плода и новорожденного рассматривается как основной или способствующий фактор риска многочисленных неврологических и психоневрологических расстройств, таких как эпилепсия, синдром дефицита внимания и гиперактивности, расстройства пищевого поведения и церебральный паралич.

Внутриутробная гипоксия может быть связана с состояниями матери, плаценты или плода. Королевство и Кауфманн классифицируют три категории происхождения гипоксии плода: 1) пре-плацентарный (и мать, и плод гипоксичны), 2) маточно-плацентарный (мать в норме, но плацента и плод гипоксичны), 3) постплацентарный ( гипоксен только плод).
Пре-плацентарная гипоксия чаще всего вызывается внешней гипоксической средой (например, большой высотой). Это также может быть вызвано респираторными заболеваниями матери (такими как астма), сердечно-сосудистыми заболеваниями (такими как сердечная недостаточность, легочная гипертензия и цианотическая болезнь сердца ), и гематологические состояния (такие как анемия ). Такие состояния, как ожирение, недостаточность питания, инфекции, хронические воспаления и стресс, также могут влиять на снабжение матери кислородом и поглощение плода.
Самой предотвратимой причиной является курение матери. Курение сигарет беременными женщинами оказывает широкий спектр вредных воздействий на развивающийся плод. К отрицательным эффектам относятся гипоксия тканей, вызванная оксидом углерода, и плацентарная недостаточность, которая вызывает снижение кровотока от матки к плаценте. тем самым снижая доступность насыщенной кислородом крови для плода. Было показано, что плацентарная недостаточность в результате курения имеет причинный эффект в развитии преэклампсии. В то время как некоторые предыдущие исследования предполагали, что окись углерода из сигаретного дыма может иметь защитный эффект против преэклампсии, недавнее исследование, проведенное Консорциумом генетики преэклампсии в Соединенном Королевстве, показало, что курильщики в пять раз чаще заболевают преэклампсией. Никотин сам по себе является тератогеном, который влияет на вегетативную нервную систему, что приводит к повышенной восприимчивости к повреждению мозга, вызванному гипоксией. Материнская анемия, в которую также вовлечено курение, является еще одним фактором, связанным с ИГ / БА. Курение будущих матерей вызывает уменьшение количества ядерных эритроцитов у матери, тем самым уменьшая количество красных кровяных телец, доступных для переноса кислорода .
Утероплацентарная гипоксия связана с аномальной имплантацией плаценты, нарушением ремоделирования сосудов и сосудистыми заболеваниями. Это также связано с беременностями, осложненными гестационной гипертензией, задержкой внутриутробного развития и преэклампсией.
Постплацентарная гипоксия связана с механической обструкцией пуповины., снижение кровотока в маточных артериях, прогрессирующая сердечная недостаточность плода и генетические аномалии.
Перинатальное повреждение головного мозга, возникающее в результате асфиксии при рождении и проявляющееся в течение 48 часов после рождения, является формой гипоксической ишемической энцефалопатии.
Осложнения, возникающие в результате внутриутробной гипоксии, являются одними из основных причин преэклампсии. Преэклампсия - это гипертоническое расстройство, которое возникает во втором триместре (после 20-й недели беременности) в результате плохой перфузии плаценты. Исследования Всемирной организации здравоохранения показывают, что во всем мире около 14% (от 50 000 до 75 000 женщин) материнских смертей ежегодно вызваны преэклампсией и эклампсией.
Во время беременности женщины с преэклампсией сталкиваются с серьезным риском повреждения жизненно важных органов. например, почки, печень, мозг и кровеносная система. Это гипертоническое расстройство может также вызывать повреждение плаценты, что приводит к таким проблемам, как преждевременные роды, выкидыши, отслойка плаценты или даже мертворождение. В некоторых случаях преэклампсия может в конечном итоге привести к инсульту и органной недостаточности. При отсутствии лечения преэклампсия может прогрессировать и превратиться в эклампсию, которая становится гораздо более тяжелой с добавлением судорог. Приступы эклампсии могут привести к неконтролируемым подергиваниям и потере сознания, что потенциально может привести к смерти матери и / или ребенка.
Лечение младенцев, страдающих асфиксией при рождении, путем снижения В настоящее время известно, что внутренняя температура тела является эффективной терапией для снижения смертности и улучшения неврологического исхода у выживших, а терапия гипотермией при неонатальной энцефалопатии, начатая в течение 6 часов после рождения, значительно увеличивает шансы на нормальную выживаемость пострадавших младенцев.
Уже давно ведутся споры о том, следует ли реанимировать новорожденных с асфиксией при рождении 100% кислородом или обычным воздухом. Было продемонстрировано, что высокие концентрации кислорода приводят к образованию кислородных свободных радикалов, которые играют роль в реперфузионном повреждении после асфиксии. Исследования Олы Дидрик Саугстад и других привели к появлению в 2010 году новых международных рекомендаций по реанимации новорожденных, в которых рекомендуется использовать обычный воздух вместо 100% кислорода. Повышение концентрации кислорода для матери показало незначительный эффект на плод, поскольку гипероксигенированная кровь плохо перфузирует место обмена плаценты.
Основная этиология внутриутробной гипоксии служит потенциальной терапевтической целью. Если преэклампсия у матери является основной причиной задержки роста плода (FGR), потенциальными методами лечения являются гипотензивная терапия и сульфат магния. Антигипертензивное лечение используется для снижения артериального давления и предотвращения отека легких и кровоизлияний в мозг. Эффективный курс антигипертензивной терапии должен снизить артериальное давление до уровня ниже 160/110 мм рт. Сульфат магния действует как сосудорасширяющее средство, снижая сопротивление сосудов и защищая гематоэнцефалический барьер (ГЭБ). Целью этих методов лечения является продление беременности и увеличение выживаемости плода. Каждый день, полученный внутриутробным лечением, увеличивает выживаемость плода и неповрежденную выживаемость на 1-2% до 28 недель беременности.
Для предотвращения внутриутробной гипоксии могут проводиться медицинские обследования и лечение. может быть сложно. Эти тесты не определяют непосредственно гипоксию, а вместо этого определяют общее самочувствие ребенка и гарантируют, что ребенок здоров, поскольку гипоксия вызывает широкий спектр реакций. Эти тесты могут включать пренатальное тестирование, например определение движений плода и уровня околоплодных вод, допплеровское исследование или частоту сердечных сокращений плода. Другим фактором риска являются преждевременные роды, при которых медицинское вмешательство, такое как профилактика преждевременных родов или родоразрешение с помощью кесарева сечения, может использоваться в качестве профилактики внутриутробной гипоксии.
Исследования показали связь между тетрагидробиоптерином (BH 4) дефицит и гипоксия-ишемия головного мозга, хотя необходимы дальнейшие исследования. Измерение уровней BH 4 плода может быть еще одним способом выявления внутриутробной гипоксии.
Во время родов может возникнуть асфиксия при рождении, при которой кардиотокограф можно использовать для наблюдения за здоровьем ребенка во время родов.
В США, внутриутробная гипоксия и асфиксия при рождении были включены в десятую ведущую причину неонатальной смертности.
ГИ / БА также является причинным фактором врожденных пороков сердца и кровообращения и занимает шестое место среди наиболее дорогостоящих состояний., а также преждевременные роды и низкая масса тела при рождении являются вторыми по стоимости и являются одним из факторов, способствующих развитию детского респираторного дистресс-синдрома (РДС), также известного как болезнь гиалиновой мембраны, самого дорогостоящего медицинского состояния для лечения и основной причины младенческая смертность.
| Самое дорогое заболевание, которое лечится в больницах США. 4 из 10 связаны с внутриутробной гипоксией / асфоксией при рождении | Стоимость | Больничная плата |
| 1. Детский респираторный дистресс-синдром | 45 542 долл. | 138 224 долл. |
| 2. Преждевременные роды и низкий вес при рождении | 44 490 долларов | 119 389 долларов |
| 6. Врожденные пороки сердца и кровообращения | 35 960 долларов | 101 412 долларов |
| 9. Внутриутробная гипоксия или асфиксия при рождении | 27 962 доллара | 74 942 доллара |
В Соединенных Штатах, по данным Национального банка данных практикующих врачей, Годовой отчет за 2006 год, связанных с акушерством случаев во всех отчетах об оплате врачебной халатности за 2006 год и имели самые высокие медианные суммы выплат (333 334 доллара).
| Классификация | D |
|---|