| Интервенционная радиология | |
|---|---|
 Пакет интервенционной радиологии, в которой биопсия, диагностика или лечение точно выполняется с помощью рентгеноскопии в настоящее время Пакет интервенционной радиологии, в которой биопсия, диагностика или лечение точно выполняется с помощью рентгеноскопии в настоящее время | |
| Специальность | Интервенционный радиолог, интервенционный кардиолог |
| [редактировать в Викиданных ] | |
Интервенционная радиология (IR) - это медицинская специальность, которая выполняет различные малоинвазивные процедуры с использованием медицинских методов визуализации, таких как рентгеновская рентгеноскопия, компьютерная томография, магнитно-резонансная томография или ультразвук. IR выполняет диагностические и терапевтические процедуры через очень маленькие разрезы или отверстия на теле. Диагностические ИК-процедуры предназначены для постановки диагноза или направления дальнейшего лечения, включая биопсию опухоли под визуальным контролем или инъекцию контрастного вещества в полую реакцию, например, кровеносный сосуд или проток. Напротив, терапевтические IR процедуры обеспечивают прямое лечение - они включают доставку лекарств с помощью катетера, установку медицинских устройств (например, стентов) и ангиопластику суженных структур.
Основные методы использования интервенционной радиологии заключаются в том, что они достигли глубоких структур тела через отверстие в теле или крошечный разрез с помощью небольших игл и проводов. Это снижает риски, боль и восстановление по сравнению с открытыми процедурами. Визуализация в реальном времени также позволяет точно определить аномалию, сделать или диагностику более точными. Эти преимущества сопоставляются с дополнительными рисками отсутствия непосредственного доступа к внутренним структурам (в случае кровотока или перфорации) и рисками радиационного воздействия, такими как катаракта и рак.
Интервенционная радиология - это набор методов, которые позволяют получить доступ к внутренней структурем тела через отверстия в теле или очень маленькие разрезы и ориентиры с медицинской визуализацией. Независимо от причины вмешательства, процедура введения, скорее всего, простые вводные общие элементы, такие как пункционная игла (для прохождения через кожу), проволочные направители (для проведения через такие структуры, как кровеносные сосуды). или желчные или мочевыводящие пути), оболочку (которая скользит по проволочному проводнику и удерживает путь открытым, не повреждая его) и катетеры (которые позволяют проталкивать их через жидкость).
Также для всех процедур интервенционной радиологии характер медицинских аппаратов для визуализации, которые позволяют врачу видеть, что происходит в организме. Некоторые используют рентгеновские лучи (например, КТ и рентгеноскопию ), а некоторые нет (например, ультразвук и МРТ ). В каждом случае использования компьютера для лучшей визуализации в случае с цифровой субтракционной ангиографией, КТ и МРТ, или отображение изображений улучшенных с помощью реальности реальности или дополненная реальность презентация.
Сосудистая
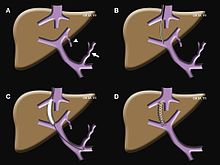 Схема процедур СОВЕТЫ СОВЕТЫ : Установка трансъюгулярного внутрипеченочного порто-системного шунта (СОВЕТЫ) для некоторых показаний у пациентов с критической терминальной стадией заболевания печени и портальной гипертензией. 572>Эндовенозное лазерное лечение варикозного расширения вен: Размещение тонкого лазерного волокна в варикозном расширении вен для безоперационного лечения венозной недостаточности.
Схема процедур СОВЕТЫ СОВЕТЫ : Установка трансъюгулярного внутрипеченочного порто-системного шунта (СОВЕТЫ) для некоторых показаний у пациентов с критической терминальной стадией заболевания печени и портальной гипертензией. 572>Эндовенозное лазерное лечение варикозного расширения вен: Размещение тонкого лазерного волокна в варикозном расширении вен для безоперационного лечения венозной недостаточности. Стеноз желчных протоков
Стеноз желчных протоков Размещение катетера
Абляционный
мочеполовой системой
Лечение желудочно-кишечного кровотока может изменяться от мониторинга бессимптомного кровотока до поддержки и поддержания гемодинамической функции пациента. Роль интервенционного радиолога заключается в том, чтобы предложить пациентам минимально инвазивное под визуальным контролем для облегчения состояния, которое могло бы быть потенциально опасным для жизни.
Возможность для интервенционного радиолога определить клинический курс лечения кровотечения в желудочно-кишечном тракте в степени зависит от места кровотечения, общего здоровья пациента и других состояний, которые могут быть у пациента, в первую очередь функций сердца и печени. В большинстве случаев сотрудничество между гастроэнтерологом и интервенционным радиологом оптимизирует исход для пациента, но, опять же, во многом определяется анатомическим расположением желудочно-кишечного кровотока. Если пациент оценивается как кандидат на интервенционную часть, кровотечение часто лечится эмболизацией. Эмболизация - это процесс, при котором интервенционный радиолог через небольшой катетер получает доступ к кровоточащему сосуду и прерывает кровоток к месту кровотока с помощью различных механизмов. Побочные эффекты этой процедуры минимальны, но существует риск кровотечения и инфекции, хотя и намного меньше, чем при аналогичной хирургической процедуре. В случае успеха процедуры часто устраняет кровотечение, и пациенты после нескольких часов отдыха.
Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS) - это процедура, которую выполняет интервенционный радиолог. шунт (по сути, новый канал, обеспечивающий кровоток) между нижней полой веной печени и воротной веной, сосудом который, возвращает кровь из кишечника в печень. Портальная вена - это место, где гипертония (высокое кровяное давление) может вызвать множество пагубных последствий для печени, тонкого или толстого кишечника.
В первую очередь, TIPS работает для облегчения двух разных состояний: возникновение / жизнь - угрожающее желудочно-кишечное кровотечение или асцит (чрезмерное количество жидкости в брюшной полости), вызванное слишком высоким кровяным давлением в воротной вене случае не контролируется диетой и лекарствами.
Обследование процедур несложно, интервенционный радиолог, выполняющий, часто назначает несколько тестов, чтобы оценить насколько хорошо перенесет пациентов. Часто это простые анализы крови, УЗИ сердца и печени. Процедура часто хорошо переносится и может привести к необратимому уменьшению или устранению симптомов. Процедура может использовать от 15 минут до часа и более низкий риск кровотечения или инфекции по сравнению с аналогичной хирургической процедурой.
СОВЕТЫ могут вызвать временное замешательство или ухудшение функции печени / сердца. Степень этих двух побочных эффектов в степени зависит от здоровья сердца и пациента до процедур, и перед началом процедур необходимо выполнить рекомендации и преимущества процедур с интервенционным радиологом. Если постпроцедурные последствия более беспокоят пациента, чем их начальные симптомы, искусственный канал, созданный процедурой, может быть обращенять постпроцедурные побочные эффекты, перевешивают побочные эффекты, вызванные предшествующими условиями.
нормальной нормальной ткани печени, печень имеет три основных сосуда, пересекающих ее: артерии, вены и желчные протоки. Хотя желчь вырабатывается в печени и хранится в желчном пузыре, желчь в конечном итоге попадает в желудочно-кишечный тракт через печеночные, кистозные и общие желчные протоки. Любое состояние, препятствующее нормальному оттоку желчи из печени через эти желчные сосуды в желудочно-кишечный тракт, может вызвать состояние, называемое желтухой.
. Желтуха может быть вызвана использованием вирусами, которое человеческое тело может очистить естественным путем., обычно вызывается невыносимому зуду и может быть невыносимому зуду и ухудшению функций печени, что может быть опасным для жизни. В зависимости от состояния пациента этот тип механической желтухи можно облегчить с помощью хирургического вмешательства или химиотерапии, но если эти меры не могут восстановить надлежащий отток желчи, интервенционный радиолог может выполнить, называемую чрескожной чреспеченочной холангиографией (ЧТХ).
PTC - это амбулаторная процедура, продолжающаяся от 15 минут до часа, при которой через интервенционный радиолог получает доступ к системе желчных протоков пациента с помощью иглы через кожу и печень под контролем визуализации. Использование рентгеноскопии (по сути рентгеновской камеры) для проведения проволоки (с последующим катетером по проволоке) через систему желчных протоков в желудочно-кишечный тракт, по существу восстанавливая нормальный поток желчи. Если доступ к желудочно-кишечному тракту пациента невозможен из-за обструкции, катетер может быть помещен для дренажа системы желчных протоков в сумку, которую пациент может носить во время повседневной деятельности. Риски этой процедуры через процедуру хирургической процедуры.
Доброкачественная гиперплазия предстательной железы или ДГПЖ. доброкачественное заболевание, которое обычно поражает мужчин старше 50 лет. Предстательная железа увеличивает и сжимает прилегающую уретру, что затрудняет контроль частоты и / или срочности мочеиспускания у мужчин. Терапия первой линии включает медикаментозное лечение, долгосрочное лечение симптомов, которые сохраняются, несмотря на медицинскую оптимизацию, обычно включает трансуретральную резекцию простаты (ТУРП) как «золотой стандарт» лечения. Однако ТУРП может привести к недержанию мочи или стойкому мужскому бесплодию и не может быть идеальной процедурой для определенной группы пациентов. По этим причинам врач может порекомендовать пройти лечение, известное как эмболизация артерии простаты (ЭАП).
Пациенты обычно идут домой в тот же день, что и процедура, и могут ожидать облегчения симптомов в течение нескольких дней. Хотя редко, риски ПАЭ включают непреднамеренную эмболизацию близлежащих кровеносных сосудов, которая может привести к потере кровотока в окружающим областям мочевого пузыря или прямой кишки.
Показывают, что ТУРП может иметь более высокие показатели разрешения симптомов при 1 и 6 месяцев, но ПАЭ, по-видимому, снижает риск осложнений, связанных с хирургическим вмешательством, как инфекция.
Почечнокаменная болезнь может присутствовать на любом этапе курса мочевыводящие пути от почек до уретры. Наиболее частыми симптомами, будь то у мужчин или женщин, являются внезапно сильная боль в боку, сопровождающаяся кровью в моче. Большинство камней в почках вызывают спонтанно, но камни большего размера (более 5 мм) менее вероятны и могут вызвать сильную боль или инфекцию.
Интервенционный радиолог играет большую роль в лечении камней в почках, которые вряд ли пройдёт самостоятельно. Золотым стандартом лечения этих типов камней является хирургическое удаление. Однако у некоторых пациентов есть инфицированный камень, и они просто слишком больны для оперативного хирургического удаления. В этих случаях лечения ИР является чрескожная нефростомическая трубка. Это процедура, при которой катетер малого калибра вводится через кожу в мочевыводящую систему перед камнем. Эта процедура не только дренирует любую инфекцию, часто вызывая резкое улучшение симптомов пациента, но также отводит мочу, тем самым давая пациенту больше времени на восстановление до окончательного хирургического лечения.
A варикоцеле определяется как увеличение вен в мошонке, чаще всего возникающее с левой стороны по анатомическим причинам. Когда это происходит, кровь может застаиваться в этих расширенных венах и вызывать колебания температуры в самом яичке. Точная причина этого состояния остается неизвестной, и нежелательным осложнением может быть мужское бесплодие.
Основой лечения этого состояния в области интервенционной радиологии является эмболизация варикоцеле. Эмболизация в рамках этой процедуры приводит к прерыванию венозного кровотока. Прерывание кровотока уменьшает венозное расширение крови, что может привести к нарушению регуляции температуры яичек и теоретически улучшить бесплодие. Врач получает доступ к расширенным венам мошонки с помощью небольшого катетера через вену в паху и эмболизирует варикоцеле. Пациенты часто хорошо переносят эту процедуру и могут вернуться домой в тот же день.
Около 87% всех инсультов составляют ишемические инсульты, при которых кровоток к мозгу блокируется. Препарат, разрушающий сгустки крови, такой как тканевый активатор плазминогена (t-PA), может использоваться в контролируемых условиях больницы для растворения сгустка и помощи в восстановлении кровотока в поврежденной области мозга. Некоторым пациентам, страдающим острым ишемическим инсультом, может быть назначена эндоваскулярная терапия. Эндоваскулярная терапия - это процедура, выполняемая нейроинтервенологами для удаления или растворения тромба (сгустка) и восстановления кровотока к частям головного мозга. Используя катетер, который направляют через кровеносные сосуды в руке или ноге к головному мозгу, интервенционист может удалить тромб или ввести лекарства для растворения тромба. Эти процедуры называются механической тромбэктомией или тромболизисом, иперед завершением процедуры учитываются несколько факторов.
Люди, которым может быть назначено эндоваскулярное лечение, имеют окклюзию большого сосуда, что означает, что тромб находится в артерии, достаточно большой, чтобы дотянуться до нее, и нет противопоказаний, таких как геморрагический инсульт (кровотечение в мозгу), более шести часов с момента появления симптомов или более 24 в отдельных случаях. Больницы с комплексными центрами инсульта для лечения пациентов с помощью эндоваскулярной помощи.
Долгосрочная помощь после ишемического инсульта направлена на реабилитацию и предотвращение образования тромбов в будущем с помощью антикоагулянтной терапии. Пациенты работают со специалистами в таких областях, как физиотерапия, трудотерапия и логопед для полного выздоровления.
Хотя нет точных рекомендаций по лечению бессимптомных аневризм, необходимо лечить все симптоматические неразорвавшиеся аневризмы головного мозга. Эндоваскулярная терапия - эффективное лечение в отдельных случаях. Во время этого лечения интервенционный радиолог вводит катетер в ногу пациента и использует его для направления спирали через кровеносные сосуды к месту аневризмы. Катушка вызывает свертывание внутри аневризмы, что снижает риск разрыва. В зависимости от размера можно использовать несколько катушек. Визуализирующие исследования (DSA, CTA или MRA ) обеспечивают охарактеризовать аневризму, чтобы выбрать лучший курс лечения, будь то эндоваскулярная спиральная спираль или хирургическое клипирование. Эндоваскулярная намотка связана со снижением процедурной заболеваемости и смертности по с хирургической. В случае разрыва аневризмы неотложное лечение зависит от типа аневризмы и может инициировать комбинацию методов. Консервативная терапия направлена на минимизацию изменяемых факторов риска с помощью контроля артериального давления и отказа от курения.
Артериовенозные мальформации (АВМ) - это аномальные структуры кровеносных сосудов, в которых артерия соединяется с веной через аномальный канал. Это создает систему с высоким потоком, которая подвергает сосудистый риску разрыва. Разрыв АВМ требует неотложной помощи пациенту; неразорвавшиеся АВМ требуют консультации специалиста для обсуждения рисков и преимущества лечения. Текущие варианты лечения включают консервативное лечение, хирургическую резекцию, стереотаксическую радиохирургию, эндоваскулярную эмболизацию или комбинации этих методов лечения. Эндоваскулярная эмболизация - это метод, используемый нейроинтервенционалистами, при которых частицы, клей или спирали размещаются внутри АВМ, чтобы предотвратить кровоток через аномальный канал. Во время этого лечения интервенционный радиолог проводит катетер через кровеносный сосуд, доступный от ноги пациента, к месту АВМ. Частицы, клей или спирали создают образование тромбов внутри уродства, что снижает риск разрыва.
Использование подсказок по изображению, местные анестетики и / или стероидные препараты длительного действия могут быть доставлены непосредственно к локализованным местам боли. Использование по изображению подтверждает правильное размещение иглы. Сюда входят стандартные методы визуализации, используемые при инъекциях в суставы: ультразвук, рентгеноскопия и компьютерная томография (КТ).
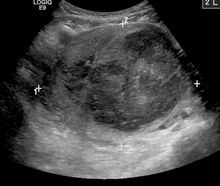 Очень большая (9 см) миома матки, вызывающая застойные явления в тазу США
Очень большая (9 см) миома матки, вызывающая застойные явления в тазу США Вертебральная аугментация, которая включает вертебропластику и кифопластику, аналогичные процедуры на позвоночнике, в которых костный цемент вводится через небольшое отверстие в коже в сломанный позвонок, чтобы попытаться облегчить боль в спине, вызванную компрессионными переломами позвонка. Он оказался неэффективным при лечении компрессионных переломов позвоночника, связанных с остеопорозом,. Люди как в экспериментальной группе, так и в группе сообщили об уменьшении боли, предполагая, что это преимущество связано с эффектом плацебо. Таким образом, с 2019 года рутинное использование не рекомендуется.
 TACE
TACEПроцедуры интервенционной онкологии (ИО) обычно применяются для лечения первичного или метастатического рака. ИО-лечение также может быть предложено в сочетании с хирургией, системной химиотерапией / иммунотерапией и лучевой терапией для улучшения терапевтического результата. Возникают разнообразные интервенционные онкологические методы лечения опухолей:
Заболевание сосудов относится к нарушению сосудистой сети или системы кровообращения, наиболее часто включающим артерии, вены и лимфатические сосуды. Симптомы, связанные с сосудистыми заболеваниями, могут заключаться от бессимптомных, беспокоящих симптомов до состояния конечностей и / или опасных для жизни состояний.
Сосудистые и интервенционные радиологи находятся в авангарде лечения широкого сосудистых заболеваний.
С момента его разработки Чарльзом Доттером, когда он впервые выполнил чрескожной реваскуляризации периферических сосудов 16 января 1964 года на Лоре Шоу, Сосудистая и интервенционная радиология ( обычно интервенционная радиология или IR) отличалась от более ранних подходов к сосудистым заболеваниям, использовавшаяся медицинскую визуализацию для проведения эндоваскулярной терапии (фиксируя это изнутри сосуда). Техника Сельдингера является основным принципом, лежащим в основе эндоваскулярных процедур. Вкратце, это включает использование иглы для прокола целевого сосуда, а использование ряда медицинских проводников и катетеров для введения внутрь различных инструментов для лечения. Когда можно использовать эти малоинвазивные методы, пациенты избегают необходимости в более широком хирургическом вмешательстве для лечения пораженных сосудов. Хотя многие факторы могут повлиять на послеоперационное течение пациента, в целом эндоваскулярный подход связан с более быстрым временем по сравнению с традиционной традиционной сосудистой хирургией.
За последние несколько десятилетий было разработано и усовершенствовано множество эндоваскулярных процедур. Используется множество современных инструментов для выполнения этих процедур, а разработка новых инструментов растущим направлением международных исследований.
В то время как некоторые эндоваскулярные процедуры интервенционной радиологии являются узкоспециализированными, к большинству применимы несколько стандартных методов:
Целью эндоваскулярной терапии является поражение или больной сосуд.
Артерии - это компонент системы кровообращения, который переносит насыщенную кислородом кровь от сердца к жизненно важным органам и конечности. Артерии имеют относительно толстые мускулистые стенки, состоящие из нескольких слоев, потому что они транспортируют свежую оксигенированную кровь по телу при относительно высоком давлении. Артериальные заболевания могут поражать один или несколько слоев крови артерии.
аорта является самой большой артерией в теле, основные ветви аорты продолжают многократно делиться, уступая место более мелким артериям, мышечным артериолам и тонким ветвям. стеночные капилляры. В отличие от артерий, капилляры имеют тонкие однослойные стенки, поэтому кислород и питательные вещества могут обмениваться тканями в капиллярном русле до того, как обескислороженная кровь будет унесена венозной системой.
Перфузия относится к потоку кислорода и крови, богатым питательным веществам, в капиллярные русла мышц и крови, что имеет решающее значение для их функций. Отсутствие адекватной перфузии называется ишемией и обычно является причиной симптомов, связанных с сосудистым заболеванием. Цель реваскуляризационной терапии, будь то эндоваскулярная или хирургическая, - восстановить или оптимизировать перфузию и остановить ишемию.
Атеросклероз означает прогрессирующее сужение артерий из-за атеромы, происходящего от греческого слова, обозначающего кашу или кашу. Атероматозный налет - это смесь жира и воспалительного мусора, которая прилипает к внутренним стенкам артерии. Зубной налет может быть мягким или твердым из-за накопления слоев кальция, побочного хронического воспаления. У атеросклероза нет единственной причины. Некоторые факторы риска можно изменить, а другие - нет. Возраст и генетическая предрасположенность представляют собой пример немодифицируемых факторов риска. Медицинское лечение атеросклероза направлено на устранение многих других изменяемых факторов риска, таких как курение, диета, физические упражнения, а также уровень сахара в крови у пациентов с диабетом. Было доказано, что использование лекарств для контроля артериального давления и холестерина также приносит пользу.
Атеросклероз описывают, оценивают и лечат по-разному в зависимости от пораженной артерии, как описано. Однако многочисленные исследования показали сильную корреляцию между различными типами атеросклероза. В частности, пациенты с заболеваниями периферических артерий имеют повышенный риск ишемической болезни сердца, тяжелые симптомы заболевания периферических артерий являются предиктором смертности, не имеют с сердечной недостаточностью. У прогрессивных пациентов симптомы ишемии начинают развиваться примерно в среднем возрасте, хотя с течением времени сосудов может развиваться и медленно в течение десятилетий. К сожалению, внезапная сердечная смерть или инсульт может быть первым признаком сосудистого заболевания у пациента. Следовательно, контроль факторов риска имеет решающее значение для предотвращения прогрессирования заболеваний, и некоторые специалисты по сосудистым заболеваниям рекомендуют скрининг для лиц с повышенным риском, например, с диабетом, курением или сильным семейным анамнезом сердечно-сосудистых заболеваний.
В скрининговых тестах обычно используется неинвазивная оценка, называемая лодыжечно-плечевым индексом, которая сравнивает кровяное давление между рукой и лодыжкой. Это может помочь сужение крупных сосудов груди, живота, таза и ног. КТ сердца с оценкой кальция в коронарной артерии также используется в некоторых случаях для стратификации риска ишемической болезни сердца.
Исторически открытые сосудистые хирургические доступы требовались для всех критически запущенных атеросклеротических заболеваний. эндартерэктомия - это большая операция, при которой кровоток временно останавливается с помощью зажимов, сосуд разрезается, бляшка удаляется, затем сосуд снова закрывается. Если окклюзия слишком плотная или сложная, можно выполнить обходной анастомоз, при котором два сегмента сосуда перекрываются дополнительным веной или синтетическим трансплантатом. Современные эндоваскулярные подходы к лечению атеросклероза, возможные комбинации ангиопластики, стентирования и атерэктомии (удаление налета).
Заболевание периферических артерий (ЗПА, иногда ЗБС или «Заболевание периферических сосудов») чаще всего является результатом атеросклероза и поражает артерии нижних конечностей, расположенных ниже бифуркации аорты. Отличительным признаком является хромота или прогрессирующая боль в конечности, связанная с активностью, из-за ишемии. Поставить на место кровоснабжение конечности.
Существует несколько систем для определения стадии PAD, но часто используется шкала пересмотренной Классификации Резерфорда. Бляшки и кровоток можно оценить с помощью ультразвука, КТ-ангиографии, МР-ангиографии и катетерной ангиографии для анатомических сегментов заболеваний. Тяжесть ишемии можно оценить путем сопоставления симптомов и неинвазивных физиологических исследований сосудов, включая давление в пальцах ног, TCPO2 и исследования перфузии кожи.
Было показано, что некоторые контролируемые упражнения, такие как режимы ходьбы, значительно улучшают расстояние ходьбы, особенно при постоянном использовании в течение как минимум 6 месяцев. В случае неудачного лечения сосудистые интервенционные радиологи могут попытаться восстановить кровоток в конечностях с ангиопластики и стентирования. Иногда требуются повторные вмешательства. Целью терапии является поддержание перфузии, предотвращение ампутации и сохранение структуры и функции конечности.
Аневризма относится к патологическому расширению артерии более чем в 1,5 раза по сравнению с ее нормальным размером. Истинные аневризмы сосудов возникают из-за дегенеративных процессов встенке артерии. Аневризмы могут быть одиночными или множественными и иногда обнаруживаются в сочетании с различными клиническими синдромами, включая формы васкулита или заболеваний соединительной ткани. Аневризмы обычно классифицируются по основным формам: веретенообразной (трубчатой) или мешковидной (эксцентрической). Эктазия - еще один общий термин для обозначения увеличенного сосуда, но не обязательно патологический. Разрыв - серьезное осложнение аневризмы, которое может привести к обширному, трудно поддающемуся контролю кровотечению. Аневризмы также могут образовывать тромб или тромбоз и быстро закупоривать пораженный сосуд, что приводит к острой дистальной ишемии.
Доступны различные эндоваскулярные трансплантаты, каждый из которых имеет преимущества и недостатки в зависимости от характеристик аневризмы и пациента (веб-семинар RFS EVAR / TEVAR: https://www.youtube.com/watch?v=rjRClHP1dEc )
Диссекция - это разрыв во внутреннем слое артериальной стенки. Кровь перекачивается в этот дефект и рассекает свой путь между слоями в стенке артерии, создавая ложный канал, отдельный от истинного просвета артерии. Расслоения могут развиться из-за травмы, спонтанно из-за высокого кровяного давления и врожденного сосудистого заболевания или в некоторых случаях как осложнение предшествующего хирургического или эндоваскулярного лечения.
Когда расслоение артерии расширяется, это может ограничить нормальный кровоток через пораженную артерию или потенциально заблокировать начало ответвления сосуда - это может поставить под угрозу дистальную перфузию в любом случае. В остром и симптоматическом случае это неотложная ситуация, требующая немедленного лечения.
Однако по мере улучшения медицинской визуализации были обнаружены хронические бессимптомные расслоения, которые в некоторых случаях можно безопасно лечить с помощью контроля артериального давления, последующей визуализации и надлежащего консультирования для выявления предупреждающих признаков потенциального ишемия.
Расслоение может произойти в любой артерии и названо в честь сосуда происхождения. могут быть дополнительно классифицированы и лечиться в зависимости от того, затрагивают ли они грудную аорту, брюшную аорту или и то, и другое. Классическая боль, связанная с острым расслоением аорты, описывается как «разрывающая» или «разрывающая» и, возможно, иррадиация в спину пациента. Острое расслоение аорты трудно диагностировать, но оно встречается чаще, чем разрыв аневризмы аорты.
Расслоение грудной аорты дополнительно охарактеризовано с помощью Стэнфордской классификации. Расслоение типа А затрагивает корневую и восходящую аорту. Они требуют немедленного лечения, которое в настоящее время носит преимущественно хирургический характер. Расслоение типа B начинается в дистальном отделе дуги аорты за пределами отхождения левой подключичной артерии и часто может быть устранено с помощью обезболивающих и контроля артериального давления. Если расслоение аорты типа B приводит к нарушению кровообращения в кишечнике, почках или ногах, часто требуется срочное эндоваскулярное восстановление с помощью эндотрансплантатов и / или фенестров. Если расслоение аорты типа B разорвалось или имеет признаки, указывающие на надвигающийся разрыв, их также срочно восстанавливают.
 Ангиография артериита Такаясу
Ангиография артериита Такаясу Расслоения могут также возникнуть практически в любой другой артерии. Расслоение сонной артерии, например, подвергает пациентов повышенному риску инсульта и может распространяться дальше в кровеносные сосуды головного мозга. Расслоение позвоночной артерии менее распространено, но также опасно по тем же причинам. Расслоение брыжеечной артерии может ограничить кровоснабжение кишечника. Расслоение почечной артерии может уменьшить приток крови к почкам и способствовать развитию гипертонии. Расслоение периферических артерий можно найти в любом месте рук и ног. Эти расслоения могут возникать в первую очередь из-за очаговых травм, основного сосудистого заболевания или как продолжение более крупного и сложного расслоения аорты, которое разрывает эти более мелкие ветви.
Лечение расслоения зависит от нескольких факторов, включая локализацию, степень, длительность развития (острая или хроническая) и ограничение перфузии. Хирургические подходы к расслоению могут включать реконструкцию аорты, обходное хирургическое вмешательство и хирургическую фенестрацию. Подобно другим артериальным заболеваниям, эндоваскулярные подходы к расслоению, такие как трансплантация стента и чрескожная фенестрация, могут использоваться - либо в первую очередь, либо в сочетании с хирургическим вмешательством, в зависимости от сложности рассечения.
Проникающая язва аорты (PAU) - это запущенная фокальная форма атеросклероза, наиболее часто встречающаяся в аорте. Он начинается с небольшого налета в самом внутреннем слое аорты, называемом интимой, но воспалительный процесс изъязвляется и проникает через этот слой в среду. Хотя ПАУ считается отдельным заболеванием, многие думают, что это предшествующее расслоение или аневризму. Наряду с интрамуральной гематомой, аневризмой и расслоением, PAU признан одним из нескольких острых синдромов аорты - спектра родственных состояний, связанных с возможным разрывом аорты. Таким образом, они имеют высокий потенциал заболеваемости и смертности, и за ними, по крайней мере, следует внимательно следить.
Острое или активное кровотечение может происходить по всему телу человека по разным причинам. Интервенционные радиологи могут лечить кровотечение с помощью эмболизации, обычно с помощью мелких пластиковых частиц, клея или спиралей. Таким образом, например, можно устранить травматический разрыв кровеносного сосуда, если у пациента есть риск смертельного кровотечения. Это произвело революцию в медицине, и интервенционные радиологи обычно лечат рефрактерные носовые кровотечения, чрезмерный кашель с кровью, кишечное кровотечение, послеродовое кровотечение, спонтанное внутрибрюшное или внутригрудное кровотечение, кровотечение, связанное с травмой, и послеоперационное кровотечение. В некоторых случаях, когда ожидается сильное кровотечение, например, при сложной хирургии или удалении сильно сосудистой опухоли, интервенционные радиологи могут эмболизировать определенные кровеносные сосуды-мишени перед операцией, чтобы предотвратить большую кровопотерю.
Чтобы выжить, трансплантируемые органы полагаются на здоровое кровоснабжение. В некоторых случаях артерии, питающие трансплантат, могут сужаться, как правило, там, где донорский сосуд пришивается к реципиенту. Интервенционные радиологи оценивают кровоснабжение этих пациентов и могут использовать баллоны или стенты, чтобы открыть суженные сосуды и сохранить работоспособность трансплантата.
вены человеческого тела отвечают за возвращение обескислороженной крови обратно в сердце. Подобно камню, катящемуся с холма, кровь течет от самого высокого давления (кровь в аорте) к более низкому венозному давлению (кровь в полой вене, стекающая обратно к сердцу). В отличие от артерий, вены тонкостенные и растяжимы, что позволяет им вмещать большие объемы крови без значительных изменений давления. Фактически, венозная система находится под настолько низким давлением, что в венах есть клапаны, не позволяющие крови течь назад. Движение человеческого тела помогает перекачивать кровь по венам - например, сжатие мышц ног во время ходьбы помогает подтолкнуть венозную кровь обратно к сердцу против силы тяжести. К сожалению, без этого дополнительного толчка часть крови может застаиваться в венах, что приводит к множеству клинических проблем. Самая большая вена в теле - полая вена. Верхняя полая вена (SVC) отводит кровь из верхней половины тела, а нижняя полая вена (IVC) отводит кровь из-под диафрагмы. В других частях тела вены можно разделить на поверхностные, в первую очередь связанные с кожей и мягкими тканями, или глубокие вены, по которым истощаются мышцы и органы.
Хроническая болезнь почек (ХБП или хроническое заболевание почек) - это состояние, при котором происходит прогрессирующая потеря функции почек. Он имеет множество признанных причин и факторов риска. ХБП поражает примерно 14% населения мира и более 600 000 человек только в Соединенных Штатах. Существует пять признанных стадий ХБП, пятая стадия также называется терминальной стадией почечной недостаточности (ТПН) и неизменно требует той или иной формы заместительной почечной терапии.
Примерно на рубеже 20-го века в нашем понимании Почечная физиология заставила многих поверить, что диализ является потенциальным лекарством от почечной недостаточности. Спустя более 100 лет единственной доступной лечебной заместительной почечной терапией при ХБП является трансплантация почки. Однако многие пациенты могут жить десятилетиями, используя диализ.
Технология Dialyzer изначально превосходила способность клиницистов применять ее к пациентам. В 1920-х годах первый диализный катетер был создан с использованием тонких хрупких стеклянных трубок. Ранние методы требовали хирургического разреза для достижения крупных сосудов, что несло большой риск сильного кровотечения. Первый в некоторой степени постоянный и надежный доступ для диализа, тефлоновый шунт Скрибнера, был изобретен почти 40 лет спустя и позволил пациенту с почечной недостаточностью прожить еще 11 лет. По мере того, как медицина и хирургия становятся все более сложными, сейчас с хроническими заболеваниями почек живет больше пациентов, чем когда-либо прежде. Наиболее распространенным типом диализа в США является гемодиализ, который можно проводить через несколько типов сосудистого доступа. Артериовенозная фистула (АВФ) является предпочтительным методом. [Артериовенозная фистула] (АВФ) создается хирургическим путем путем прямого соединения артерии и вены, чаще всего в руке. Артериовенозный трансплантат (AVG) работает по тому же принципу, но закрывает разрыв между артерией и веной с помощью протезного шунта медицинского уровня. Со временем изменение механики потока может привести к изменениям в задействованных сосудах. Сужение сосудов, тромбоз, аневризмы и псевдоаневризмы часто встречаются в течение жизни после АВФ или АВГ. Интервенционные радиологи могут использовать ангиографию для оценки этих структур (обычно называемую фистулограммой) и лечить дисфункциональный доступ с помощью ангиопластики, стентирования и тромбэктомии. Большинству пациентов требуется регулярное обследование и лечение, чтобы их доступ продолжался. По возможности, АВФ предпочтительнее, чем АВГ из-за их относительно низкой частоты осложнений и большей проходимости. Инициатива Fistula First направлена на повышение осведомленности врачей и пациентов о преимуществах первой попытки гемодиализа через свищ. Есть несколько устройств (эндо-АВФ), которые используются интервенционными радиологами для чрескожного создания свищей минимально инвазивным способом.
 Портальный венозный катетер
Портальный венозный катетер Диализные катетеры включают временные и туннелированные центральные венозные каналы доступа большого диаметра, предназначенные для проведения гемодиализа. По возможности эти катетеры помещают в правая внутренняя яремная вена, но также могут использоваться левая внутренняя яремная и бедренная вены. Временные диализные линии могут быть размещены, когда пациенты госпитализированы и либо слишком больны, либо подвержены высокому риску кровотечения. Катетеры для постоянного гемодиализа в целом длиннее, но их сегмент проходит через кожу грудной клетки, что позволяет катетеру лежать ровно и снижает риск инфицирования.
Под центральным венозным доступом понимается множество внутривенных катетеров, которые устанавливаются пациентам, которым требуется длительное лечение. Они намного меньше по диаметру, чем диализные линии, но больше и длиннее стандартной внутривенной линии (IV.). Примеры включают катетеры Хикмана, периферически вводимые центральные катетеры (или PICC), туннельные центральные венозные катетеры малого диаметра и Mediports. Эти линии различаются местом их введения, но все они находятся под контролем визуализации и регулируются таким образом, чтобы конец катетера находился в полой вене, прилегающей к сердцу. Эти катетеры предназначены для доставки сильных лекарств, таких как химиотерапия или длительные курсы антибиотиков, которые либо вводятся слишком часто, чтобы продолжать вводить новые капельницы, либо вводить слишком раздражающие мелкие вены через стандартные капельницы.