| Гиперпаратиреоз | |
|---|---|
 | |
| Щитовидная железа и паращитовидная железа | |
| Специальность | Эндокринология |
| Симптомы | Нет, камни в почках, слабость, депрессия, боли в костях, спутанность сознания, учащенное мочеиспускание |
| Осложнения | Остеопороз |
| Обычное начало | От 50 до 60 |
| Типы | Первичный вторичный |
| Причины | Первичные: аденома паращитовидной железы, множественные доброкачественные опухоли, рак паращитовидной железы Вторичная: дефицит витамина D, хроническая болезнь почек, низкий уровень кальция в крови |
| Диагностический метод | Высокий уровень кальция в крови и высокий уровень ПТГ |
| Уход | Мониторинг, хирургия, внутривенное введение физиологического раствора, цинакальцет |
| Частота | ~ 2 на 1000 |
Гиперпаратиреоз - это повышение уровня паратиреоидного гормона (ПТГ) в крови. Это происходит из-за заболевания либо внутри паращитовидных желез ( первичный гиперпаратиреоз ), либо вне паращитовидных желез ( вторичный гиперпаратиреоз ). Симптомы гиперпаратиреоза вызваны ненормальным или повышенным содержанием кальция в крови, покидающим кости и поступающим в кровоток в ответ на повышенное производство паратиреоидного гормона. У здоровых людей при высоком уровне кальция в крови уровень паратироидного гормона должен быть низким. При длительном гиперпаратиреозе наиболее частым симптомом являются камни в почках. Другие симптомы могут включать боль в костях, слабость, депрессию, спутанность сознания и учащенное мочеиспускание. И первичный, и вторичный могут привести к остеопорозу (ослаблению костей).
В 80% случаев первичный гиперпаратиреоз возникает из-за единственной доброкачественной опухоли, известной как аденома паращитовидной железы. Большинство остальных связано с некоторыми из этих аденом. Очень редко это может быть связано с раком паращитовидных желез. Вторичный гиперпаратиреоз обычно возникает из-за дефицита витамина D, хронического заболевания почек или других причин низкого содержания кальция в крови. Диагноз первичного гиперпаратиреоза ставится на основании повышенного содержания кальция и ПТГ в крови.
Первичный гиперпаратиреоз можно вылечить только путем удаления аденомы или гиперактивных паращитовидных желез. У тех, у кого нет симптомов, может потребоваться умеренно повышенный уровень кальция в крови, нормальные почки и нормальный мониторинг плотности костей. Лекарство цинакальцет также может использоваться для снижения уровня ПТГ у тех, кто не может перенести операцию, хотя это не лекарство. Пациентам с очень высоким уровнем кальция в крови лечение может включать большое количество физиологического раствора внутривенно. Низкий уровень витамина D должен быть скорректирован у пациентов с вторичным гиперпаратиреозом, но низкий уровень витамина D до операции является спорным для людей с первичным гиперпаратиреозом. Низкий уровень витамина D следует корректировать после паратиреоидэктомии.
Первичный гиперпаратиреоз - наиболее распространенный тип. В развитом мире страдают от одного до четырех человек на тысячу человек. Он встречается в три раза чаще у женщин, чем у мужчин, и часто диагностируется в возрасте от 50 до 60 лет, но нередко и раньше. Заболевание впервые было описано в 1700-х годах. В конце 1800-х годов было установлено, что это связано с паращитовидными железами. Хирургия как метод лечения впервые была проведена в 1925 году.
При первичном гиперпаратиреозе около 75% людей протекает бессимптомно. В то время как большинство первичных пациентов на момент постановки диагноза не имеют симптомов, «бессимптомные» плохо определены и относятся только к пациентам без «очевидных клинических последствий», таких как камни в почках, заболевание костей или гиперкальциемический криз. У этих «бессимптомных» пациентов могут быть другие симптомы, такие как депрессия, беспокойство, желудочно-кишечные расстройства и нервно-мышечные проблемы, которые не считаются симптомами. Проблема часто обнаруживается случайно во время анализа крови по другим причинам, и результаты анализов показывают более высокое количество кальция в крови, чем обычно. У многих людей наблюдаются только неспецифические симптомы.
Общие проявления гиперкальциемии включают слабость и утомляемость, депрессию, боли в костях, болезненность мышц (миалгии), снижение аппетита, чувство тошноты и рвоты, запор, панкреатит, полиурию, полидипсию, когнитивные нарушения, камни в почках (), головокружение и остеопению или остеопороз.. Приобретенные ракетные ногти (брахионихия) в анамнезе могут указывать на резорбцию кости. Рентгенологически гиперпаратиреоз имеет патогномоническую находку в виде позвоночника Руггер-Джерси. Аденомы паращитовидных желез очень редко выявляются при клиническом обследовании. Хирургическое удаление опухоли околощитовидной железы устраняет симптомы у большинства пациентов.
При вторичном гиперпаратиреозе из-за недостаточного всасывания витамина D паращитовидная железа ведет себя нормально; клинические проблемы связаны с резорбцией кости и проявляются в виде костных синдромов, таких как рахит, остеомаляция и почечная остеодистрофия.
Облучение увеличивает риск первичного гиперпаратиреоза. Ряд генетических заболеваний, включая синдромы множественной эндокринной неоплазии, также увеличивают риск. Аденомы паращитовидных желез связаны с ДДТ, хотя причинно-следственная связь еще не установлена.
Нормальные паращитовидные железы измеряют концентрацию ионизированного кальция (Ca 2+) в крови и соответственно выделяют паратироидный гормон; если ионизированный кальций поднимается выше нормы, секреция ПТГ снижается, тогда как при падении уровня Ca 2+ секреция паратироидного гормона увеличивается.
Вторичный гиперпаратиреоз возникает при аномально низком уровне кальция. Нормальные железы отвечают, постоянно секретируя паратироидный гормон. Обычно это происходит при низком уровне 1,25 дигидроксивитамина D 3 в крови и наличии гипокальциемии. Недостаток 1,25 дигидроксивитамина D 3 может быть результатом недостаточного потребления витамина D с пищей или недостаточного воздействия на кожу солнечного света, поэтому организм не может производить витамин D из холестерина. Возникающий в результате гиповитаминоз D обычно возникает из-за частичного сочетания обоих факторов. Витамин D 3 (или холекальциферол ) превращается в 25-гидроксивитамин D (или кальцидиол ) печенью, откуда он транспортируется через кровообращение в почки и превращается в активный гормон 1,25 дигидроксивитамин D 3. Таким образом, третьей причиной вторичного гиперпаратиреоза является хроническая болезнь почек. Здесь способность производить 1,25 дигидроксивитамин D 3 нарушается, что приводит к гипокальциемии.
 Кальцификация головного мозга из-за гиперпаратиреоза
Кальцификация головного мозга из-за гиперпаратиреоза  Pepper amp; Salt, классический вид гиперпаратиреоза на рентгеновских снимках
Pepper amp; Salt, классический вид гиперпаратиреоза на рентгеновских снимках Золотой стандарт диагностики - иммуноферментный анализ на ПТГ. После подтверждения повышенного уровня ПТГ цель диагностики состоит в том, чтобы определить, является ли гиперпаратиреоз первичным или вторичным по происхождению, путем определения уровня кальция в сыворотке:
| Кальций в сыворотке | Фосфат | ALP | ПТГ | Вероятный тип |
| ↑ | ↓ | ↑ | ↑ | Первичный гиперпаратиреоз |
| ↓ | ↑ | ↑ | ↑ | Вторичный гиперпаратиреоз |
Третичный гиперпаратиреоз имеет высокий уровень паратгормона и кальция в сыворотке крови. Он отличается от первичного гиперпаратиреоза наличием в анамнезе хронической почечной недостаточности и вторичного гиперпаратиреоза.
Гиперпаратиреоз может вызвать гиперхлоремию и увеличить потерю бикарбоната почками, что может привести к нормальному метаболическому ацидозу анионной щели.
Семейная доброкачественная гипокальциурическая гиперкальциемия может проявляться аналогичными лабораторными изменениями. Однако в этом состоянии коэффициент клиренса креатинина кальция обычно ниже 0,01.
При первичном гиперпаратиреозе уровни паратиреоидного гормона (ПТГ) либо повышены, либо «неуместно нормальны» в присутствии повышенного содержания кальция. Как правило, уровни ПТГ у пораженного пациента сильно меняются с течением времени и (как и уровни Са и Са ++) должны быть повторно проверены несколько раз, чтобы увидеть закономерность. В настоящее время принятым тестом на ПТГ является интактный ПТГ, который выявляет только относительно интактные и биологически активные молекулы ПТГ. Более старые тесты часто обнаруживали другие, неактивные фрагменты. Даже интактный ПТГ может быть неточным у пациентов с дисфункцией почек. Анализы неповрежденной pth крови могут быть ложно низкими, если биотин был проглочен в предыдущие несколько дней до анализа крови.
В случаях первичного гиперпаратиреоза или третичного гиперпаратиреоза повышенный уровень ПТГ приводит к увеличению содержания кальция в сыворотке крови (гиперкальциемии) из-за:
При первичном гиперпаратиреозе уровни сывороточного фосфата аномально низкие из-за снижения реабсорбции фосфата в почечных канальцах. Однако это присутствует только примерно в 50% случаев. Это контрастирует со вторичным гиперпаратиреозом, при котором уровень фосфата в сыворотке обычно повышается из-за заболевания почек.
Уровни щелочной фосфатазы обычно повышены при гиперпаратиреозе. При первичном гиперпаратиреозе уровни могут оставаться в пределах нормы, но это ненормально, учитывая повышенный уровень кальция в плазме.
Сканирование технеция сестамиби - это процедура в ядерной медицине, которая определяет гиперпаратиреоз (или аденому паращитовидной железы ). Он используется хирургами для обнаружения эктопических аденом паращитовидных желез, чаще всего обнаруживаемых в переднем средостении.
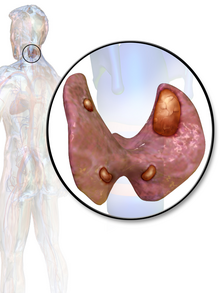 Аденома паращитовидной железы.
Аденома паращитовидной железы. Первичный гиперпаратиреоз возникает в результате гиперфункции самих паращитовидных желез. Oversecretion ПТГ из - за аденомы паращитовидной железы, гиперплазии паращитовидных желез, или редко, в паращитовидной железы. Это заболевание часто характеризуется наличием камней квартета, костями, стонами и психиатрическим подтекстом, указывающим на наличие камней в почках, гиперкальциемию, запор и пептические язвы, а также депрессию, соответственно.
В меньшинстве случаев это происходит как часть синдрома множественной эндокринной неоплазии (MEN), либо типа 1 (вызванного мутацией в гене MEN1 ), либо типа 2a (вызванного мутацией в гене RET ), что также является связанный с опухолью надпочечников pheochromcytoma. Другие мутации, связанные с неоплазией паращитовидных желез, включают мутации в генах HRPT2 и CASR.
Пациенты с биполярным расстройством, получающие длительное лечение литием, имеют повышенный риск гиперпаратиреоза. Повышенный уровень кальция обнаруживается у 15–20% пациентов, длительно принимающих литий. Однако лишь у некоторых из этих пациентов наблюдается значительно повышенный уровень паратиреоидного гормона и клинические симптомы гиперпаратиреоза. Связанный с литием гиперпаратиреоз обычно вызывается единственной аденомой паращитовидной железы.
Вторичный гиперпаратиреоз возникает из-за физиологической (т.е. соответствующей) секреции паращитовидного гормона (ПТГ) паращитовидными железами в ответ на гипокальциемию (низкий уровень кальция в крови). Наиболее частыми причинами являются дефицит витамина D (вызванный недостатком солнечного света, диетой или нарушением всасывания) и хроническая почечная недостаточность.
Недостаток витамина D приводит к снижению всасывания кальция в кишечнике, что приводит к гипокальциемии и увеличению секреции паратироидного гормона. Это увеличивает резорбцию кости. При хронической почечной недостаточности проблема заключается, в частности, в неспособности превратить витамин D в его активную форму в почках. Заболевание костей при вторичном гиперпаратиреозе, вызванном почечной недостаточностью, называется почечной остеодистрофией.
Третичный гиперпаратиреоз наблюдается у людей с длительным вторичным гиперпаратиреозом, который в конечном итоге приводит к гиперплазии паращитовидных желез и потере реакции на уровни кальция в сыворотке. Это расстройство чаще всего наблюдается у пациентов с терминальной стадией заболевания почек и является автономной деятельностью.
Лечение зависит от типа встречающегося гиперпаратиреоза.
Людям с первичным гиперпаратиреозом, у которых проявляются симптомы, помогает паратиреоидэктомия - операция по удалению опухоли паращитовидной железы (аденома паращитовидной железы). Показаниями к операции являются:
Хирургическое вмешательство редко может привести к гипопаратиреозу.
У людей со вторичным гиперпаратиреозом высокие уровни ПТГ являются адекватной реакцией на низкий уровень кальция, и лечение должно быть направлено на устранение основной причины этого (обычно дефицит витамина D или хроническая почечная недостаточность). В случае успеха уровни ПТГ возвращаются к нормальным уровням, если секреция ПТГ не стала автономной (третичный гиперпаратиреоз).
Кальцимиметик (например, cinacalcet ) является потенциальной терапией для некоторых людей с тяжелой гиперкальциемией и первичным гиперпаратиреозом, которые не может пройти паратиреоидэктомию, так и для вторичного гиперпаратиреоза на диализе. Лечение вторичного гиперпаратиреоза кальцимиметиками у пациентов, находящихся на диализе по поводу ХБП, не влияет на риск ранней смерти; тем не менее, это снижает вероятность необходимости паратиреоидэктомии. Лечение сопряжено с риском снижения уровня кальция в крови и рвоты.
Самый старый известный случай был обнаружен у трупа на кладбище эпохи раннего неолита на юго-западе Германии.
| Классификация | D |
|---|---|
| Внешние ресурсы |