Гестационный возраст - это мера возраста беременности, который берется с начала последней менструации женщины (LMP) или соответствующего возраста беременности, оцененного более точным методом, если таковой имеется. Такие методы включают добавление 14 дней к известной продолжительности с момента оплодотворения (как это возможно в экстракорпоральном оплодотворении ) или с помощью акушерского ультразвукового исследования. Популярность использования такого определения гестационного возраста заключается в том, что менструальные периоды, по сути, всегда замечаются, в то время как обычно отсутствует удобный способ определить, когда произошло оплодотворение.
Начало беременности для расчета гестационного возраста может отличаться от определения начала беременности в контексте дискуссии об абортах или начале человеческой личности.
Согласно американским Конгресс акушеров и гинекологов, основными методами расчета срока беременности являются:
Гестационный возраст также можно оценить, рассчитав дни от овуляция, если она была оценена по родственным признакам или тестам на овуляцию, с добавлением 14 дней по соглашению.
Более полный список методов приведен в следующей таблице:
| Метод оценки гестационного возраста | Вариабельность (2 стандартных отклонения ) |
|---|---|
| дней от извлечения ооцитов или совместной инкубации в in vitro оплодотворение + 14 дней | ± 1 день |
| дней от предполагаемой овуляции в индукции овуляции + 14 дней | ± 3 дня |
| дней от искусственное оплодотворение + 14 дней | ± 3 дня s |
| Дней от известного однократного полового акта + 14 дней | ± 3 дня |
| Дней от предполагаемой овуляции по записи базальной температуры тела + 14 дней | ± 4 дня |
| Физикальное обследование в первом триместре | ± 2 недели |
| Физикальное обследование во втором триместре | ± 4 недели |
| Физикальное обследование в третьем триместре | ± 6 недель |
| первый триместр акушерское ультразвуковое исследование (длина макушки до крестца ) | ± 8% от оценки |
| акушерское ультразвуковое исследование во втором триместре (окружность головы, бедра длина) | ± 8% от оценки |
| Акушерское ультразвуковое исследование в третьем триместре (окружность головы, длина бедра) | ± 8% от оценки |
В целом Правило, официальный срок беременности должен основываться на фактическом начале последней менструации, если только какой-либо из вышеперечисленных методов не дает расчетную дату, которая отличается больше, чем вариабельность метода, и в этом случае разницу, вероятно, нельзя объяснить этим только изменчивость. Например, если гестационный возраст основан на начале последнего менструального цикла в 9,0 недель, а акушерское ультразвуковое исследование в первом триместре дает расчетный гестационный возраст в 10,0 недель (с вариабельностью 2 SD ± 8% от оценки, что дает вариативность ± 0,8 недели), разница в 1,0 недели между тестами больше, чем вариабельность 2 SD оценки ультразвукового исследования, что указывает на то, что гестационный возраст, оцененный с помощью ультразвукового исследования, следует использовать в качестве официальный гестационный возраст.
После установления предполагаемой даты родов (EDD) ее следует редко менять, так как определение гестационного возраста наиболее точно происходит на ранних сроках беременности.
Ниже приведены диаграммы. для оценки гестационного возраста по акушерскому УЗИ по различным целевым параметрам:
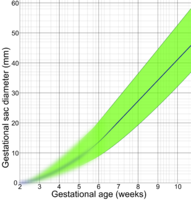
По гестационному мешку диаметру

По длине копчика (CRL)

По бипариетальному диаметру (BPD)
оплодотворение или возраст зачатия (также называемый эмбриональным возрастом и более поздним возрастом плода) - это время от оплодотворения. Обычно это происходит в течение дня овуляции, которая, в свою очередь, происходит в среднем через 14,6 дней после начала предыдущей менструации (LMP). Также существует значительная вариабельность этого интервала с 95% интервалом прогнозирования овуляции от 9 до 20 дней после менструации даже для средней женщины, у которой среднее время от LMP до овуляции составляет 14,6. В контрольной группе, представляющей всех женщин, 95% прогнозируемый интервал от LMP до овуляции составляет от 8,2 до 20,5 дней. Фактическая вариабельность гестационного возраста, оцениваемая с начала последней менструации (без использования какого-либо дополнительного метода, упомянутого в предыдущем разделе), значительно больше из-за неопределенности, какой менструальный цикл привел к беременности. Например, менструация может быть достаточно редкой, чтобы создать ложное впечатление, будто более ранняя менструация привела к беременности, что потенциально дает предполагаемый гестационный срок, который примерно на один месяц больше. Кроме того, вагинальное кровотечение происходит во время 15-25% первого триместра беременностей, и его можно ошибочно принять за менструацию, что потенциально дает слишком низкий предполагаемый срок беременности.
Гестационный возраст используется, например, для:
 Хронология беременности по гестационному возрасту.
Хронология беременности по гестационному возрасту.  Распределение гестационного возраста при родах среди одноплодных живорождений, учитывая как гестационный возраст, оцениваемый с помощью УЗИ первого триместра, так и непосредственно последний менструальный период
Распределение гестационного возраста при родах среди одноплодных живорождений, учитывая как гестационный возраст, оцениваемый с помощью УЗИ первого триместра, так и непосредственно последний менструальный период Средняя продолжительность беременности имеет оценивается в 283,4 дня гестационного возраста, отсчитываемых от первого дня последней менструации период и 280,6 дней при ретроспективной оценке с помощью акушерского УЗИ измерения бипариетального диаметра плода (BPD) во втором триместре. Другие алгоритмы учитывают другие переменные, такие как первый или последующий ребенок, раса матери, возраст, продолжительность менструального цикла и регулярность менструального цикла. Чтобы иметь стандартную точку отсчета, медицинские работники принимают нормальную продолжительность беременности в 280 дней (или 40 недель) гестационного возраста. Более того, реальные роды имеют лишь определенную вероятность наступления в пределах предполагаемого срока родов. Исследование одноплодных рождений показало, что роды имеют стандартное отклонение, равное 14 дням, когда гестационный возраст оценивается по первому триместру УЗИ, и 16 дням, когда оценивается непосредственно по последней менструации.
Наиболее распространенной системой, используемой медицинскими работниками, является правило Нэгеле, которое оценивает ожидаемую дату родов (EDD) путем добавления года, вычитания трех месяцев и добавления семи дней к первый день последней менструации (LMP) женщины или соответствующая дата по другим оценкам.
Не существует четких границ развития, гестационного возраста или веса, при которых человеческий плод автоматически становится жизнеспособным. Согласно исследованиям между 2003 и 2005 годами, от 20 до 35 процентов детей, родившихся на 23 неделе беременности, выживают, в то время как от 50 до 70 процентов младенцев, родившихся на сроке от 24 до 25 недель, и более 90 процентов родились в 26 до 27 недель выживают. Редко, когда ребенок весит менее 500 г (17,6 унции), чтобы выжить. Шансы ребенка на выживание увеличиваются на 3-4% в день между 23 и 24 неделями беременности и примерно на 2-3% в день между 24 и 26 неделями беременности. После 26 недель выживаемость увеличивается гораздо медленнее, поскольку выживаемость уже высока. Прогноз зависит также от медицинских протоколов о том, следует ли реанимировать и агрессивно лечить очень недоношенного новорожденного или оказывать только паллиативную помощь, учитывая высокий риск тяжелой инвалидности у очень недоношенных детей.
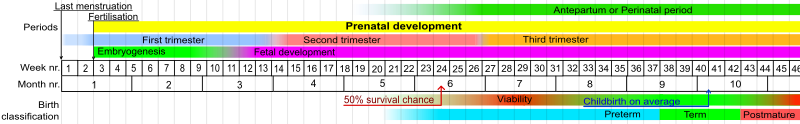 Стадии в пренатальном развитии, демонстрируя жизнеспособность и 50% шанс выживания (предел жизнеспособности) внизу. Недели и месяцы, пронумерованные по сроку беременности,
Стадии в пренатальном развитии, демонстрируя жизнеспособность и 50% шанс выживания (предел жизнеспособности) внизу. Недели и месяцы, пронумерованные по сроку беременности, | Завершенные недели беременности при рождении | 21 и менее | 22 | 23 | 24 | 25 | 26 | 27 | 30 | 34 |
|---|---|---|---|---|---|---|---|---|---|
| Вероятность выживания | 0% | 0–10% | 10– 35% | 40–70% | 50–80% | 80–90% | >90% | >95% | >98% |
Используя гестационный возраст, роды можно разделить на широкие категории:
| Гестационный возраст в неделях | Классификация |
|---|---|
| < 37 0/7 | Преждевременные роды |
| 34 0/7 - 36 6/7 | Поздние недоношенные |
| 37 0/7 - 38 6/7 | Ранние сроки |
| 39 0/7 - 40 6 / 7 | Полный срок |
| 41 0/7 - 41 6/7 | Поздний срок |
| >42 0/7 | Последовательный срок |
Использование Метод LMP (последний менструальный цикл), полная беременность человека считается продолжительностью 40 недель (280 дней), хотя продолжительность беременности от 38 до 42 недель считается нормальной. Плод, родившийся до 37-й недели беременности, считается недоношенным. Недоношенный ребенок, скорее всего, будет недоношенным и, следовательно, будет иметь повышенный риск заболеваемости и смертности. Предполагаемый срок родов определяется правилом Нэгеле.
Согласно ВОЗ, преждевременные роды определяются как «дети, родившиеся живыми до 37 недель беременности». Согласно этой классификации, существует три подкатегории преждевременных родов в зависимости от гестационного возраста: чрезвычайно преждевременные (менее 28 недель), очень преждевременные (от 28 до 32 недель), умеренные и поздние преждевременные роды (от 32 до 37 недель). В разных юрисдикциях могут использоваться разные классификации.
На протяжении большей части ХХ века официальные определения живорождения и младенческой смерти в Советский Союз и Россия отличались от общепринятых международных стандартов, таких как стандарты, установленные Всемирной организацией здравоохранения во второй половине века. Младенцы с гестационным возрастом менее 28 недель, весом менее 1000 граммов или длиной менее 35 см - даже если у них были признаки жизни (дыхание, сердцебиение, произвольные движения мышц) - классифицировались как "живые плоды". "а не" живорожденные ". Только если такие новорожденные прожили семь дней (168 часов), они классифицировались как живорожденные. Если, однако, они умирали в течение этого периода, их относили к категории мертворожденных. Если они пережили этот интервал, но умирали в течение первых 365 дней, их относили к младенческой смерти.
В последнее время пороговые значения для «гибели плода » продолжают широко варьироваться в разных странах, иногда включая вес, а также гестационный возраст. Гестационный возраст для статистической регистрации внутриутробных смертей составляет от 16 недель в Норвегии до 20 недель в США и Австралии, 24 недель в Великобритании и 26 недель в Италии и Испании.
ВОЗ определяет перинатальный период как «Перинатальный период начинается на 22 полных неделях (154 днях) беременности и заканчивается через семь полных дней после рождения». Перинатальная смертность - это смерть плода или новорожденного в перинатальном периоде. Исследование, проведенное в 2013 году, показало, что «хотя лишь небольшая часть родов происходит до 24 полных недель беременности (примерно 1 на 1000), выживаемость является редкой, и большинство из них - либо внутриутробная смерть, либо живорождение с последующей смертью новорожденного».
Гестационный возраст (а также возраст оплодотворения) иногда используется в послеродовой период (после рождения) для оценки различных факторов риска. Например, он является лучшим предиктором риска внутрижелудочкового кровотечения у недоношенных детей, получавших экстракорпоральную мембранную оксигенацию.
Гестационный возраст ребенка при рождении (продолжительность беременности) связан с различными вероятными причинными материнскими негенетическими факторами: стрессом во время беременности, возрастом, рождением ребенка, курением, инфекцией и воспалением, ИМТ. Кроме того, ранее существовавшие заболевания матери с генетическим компонентом, например, сахарный диабет 1 типа, системная красная волчанка, анемия. Родительское происхождение (раса) также играет роль в продолжительности беременности. Гестационный возраст при рождении в среднем сокращается из-за различных аспектов беременности: двойная беременность, разрыв плодных оболочек, преэклампсия, эклампсия, ограничение внутриутробного развития. Предполагается, что соотношение между скоростью роста плода и размером матки (отражающее растяжение матки) частично определяет продолжительность беременности.
Семейные исследования показали, что гестационный возраст при рождении составляет частично (от 25% до 40%) определяется генетическими факторами.