| Жировая печень | |
|---|---|
| Другие названия | Стеатоз печени |
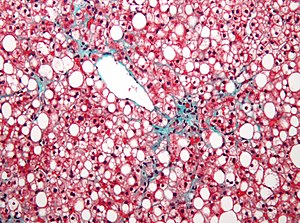 | |
| Микрофотография, показывающая жировую дистрофию печени (макровезикулярный стеатоз ), как показано в неалкогольной жировой болезни печени. Пятно трихрома. | |
| Специальность | Гастроэнтерология |
| Симптомы | Нет, усталость, боль в правом верхнем углу живота |
| Осложнения | Цирроз, рак печени, варикоз пищевода |
| Типы | Неалкогольная жировая болезнь печени (НАЖБП), алкогольная болезнь печени |
| Причины | Алкоголь, диабет, ожирение |
| Метод диагностики | На основании истории болезни, подтвержденной анализами крови, медицинской визуализацией, биопсия печени |
| Дифференциальный диагноз | Вирусный гепатит, болезнь Вильсона, первичный склерозирующий холангит |
| Лечение | Отсутствие алкоголя, потеря веса |
| Прогноз | Хороший при раннем лечении |
| Частота | НАЖБП: 30% (западные страны). БАП:>90% алкоголиков |
Жировая болезнь печени ( FLD ), также известное как стеатоз печени, представляет собой состояние, при котором избыток жира накапливается в печени. Часто симптомы отсутствуют или отсутствуют. Иногда может наблюдаться усталость или боль в верхней правой части живота . Осложнения могут включать цирроз, рак печени и варикоз пищевода.
Существует два типа жировой болезни печени: неалкогольная жировая болезнь печени (НАЖБП) и алкогольная болезнь печени. НАЖБП состоит из простого ожирения печени и неалкогольного стеатогепатита (НАСГ). Основные риски включают алкоголь, диабет 2 типа и ожирение. Другие факторы риска включают определенные лекарства, такие как глюкокортикоиды и гепатит C. Непонятно, почему у некоторых людей с НАЖБП развивается простая жировая дистрофия печени, а у других - НАСГ. Диагноз ставится на основании истории болезни, подтвержденной анализами крови, медицинской визуализации и иногда биопсией печени.
Людям с жировой болезнью печени рекомендуется не употреблять алкоголь.. В противном случае лечение НАЖБП обычно сводится к изменению диеты и физическим упражнениям для достижения потери веса. У тех, кто серьезно поражен, возможна трансплантация печени. Более чем у 90% всех пьющих развивается ожирение печени, а у примерно 25% развивается более тяжелый алкогольный гепатит. НАЖБП поражает около 30% людей в западных странах и 10% людей в Азии. НАЖБП поражает около 10% детей в США. Чаще встречается у пожилых людей и мужчин.
Часто симптомы отсутствуют или отсутствуют. Иногда может наблюдаться усталость или боль в верхней правой части живота.
Жировая печень может перерасти в фиброз или рак печени. Для людей, страдающих НАЖБП, 10-летняя выживаемость составила около 80%. Скорость прогрессирования фиброза при НАСГ оценивается до одного за 7 лет и 14 лет при НАЖБП, причем скорость прогрессирования увеличивается. Между этими патологиями и нарушениями обмена веществ (диабет II типа, метаболический синдром) существует тесная связь. Эти патологии также могут поражать людей, не страдающих ожирением, которые в этом случае подвергаются более высокому риску.
Менее чем у 10% людей с циррозом и алкогольной ФЛД развивается гепатоцеллюлярная карцинома, наиболее распространенный тип первичный рак печени у взрослых, но у 45% людей с НАСГ без цирроза может развиться гепатоцеллюлярная карцинома.
Это состояние также связано с другими заболеваниями, влияющими на жировой обмен .
 Различные стадии поражения печени
Различные стадии поражения печени Жировая печень (FL) обычно связана с метаболическим синдромом (диабет, гипертензия, ожирение и дислипидемия ), но также может быть вызвано одной из многих причин:
 Micr график перипортального печеночного стеатоза, который можно увидеть из-за использования стероидов, окрашивания трихромом
Micr график перипортального печеночного стеатоза, который можно увидеть из-за использования стероидов, окрашивания трихромом Жировые изменения представляют внутрицитоплазматическое накопление триглицеридов (нейтральных жиров). Вначале гепатоциты представляют собой небольшие жировые вакуоли (липосомы ) вокруг ядра (микровезикулярное жировое изменение). На этой стадии клетки печени заполнены множеством капель жира, которые не вытесняют центрально расположенное ядро. На поздних стадиях размер вакуолей увеличивается, выталкивая ядро к периферии клетки, что придает характерный вид перстня (макровезикулярное жировое изменение). Эти везикулы хорошо очерчены и оптически «пусты», потому что жиры растворяются во время обработки ткани. Большие вакуоли могут сливаться и образовывать жировые кисты, которые представляют собой необратимые поражения. Макровезикулярный стеатоз является наиболее распространенной формой и обычно связан с алкоголем, диабетом, ожирением и кортикостероидами. Острая жировая дистрофия печени при беременности и синдром Рея являются примерами тяжелого заболевания печени, вызванного микровезикулярным жировым изменением. Диагноз стеатоза ставится, когда содержание жира в печени превышает 5–10% по весу.
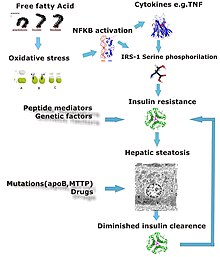 Механизм, приводящий к стеатозу печени
Механизм, приводящий к стеатозу печени Дефекты метаболизма жирных кислот ответственны за патогенез FLD, что может быть связано с дисбалансом в потреблении энергии и ее сжигании, что приводит к накоплению липидов, или может быть следствием периферической резистентности к инсулину, в результате чего жирные кислоты переносятся из жировой ткани в печень увеличена. Нарушение или ингибирование молекул рецепторов (PPAR-α, PPAR-γ и SREBP1 ), которые контролируют ферменты, ответственные за окисление и синтез жирных кислот, по-видимому, способствуют накоплению жира. Кроме того, известно, что алкоголизм повреждает митохондрии и другие клеточные структуры, дополнительно нарушая энергетический механизм клетки. С другой стороны, безалкогольная ФЛД может начаться как избыток неметаболизированной энергии в клетках печени. Стеатоз печени считается обратимым и до некоторой степени непрогрессирующим, если основная причина уменьшена или устранена.
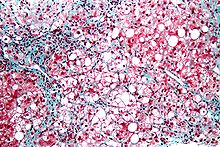 Микрофотография воспаленной жировой ткани печени (стеатогепатит )
Микрофотография воспаленной жировой ткани печени (стеатогепатит )Тяжелая жировая форма печени иногда сопровождается воспалением, ситуация, известная как стеатогепатит. Прогрессирование до алкогольного стеатогепатита (ASH) или неалкогольный стеатогепатит (НАСГ) зависит от стойкости или тяжести провоцирующей причины. Патологические поражения в обоих состояниях схожи. Однако степень воспалительной реакции широко варьируется и не всегда коррелирует со степенью накопления жира. Стеатоз (задержка липидов ) и начало стеатогепатита могут представлять собой последовательные стадии прогрессирования ФЛД.
Заболевание печени с обширным воспалением и высокой степенью стеатоз часто прогрессирует в более тяжелые формы заболевания. На этой стадии часто присутствует набухание гепатоцитов и некроз различной степени. Гибель клеток печени и воспалительные реакции приводят к активации звездчатые клетки печени, которые h играют ключевую роль в фиброзе печени. Степень фиброза широко варьирует. Перисинусоидальный фиброз является наиболее распространенным, особенно у взрослых, и преобладает в зоне 3 вокруг конечных печеночных вен.
На прогрессирование цирроза может влиять количество жира. степень стеатогепатита и множество других сенсибилизирующих факторов. При алкогольной ФЛП переход к циррозу, связанный с продолжением употребления алкоголя, хорошо задокументирован, но процесс, связанный с безалкогольной ФЛД, менее ясен.
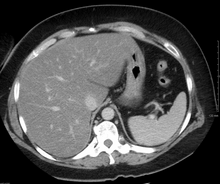 Печень стеатоз (жировая болезнь печени) на КТ
Печень стеатоз (жировая болезнь печени) на КТ 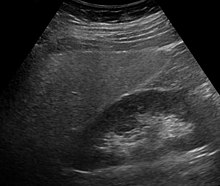 УЗИ, показывающее диффузную повышенную эхогенность печени.
УЗИ, показывающее диффузную повышенную эхогенность печени. | Диагностическая схема | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ‡ Критерии неалкогольной жировой болезни печени:. потребление этанола менее 20 г / день для женщин и 30 г / день для мужчин | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
У большинства людей симптомы отсутствуют. обычно обнаруживаются случайно из-за аномальных функциональных тестов печени или гепатомегалии, отмеченных при несвязанных медицинских состояниях. Повышенные ферменты печени обнаруживаются у 50% пациентов с простым стеатозом. Уровень аланинтрансаминазы (ALT) в сыворотке крови обычно выше, чем уровень аспартаттрансаминазы (AST) в безалкогольном варианте и наоборот при алкогольном FLD (AST: ALT более 2: 1). Простой анализ крови может помочь определить степень заболевания, оценив степень фиброза печени. Например, индекс соотношения АСТ и тромбоцитов (оценка APRI) и несколько других оценок, рассчитываемых по результатам анализа крови, могут определять степень фиброза печени и прогнозировать образование рака печени в будущем.
Визуализация исследования часто получаются в процессе оценки. Ультразвуковое исследование выявляет «светлую» печень с повышенной эхогенностью. Медицинская визуализация может помочь в диагностике ожирения печени; жирная печень имеет более низкую плотность, чем селезенка на компьютерной томографии (КТ), и жир кажется ярким на T1-взвешенном магнитном резонансные изображения (МРТ). Магнитно-резонансная эластография, вариант магнитно-резонансной томографии, исследуется как неинвазивный метод диагностики прогрессирования фиброза. Гистологическая диагностика с помощью биопсии печени является наиболее распространенной. точный показатель прогрессирования фиброза и жировой прослойки печени по состоянию на 2018 год.
Снижение потребления калорий как минимум на 30% или примерно на 750–1000 ккал / день приводит к улучшению стеатоза печени. Для людей с НАЖБП или НАСГ было показано, что потеря веса с помощью комбинации диеты и физических упражнений улучшает или решает болезнь. В более серьезных случаях было показано, что препараты, снижающие инсулинорезистентность, гиперлипидемию, а также препараты, вызывающие потерю веса, такие как бариатрическая хирургия, а также витамин Е улучшают или устраняют функцию печени.
Бариатрическая хирургия, хотя в 2017 году не рекомендовалось только для лечения жировой болезни печени (ЖБП), было показано, что у более чем 90% людей, перенесших эту операцию, излечивает ФЛП, НАЖБП, НАСГ и прогрессирующий стеатогепатит. для лечения ожирения.
Было показано, что в случае длительного полного парентерального питания, вызванного жировой болезнью печени, холин облегчает симптомы. Это может быть связано с дефицитом метионинового цикла.
НАЖБП поражает около 30% людей в западных странах и 10% людей в Азии. В Соединенных Штатах частота составляет около 35%, из которых около 7% имеют тяжелую форму НАСГ. НАЖБП поражает около 10% детей в США.
Однако НАЖБП наблюдается почти у 80% людей с ожирением, у 35% из которых прогрессирует до НАСГ, а вес достигает 20% от нормального. людей, несмотря на отсутствие доказательств чрезмерного употребления алкоголя. ФЛД является наиболее частой причиной аномальных функциональных тестов печени в США. Жирная печень более распространена у латиноамериканцев, чем у белых, причем чернокожие люди имеют наименьшую восприимчивость.
В исследовании детей 90-х было обнаружено, что 2,5% рожденных в 1991 и 1992 гг. УЗИ в 18 лет при неалкогольной жировой болезни печени; пять лет спустя временная эластография (фиброскан) обнаружила, что более 20% имеют жировые отложения в печени, что указывает на неалкогольную жировую болезнь печени; половина из них была классифицирована как тяжелая. Сканирование также показало, что 2,4% имели рубцевание печени, которое может привести к циррозу.
| Классификация | D |
|---|---|
| Внешние ресурсы |