| Интубация трахеи | |
|---|---|
 Анестезиолог с помощью видеоларингоскопа Glidescope для интубации трахеи страдающего ожирением пожилого человека с сложной анатомией дыхательных путей Анестезиолог с помощью видеоларингоскопа Glidescope для интубации трахеи страдающего ожирением пожилого человека с сложной анатомией дыхательных путей | |
| ICD-9-CM | 96.04 |
| MeSH | D007442 |
| Код OPS-301 | 8-701 |
| MedlinePlus | 003449 |
| [редактировать в Викиданных ] | |
интубация трахей, обычно обозначаемая просто как интубация, представляет собой введение гибкой пластиковой трубки в трахею (дыхательное горло) для поддержания открытого дыхательных путей или для использования в качестве канала для определенных лекарств. Его проводят у тяжелораненых, больных часто под наркозом пациентов для облегчения вентиляции легких, включая механической вентиляции, и для предотвращения возможности удушья или обструкция дыхательных путей.
Наиболее широко используемым путем является оротрахеальный путь, при котором эндотрахеальная трубка вводится через рот, а голосовой аппарат - в трахею. При аппарате назотрахеальной процедуры вводится эндотрахеальная трубка через нос и голосовой в трахею. Другие методы интубации связаны с хирургическим вмешательством и включают крикотиротом (используется почти исключительно в экстренных случаях) и трахеотомию, которые используются в основном в ситуациях, когда требуется длительная потребность в поддержке дыхательных путей.
это 11 инвазивная и неудобная медицинская процедура, интубация обычно выполняется после введения общей анестезии и нервно-мышечной блокирующий препарат. Однако его можно проводить у бодрствующего пациента с местной или местной анестезией или в экстренных случаях без какой-либо анестезии. Интубацию обычно облегчают использование обычного ларингоскопа, гибкого волоконно-оптического бронхоскопа или видеоларингоскопа для идентификации голосовых связок и прохождения трубки. между ними в трахею, а не в пищевод. В качестве альтернативы можно использовать другие устройства и методы.
После интубации трахеи баллонную манжету обычно надувают чуть выше дальнего конца трубки, чтобы закрепить ее на месте, предотвратить утечку дыхательных газов и защитить трахеобронхиальное дерево. из нежелательного вещества, как желудочная кислота. Затем трубку прикрепляют к лицу или шее и подключают к тройнику, анестезиологическому дыхательному контуру, маске клапана мешка или механическому вентилятору . Как только отпадет легких в искусственной вентиляции или защите дыхательных путей, трахеальную трубку удаляют; это называется экстубацией трахеи (или деканюляцией, в случае хирургического вмешательства в дыхательные пути, такого как крикотиротомия или трахеотомия).
На протяжении веков трахеотомия считалась единственным надежным методом интубации трахеи. Однако, как только небольшая часть пациентов выжила после операции, врачи прибегали к трахеотомии только в крайнем случае - пациента, почти умерли. Однако только в конце 19 века успехи в понимании анатомии и физиологии, а также понимание микробной теории болезни улучшили результат этой операции до такой степени, что ее можно было считать приемлемым лечением. Также в то время достижения в области эндоскопических инструментов улучшились до такой степени, что прямая ларингоскопия стала жизнеспособным средством защиты дыхательных путей нехирургическим оротрахеальным путем. К середине 20 века трахеотомия, а также эндоскопия и нехирургическая интубация трахеи превратились из редко используемых процедур в основные инструменты анестезиологии, реанимации, неотложная медицина и ларингология.
интубация трахеи может быть связана с осложнениями, такими как сломанные зубы или разрывы тканей из верхние дыхательные пути. Это также может быть связано с смертельным осложнениями, такими как легочная аспирация содержимого желудка, которая может привести к тяжелому и иногда смертельному химическому аспирационному пневмониту или нераспознанной интубации пищевода., что может привести к смертельному аноксии. По этой возможности затруднения из-за необычной анальной системы дыхательных путей или других неконтролируемых путей тщательно оценивается перед интубацией трахеи. Всегда должны быть альтернативные стратегии защиты дыхательных путей.
Интубация трахеи метод в различных ситуациях, когда болезнь или медицинская процедура не позволяют человеку поддерживать чистоту дыхательных путей, дыхание и насыщение крови кислородом. В этих обстоятельствах добавление кислорода с использованием простой для лица неадекватно.
Возможно, наиболее частым показанием к интубации трахеи является введение трубопровода, через который закись азота или летучие анестетики можно вводить. Общие анестетики, опиоиды и нервно-мышечные блокаторы ослаблять или даже отменять респираторный двигатель. Хотя это не единственный способ поддержки проходимость дыхательных путей во время общей анестезии, интубация трахеи наиболее надежные средства оксигенации и вентиляции и максимальная степень защиты от срыгивания и легочной аспирации.
Повреждение головного мозга (например, массивный инсульт, непроникающая травма головы, интоксикация или отравление ) подавленному уровню сознания. Когда это становится серьезным, вплоть до ступора или комы (определяется как оценка по шкале комы Глазго менее 8), динамический коллапс внешнего мышцы дыхательных путей препятствие прохождению дыхательных путей, препятствие свободному потоку воздуха в легкие. Кроме того, защитные рефлексы дыхательных путей, такие как кашель и глотание, могут быть ослаблены или отсутствовать. Интубация трахеи часто требуется для восстановления проходимости (относительного отсутствия закупорки) дыхательных путей и трахеобронхиального дерева от легочной аспирации желудочного содержимого.
Пациенту может потребоваться интубация с низким содержанием кислорода и насыщением кислородом крови, вызванным недостаточным дыханием (гиповентиляция ), приостановкой (апноэ ) или когда легкие неспособны предоставить газы в крови в достаточной степени. Такие пациенты, которые могут бодрствовать и бодрствовать, обычно находятся в критическом состоянии с мультисистемным заболеванием или множественными тяжелыми травмами. Примеры таких состояний включают травму шейного отдела позвоночника, множественные переломы ребер, тяжелую пневмонию, острый респираторный дистресс-синдром (ARDS) или близкий - тонущий. В частности, интубация рассматривается, если артериальное парциальное давление кислорода (PaO 2) меньше 60 миллиметров ртутного столба (мм рт.) При вдыхании вдыхаемого O 2 с концентрацией (FIO 2 ) 50% или выше. У пациентов с повышенным уровнем углекислого газа в артериальной крови, парциальным давлением в артериальной крови CO 2 (PaCO 2) выше 45 мм рт. Ст. При ацидемии. потребует интубации, особенно если серия экспериментов показывает улучшение качества респираторного ацидоза. Независимо от лабораторных значений, эти рекомендации всегда интерпретируются в клиническом контексте.
Фактическая или предполагаемая обструкция дыхательных путей является частым показанием для интубации трахеи. Опасная для жизни обструкция дыхательных путей может, когда в дыхательных путях застревает инородное тело ; это особенно часто у младенцев и детей ясельного возраста. Тяжелая тупая или проникающая травма лица или шеи может сопровождаться опухолью и расширяющейся гематомой или травмой гортань, трахея или бронхи. Обструкция путей также часто встречается у людей, перенесших отравление дымом, ожоги внутри или около дыхательных путей или эпиглоттит. Устойчивая генерализованная судорожная активность и ангионевротический отек - другие частые причины опасной для жизни обструкции дыхательных путей, которая может потребовать интубации трахеи для защиты дыхательных путей.
Диагностические или терапевтические манипуляции с дыхательными путями (например, бронхоскопия, лазерная терапия или стентирование брон ) могут периодически нарушать способность дышать; в таких ситуациях может потребоваться интубация.
 Ручки для ларингоскопов с набором лезвий Миллера (большие взрослые, маленькие взрослые, дети, младенцы и новорожденные)
Ручки для ларингоскопов с набором лезвий Миллера (большие взрослые, маленькие взрослые, дети, младенцы и новорожденные)  Ларингоскопы ручка с набором лезвий Macintosh (большие взрослые, маленькие взрослые, дети, младенцы и новорожденные)
Ларингоскопы ручка с набором лезвий Macintosh (большие взрослые, маленькие взрослые, дети, младенцы и новорожденные)  Ларингоскопия
Ларингоскопия Подавляющее большинство интубаций трахеи включает использование смотрового инструмента того или иного типа. Современный ламингоскоп состоит из ручки, набора батарей, питающих свет, и сменных лезвий, которые могут быть прямыми или изогнутыми. Это устройство предназначено для того, чтобы ларингоскопист мог непосредственно осматривать гортань. Из-за широкой доступности таких устройств метод слепой интубации трахеи сегодня редко, хотя он все еще может быть полезен в особых ситуациях, таких как стихийные бедствия или антропогенные катастрофы. В условиях догоспитальной неотложной помощи цифровая интубация может потребоваться, если пациент находится в положении, которое делает невозможным прямое ларингоскопию. Например, фельдшер может использовать цифровую интубацию, если пациент застрял в перевернутом положении в транспортном средстве после столкновения с автомобилем с длительным временем выхода.
Решение об использовании или изогнутого лезвия ларингоскопа частично зависит от конкретного анатомических дыхательных путей, а частично личного опыта и предпочтений ларингоскописта. Лезвие Macintosh является наиболее широко используемым изогнутым лезвием ларингоскопа, а лезвие Миллера - самым популярным типом прямого лезвия. Лезвия ларингоскопа Miller и Macintosh доступны в размерах от 0 (младенец) до 4 (большой взрослый). Есть много других стилей прямых и изогнутых лезвий с такими аксессуарами, как зеркала для увеличения поля зрения и даже порты для введения кислорода. Эти специальные лезвия в первую очередь предназначены для использования анестезиологами и отоларингологами, чаще всего в операционной.
Волоконно-оптические ларингоскопы становятся все более доступными с 1990-х годов. В отличие от обычного ларингоскопа, эти устройства позволяют ларингоскописту косвенно просматривать гортань. Это дает большую пользу в ситуации, когда оператору необходимо вокруг острого изгиба, чтобы визуализировать с помощью интубации. Видеоларингоскопы - это специализированные волоконно-оптические ларингоскопы, используемые в цифровой датчик видеокамеры, позволяющий оператору видеть голосовую щель и гортань на видеомониторе. Другими «неинвазивными» устройствами, которые используются для интубации трахеи, служат дыхательный путь ларингеальной маски (используемый в качестве канала для установки эндотрахеальной трубки) и Airtraq.
 эндотрахеальный зонд с трубкой, полезный для облегчения интубации трахеи
эндотрахеальный зонд с трубкой, полезный для облегчения интубации трахеи Интубационный зонд - это гибкий металлический провод, предназначенный для вставки в эндотрахеальную трубку, чтобы трубка лучше соответствовала анатомии верхних дыхательных путей конкретного человека. Это вспомогательное средство обычно используется при сложной ларингоскопии. Как и в случае с лезвиями ларингоскопа, существует несколько типов таких стилетов, как Verathon Stylet, который специально разработан с учетом угла лезвия 60 ° видеоларингоскопа GlideScope.
Устройство для введения трахеальной трубки Эшмана (также называемый «эластичный буж десен») представляет собой специальный тип стилета, средство для облегчения трудной интубации. Это гибкое устройство длины длины 60 см (24), 15 французских (диаметр 5 мм) с небольшим углом «хоккейной клюшки» на дальнем конце. В отличие от традиционного интубационного стилета, интродьюсер трахеальной трубки Эшмана обычно вводится в трахею, а используется в качестве направляющей, по которой можно провести эндотрахеальную трубку (аналогично технике Сельдингера ). Этот метод считается атравматичным средством интубации трахеи, этот метод интродьюсер трахеальной трубки Эшмана значительно менее жесткий, чем обычный стилет.
Обменник трахеальной трубки представляет собой полый катетер, Длина от 56 до 81 см (от 22,0 до 31,9 дюйма), которую можно использовать для удаления и замены трахеальных трубок без необходимости ларингоскопии. Катетер для обмена дыхательных путей Кука (CAEC) - еще один пример этого типа катетера; это устройство имеет центральный просвет (полый канал), через который может подаваться кислород. Катетеры для воздухообмена - это длинные полые катетеры, которые часто имеют разъемы для струйной вентиляции, вентиляции или вдувания кислорода. Также можно подключить катетер к капнографу для мониторинга дыхания.
Световой стилет - это устройство, в котором используется принцип трансиллюминации для облегчения слепой оротрахеальной интубации (метод интубации, при котором ларингоскопист не просматривает голосовую щель).
 Эндотрахеальная трубка с манжетой, изготовленная из поливинилхлорида
Эндотрахеальная трубка с манжетой, изготовленная из поливинилхлорида  Двухпросветная эндотрахеальная трубка Карленса, используемая для хирургических операций на грудной клетке, таких как лобэктомия ВАТС
Двухпросветная эндотрахеальная трубка Карленса, используемая для хирургических операций на грудной клетке, таких как лобэктомия ВАТС Эндотрахеальная трубка - это катетер, который вводится в трахею с основной целью создания и поддержания проходимости (открытого и беспрепятственного) дыхательного пути. Трахеальные трубки часто используются для обеспечения проходимости дыхательных путей в условиях общей анестезии, интенсивной терапии, искусственной вентиляции легких и неотложной медицинской помощи. Доступно множество различных типов трахеальных трубок, подходящих для различных применений. Эндотрахеальная трубка - это особый тип трахеальной трубки, которая почти всегда вводится через рот (оротрахеальный) или нос (назотрахеальный). Это дыхательный канал, предназначенный для введения в дыхательные пути тяжело травмированных, больных или находящихся под наркозом пациентов для выполнения механической вентиляции легких с положительным давлением и предотвращения возможности аспирации. или обструкция дыхательных путей. Эндотрахеальная трубка имеет фитинг, предназначенный для подключения к источнику газа, такого как кислород. На другом конце находится отверстие, через которое такие газы направляются в легкие, и может также входить баллон (называемый манжетой). Конотрахеальной трубки расположен над килем (до разделения трахеи на каждое легкое) и запечатан внутри трахеи, так что легкие могут вентилироваться одинаково. Трахеостомическая трубка - это еще один тип трахеальной трубки; эта изогнутая металлическая или пластиковая трубка длиной 2–3 дюйма (51–76 мм) вводится в трахеостомию стому или в разрез крикотиротомии.
Для обеспечения адекватный обмен кислорода и двуокись углерода для доставки кислорода в более высоком уровнех, чем в воздухе, или для подачи других газов, таких как гелий, азот оксид, закись азота, ксенон или некоторые летучие анестетики, такие как десфлуран, изофлуран или севофлуран. Их также можно использовать в качестве пути введения определенных лекарств, таких как бронходилататоры, ингаляционные кортикостероиды и препараты, используемые для лечения остановки сердца, например атропин, адреналин, лидокаин и вазопрессин.
Первоначально изготовленные из латексного каучука, большинство современных эндотрахеальных трубок сегодня построены из поливинилхлорид. Для специальных применений также доступны трубки, изготовленные из силиконовой резины, армированной проволокой силиконовой резины или нержавеющей стали. Для использования человеком трубы имеют внутренний диаметр от 2 до 10,5 мм (от 0,1 до 0,4 дюйма). Размер выбирается в зависимости от размера тела пациента, меньшие размеры используются для младенцев и детей. Большинство эндотрахеальных трубок имеют надувные манжеты, которые закрывают трахеобронхиальное дерево от утечки дыхательных газов и легочной аспирации желудочного содержимого, крови, секретов и других жидкостей. Также доступны трубки без манжетов, хотя их использование ограничено в основном детьми (у маленьких детей перстневидный хрящ является самой узкой частью дыхательных путей и обычно обеспечивает достаточное уплотнение для механической вентиляции).
В дополнение к манжетам или без них также доступны предварительно сформированные эндотрахеальные трубки. Пероральные и назальные пробирки RAE (названные в честь изобретателей Ринга, Адаира и Элвина) являются наиболее широко используемыми из предварительно сформированных трубок.
Существует ряд различных типов эндобронхиальных трубок с двойным просветом. трубки, имеющие как эндобронхиальные, так и эндотрахеальные каналы (трубки Карленса, Уайта и Робертшоу). Эти трубки обычно коаксиальные с двумя отдельными каналами и двумя отдельными отверстиями. Они включают эндотрахеальный просвет, который заканчивается трахеей, и эндобронхиальный просвет, дистальный конец которого расположен на 1-2 см в правом или левом главном бронхе. Существует также трубка Univent, которая имеет единственный просвет трахеи и встроенный эндобронхиальный блокатор . Эти трубки позволяют вентилировать оба легких или одно из них независимо. Однолегочная вентиляция (позволяющая легкому на операционной стороне разрушиться) может быть полезна во время торакальной хирургии, поскольку она может облегчить обзор хирурга и доступ к другим соответствующим структурам в грудной полости.
«Армированные» эндотрахеальные трубки представляют собой трубки из силиконовой резины, армированные проволокой. Они намного более гибкие, чем трубки из поливинилхлорида, но их трудно сжимать или перегибать. Это может сделать их полезными в ситуациях, когда ожидается, что трахея останется интубированной в течение длительного времени, или если шея будет оставаться согнутой во время операции. Большинство бронированных трубок имеют кривуюМагилла, но также доступные отформованные бронированные трубки RAE. Другой тип эндотрахеальной трубки имеет четыре небольших отверстия надувной манжеты, которые можно использовать для отсасывания трахеи или введения интратрахеальных препаратов при необходимости. Другие трубки (например, трубка Bivona Fome-Cuf) разработаны специально для использования в лазерной хирургии в дыхательных путях и вокруг них.
 Эндотрахеальная вставка в правильном положении на рентгенографии. Кончик отмечен стрелкой.
Эндотрахеальная вставка в правильном положении на рентгенографии. Кончик отмечен стрелкой.  Эндотрахеальная трубка недостаточно глубока. Кончик отмечен стрелкой.
Эндотрахеальная трубка недостаточно глубока. Кончик отмечен стрелкой. Ни один метод подтверждения установки трахеальной трубки не является 100% надежным. Соответственно, использование нескольких методов для подтверждения правильного размещения трубки широко широко считается стандартом лечения. Такие методы включают прямую визуализацию, когда кончик трубки проходит через голосовую щель, или непрямую визуализацию трахеальной трубки внутри трахеи с помощью устройства, как бронхоскоп. При расположенной трахеальной трубке одинаковые двусторонние звуки дыхания будут слышны при прослушивании грудной клетки с помощью стетоскопа, и не будет звука при прослушивании области над желудком. Равный двусторонний подъем и опускание грудной клетки будет очевиден при вентиляционных экскурсиях. Небольшое количество водяного пара также будет обнаруживаться в просвете трубки при каждом выдохе, и в трахеальной трубке никогда не будет содержимого желудка.
В идеале, по крайней мере, одним из методов, используемых для подтверждения размещения трахеальной трубки, будет измерительный прибор . Форма волны капнография стала золотым стандартом для подтверждения размещения трубки в трахее. Другие методы, основанные на инструментах, включают использование колориметрического детектора углекислого газа в конце выдоха, самонадувающейся груши пищевода или устройства обнаружения пищевода. Дистальный конец расположенной трахеальной трубки расположен в средней части трахеи, примерно на 2 см (1 дюйм) выше бифуркации киля; это может быть подтверждено рентгенограммой грудной клетки. Если он введен слишком глубоко в трахею (за пределами киля), кончик трахеальной трубки, скорее всего, в пределах правого главного бронха - ситуация, часто называемая «интубацией правого главного ствола». В этой ситуации левое легкое может не участвовать в вентиляции, что может привести к снижению содержания кислорода из-за несоответствия вентиляции / перфузии.
Интубация трахеи в экстренной ситуации может быть затруднена при использовании оптоволоконного бронхоскопа из-за крови, рвоты или секрета в дыхательных путях и плохого пациента. Из-за этого пациенты с массивной травмой лица, полной обструкцией верхних дыхательных путей, сильно сниженной вентиляцией или обильным кровотечением из верхних дыхательных путей не подходят для фиброоптической интубации. Волоконно-оптическая интубация под общим наркозом обычно требует двух квалифицированных. При использовании волоконно-оптических методов в отделении неотложной помощи сообщалось о достижении успеха 83–87%, при этом значительное носовое кровотечение наблюдается у 22% пациентов. Эти недостатки в некоторой степени ограничивают использование фибробронхоскопии в неотложных и неотложных ситуациях.
Персонал, имеющий опыт прямой ларингоскопии, не всегда сразу доступен в определенных условиях, где требуется экстренная интубация трахеи. По этой причине были разработаны специальные устройства, которые создают мостом к окончательному дыхательному пути. К таким устройствам относится ларингеальная маска, дыхательные пути с маной ротоглотки и пищеводно-трахеальная комбинированная трубка (Combitube ). Другие устройства, такие как жесткие стилеты, световой жезл (слепой метод) и непрямые оптоволоконные жесткие стилеты, такие как прицел Булларда, прицел Апшер и WuScope, также могут в качестве альтернативы прямого ларингоскопии. Каждое из этих устройств имеет свой уникальный набор преимуществ и недостатков, и ни одно из них не является эффективным при любых обстоятельствах.
 Ларингоскопы, подготовленные для экстренной анестезии
Ларингоскопы, подготовленные для экстренной анестезии Быстрая индукция следовать а интубация (RSI) - это особый метод индукции общей анестезии, обычно используется при неотложных операциях и других ситуациях, когда возможно, что пациенты имеют полный желудок. Цель RSI - минимизировать вероятность регургитации и легочной аспирации желудочного содержимого во время индукции общей анестезии и последующей интубации трахеи. RSI традиционно включает преоксигенацию с помощью плотно подогнанной кислородной маски с последующей последовательным введением внутривенного вызывающего сон и агента мышродействующего нервно-блокатора, такого как рокуроний, сукцинилхолин или цисатракурий безилат перед интубацией трахеи.
Одно важное различие между RSI и обычной интубацией трахеи заключается в том, что практикующий врач не помогает вручную вентиляции легкие после начала общей анестезии и прекращения дыхания до тех пор, пока трахея не будет интубирована и манжета не надута. Другой особенностью ручного инструмента RSI является приложение «давление на перстневидный хрящ » к перстневидному хрящу, часто называемое «маневром Селлика», передним инструментом дыхательных путей и интубацией трахеи.
Названный в честь британского анестезиолога Брайана Артура Селлика (1918–1996), который впервые описал город в 1961 году, давление перстневидного хряща направлено на минимизацию возможностей регургитации и легочной аспирации желудочного содержимого. Давление на перстневидный хрящ широко использовалось в течение почти пятидесяти лет, несмотря на отсутствие убедительных доказательств в поддержке практики. Первоначальная статья Селлика была основана на небольшом размере выбора в то время, когда правил были высокие дыхательные объемы, наклон головой вниз и барбитуратная анестезия. Примерно с 2000 года накопился значительный объем доказательств, которые ставят под сомнение эффективности давления на перстневидный хрящ. Давление на перстневидный хрящ может фактически сместить пищевод в сторону, вместо того, чтобы сжимать его, как описать Селликом. Давление на перстневидный хрящ также может сжимать голосовую щель, что может препятствовать обзору ларингоскописта и фактически задержку в группе проходимости дыхательных путей.
Давление перстневидного хряща часто путают с маневром «BURP» (давление назад вверх и вправо). Хотя оба из них включают давление пальцев на переднюю часть (перед) гортанного аппарата, цель последней - улучшить вид голосовой щели во время ларингоскопии и интубации трахеи, а не предотвратить срыгивание. Как давление перстневидного кольца, так и маневр BURP может плохо сделать ларингоскопию.
RSI также может быть в догоспитальных неотложных ситуациях, когда пациент находится в сознании, но дыхательная недостаточность неизбежна (при сильной травме). Эта процедура обычно выполняется парамедиками. Летные фельдшеры часто используют RSI для интубации перед транспортировкой, потому что интубация в движущемся самолете с неподвижным крылом или вертолетом трудна из-за факторов окружающей среды. Пациент будет парализован и интубирован на земле перед транспортировкой самолетом.
 При крикотиротомии разрез или прокол выполняется через перстнещитовидную мембрану между щитовидным хрящом и перстневидным хрящом
При крикотиротомии разрез или прокол выполняется через перстнещитовидную мембрану между щитовидным хрящом и перстневидным хрящом  Крикотиротомия комплект
Крикотиротомия комплект Крикотиротомия - это разрез кожи и перстневидно-щитовидная мембрана для обеспечения проходимости дыхательных путей в определенных ситуациях жизни, таких как обструкция дыхательных путей инородным телом, отек Квинке или массивная травма лица. Крикотиротомия всегда выполняется в крайнем случае в случаях, когда оротрахеальная и назотрахеальная интубация невозможны или противопоказаны. Крикотиротомия выполняется проще и быстрее, чем трахеотомия, не требует манипуляций с шейным отделом позвоночника и связанных с меньшим осложнениями.
Самый простой метод выполнения техники - игольная крикотиротомия (также называемая чрескожная дилатационная крикотиротомия), при которой для пункции перстневидной мембраны используется внутривенный катетер большого диаметра (12–14 калибр ) . Затем через этот катетер можно ввести посредством струйной инсуффляции. Однако, крикотиротомия экстремальных методов спасти жизнь в качестве временных мер тех пор, пока не будет окончательно восстановлен проходимость дыхательных путей путей. Хотя игольчатая крикотиротомия может обеспечить адекватную оксигенацию, небольшой диаметр катетера для крикотиротомии недостаточно для удаления углекислого газа (вентиляции). После одного часа оксигенации апноэ через игольчатую крикотиротомию можно ожидать PaCO 2 более 250 мм рт.ст. и артериального pH менее 6,72, несмотря на насыщение кислородом 98% или больше. Более окончательный проходимость дыхательных путей может быть обеспечен путем выполнения хирургической крикотиротомии, при которой эндотрахеальная трубка от 5 до 6 мм (от 0,20 до 0,24 дюйма) может быть введена через более крупный разрез.
Некоторые производители продают промышленную крикотиротомию. наборы, которые позволяют использовать либо чрескожную дилатацию с проводным контролем (метод Сельдингера), либо классический хирургический метод введения катетера из поливинилхлорида через перстнещитовидную мембрану. Наборы можно хранить в отделениях неотложной помощи и операционной, а также в машинах скорой помощи и в других выбранных догоспитальных настройках.
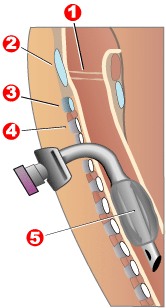 Схема трахеостомической трубки в трахее :. 1 - Голосовые складки. 2 - Щитовидный хрящ. 3 - Перстневидный хрящ. 4 - Трахеальные кольца. 5 - Баллонная манжета
Схема трахеостомической трубки в трахее :. 1 - Голосовые складки. 2 - Щитовидный хрящ. 3 - Перстневидный хрящ. 4 - Трахеальные кольца. 5 - Баллонная манжета Трахеотомия заключается в надрезе передней части шеи и открытии прямого дыхательного пути через разрез в трахее. Образовавшееся отверстие может независимо служить в качестве дыхательного пути или в качестве места для введения трахеостомической трубки; эта трубка позволяет человеку дышать без использования носа или рта. Вскрытие может быть выполнено с помощью скальпеля или иглы (называемые используемыми и чрескожными хирургическими методами соответственно), и оба метода широко используются в современной практике. Чтобы ограничить риск повреждений возвратных гортанных нервов (нервы, которые контролируют голосовой ящик ), трахеотомия выполняется как можно выше в трахее. Если поврежден только один из этих нервов, у пациента может быть нарушен голос (дисфония ); если оба нерва повреждены, пациент не сможет говорить (афония ). В остром состоянии показания к трахеотомии аналогичны показаниям к крикотиротомии. При хронических заболеваниях показания к трахеотомии, включая необходимость длительной искусственной вентиляции легких и удаления секретов трахеи (например, у пациентов в коме или обширных хирургических вмешательствах на голове и шее).
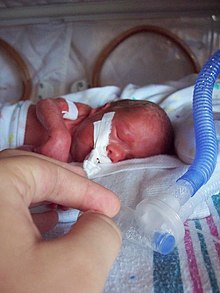 A недоношенные дети массой 990 граммов (35 унций), интубированные и требующие искусственной вентиляции легких в отделении интенсивной терапии новорожденных
A недоношенные дети массой 990 граммов (35 унций), интубированные и требующие искусственной вентиляции легких в отделении интенсивной терапии новорожденных Имеются значительные различия в анатомии дыхательных путей и физиологии дыхания у детей и взрослых, и они должны быть тщательно приняты во внимание перед выполнением интубации трахеи любого педиатрического пациента. Различия, которые весьма значительны для младенцев, постепенно исчезают по мере приближения человеческого тела к зрелому возрасту и индекс массы тела.
Для младенцев и маленьких детей оротрахеальная интубация легче, чем назотрахеальный путь. Назотрахеальная интубация несет в себе риск смещения аденоидов и носового кровотечения. Несмотря на большую сложность, путь назотрахеальной интубации предпочтительнее оротрахеальной интубации у детей, находящихся в отделении интенсивной терапии и требующих длительной интубации, поскольку этот путь позволяет более надежно фиксировать трубку. Как и в случае со взрослыми, существует ряд устройств, специально разработанных для помощи при сложной интубации трахеи у детей. Подтверждение правильного положения трахеальной трубки выполняется так же, как и у взрослых пациентов.
Поскольку дыхательные пути у ребенка узкие, небольшое количество голосовой или трахеальной набухшей может вызвать критическую обструкцию. Введение трубки, которая слишком велика по сравнению с диаметром трахеи, может вызвать отек. И наоборот, установка слишком маленькой трубки может привести к неспособности обеспечить эффективную вентиляцию с положительным давлением из-за ретроградного выхода газа через голосовую щель и через рот и нос (что часто называется «утечкой» вокруг трубки). Чрезмерную утечку обычно можно исправить, вставив трубку большего размера или трубку с манжетой.
Кончик правильно установленной трахеальной трубки будет находиться в середине трахеи, между ключицами на переднезадний рентгенограмма грудной клетки. Правильный диаметр трубки - это такой диаметр, при котором при давлении около 25 см (10 дюймов) водяного столба возникает небольшая утечка. Подходящий внутренний диаметр эндотрахеальной трубки примерно равен диаметру мизинца ребенка. Подходящую длину эндотрахеальной трубки можно определить, удвоив расстояние от угла рта ребенка до слухового прохода. Для недоношенных младенцев внутренний диаметр 2,5 мм (0,1 дюйма) является подходящим размером для трахеальной трубки. Для младенцев с нормальным гестационным возрастом внутренний диаметр 3 мм (0,12 дюйма) является подходящим размером. Для нормально питающихся детей в возрасте 1 года и старше используются две формулы для определения подходящего диаметра и глубины для интубации позвоночника. Внутренний диаметр в мм составляет (возраст пациента в годах + 16) / 4, тогда как соответствующая глубина введения в см составляет 12+ (возраст пациента в годах / 2).
У новорожденных во время интубации рекомендуется свободный поток кислорода, поскольку нет доказательств пользы от рекомендаций 2011 NRP, больше нет.
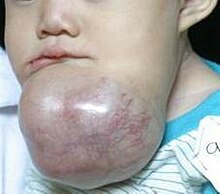 Предполагается, что интубация трахеи будет затруднена для этого ребенка с массивной амелобластомой
Предполагается, что интубация трахеи будет затруднена для этого ребенка с массивной амелобластомой Интубация трахеи - непростая процедура, и последствия ее неудачи серьезности. Поэтому пациента заранее тщательно обследуют на предмет трудностей или осложнений. Это включает в себя сбор истории болезни пациента и выполнение медицинского осмотра, результаты которого могут быть оценены по одной из нескольких систем классификации. Предлагаемая хирургическая процедура (например, операция на голове и шее или бариатрическая операция ) может привести к возникновению трудностей с интубацией. Многие люди имеют необычную анатомию дыхательных путей, например, те, у кого ограничены движения шеи или челюсти, или те, у кого есть опухоли, глубокий отек из-за травмы или из-за аллергии, аномалии развития челюсть или избыток жировой ткани лица и шеи. При использовании обычных ларингоскопических методов интубация трахеи у таких пациентов может быть затруднена или даже невозможна. Вот почему все лица, выполняющие интубацию трахеи, должны быть знакомы с alt. Оригинальные методы защиты дыхательных путей. Использование гибкого оптоволоконного бронхоскопа и аналогичных устройств стало одним из предпочтительных методов лечения таких случаев. Однако для этих устройств требуется другой набор навыков, чем для обычной ларингоскопии, и они дороги в приобретении, обслуживании и ремонте.
При изучении истории болезни пациента спрашивают о каких-либо значимых признаках или симптомы, такие как затруднение речи или затруднение дыхания. Это может указывать на обструкцию поражений в различных местах в пределах верхних дыхательных путей, гортани или трахеобронхиального дерева. Анамнез предыдущей операции (например, предыдущий спондилодез ), травмы, лучевая терапия или опухоли, исследующие голову, шею и верхнюю часть грудной клетки также может указывать на электрическую трудную интубацию. Также отмечен предыдущий опыт интубации трахеи, особенно сложной интубации, длительной интубации (например, в отделении интенсивной терапии) или предшествующей трахеотомии.
Важен подробный физический осмотр дыхательных путей, в частности:
Многие системы классификации были разработаны в попытке предсказать сложность интубации трахеи, в том числе система классификации Кормака -Лехана, Шкала сложности интубации (IDS) и оценка Маллампати. Оценка Маллампати на основе наблюдении, что размер основания языка влияет на сложность интубации. Его определяют, глядя на анатомию рта, в частности на видимость основания небного язычка, фасциальных столбов и мягкого неба. Хотя такие медицинские системы оценки могут помочь в испытаниях, нельзя доверять ни одной шкале или комбинации тестов для конкретных пациентов, трудно интубировать. Кроме того, одно исследование опытных анестезиологов по широко используемой системе классификации Кормака - Лехана показало, что они не выставляли баллы для одних и тех же пациентов с течением времени, и что только 25% смогли правильно определить четыре степени широко используемой системы классификации Кормака - Лехана.. При определенных экстренных обстоятельствах (например, тяжелая травма головы или подозрение на травму шейного отдела позвоночника) может быть невозможно полностью использовать эти данные физического осмотра и различные системы прогнозирования сложности интубации трахеи. В недавнем Кокрановском систематическом обзоре изучалась чувствительность и специфичность различных прикроватных тестов, обычно используется для прогнозирования трудностей в системе проходимости дыхательных путей. В таких случаях можно легко доступны альтернативные методы защиты дыхательных путей.
Интубация трахеи обычно считается лучшим методом обеспечения дыхательных путей в самых различных обстоятельствах, поскольку она обеспечивает самые надежные средства оксигенации и вентиляции и максимальную степень защиты от регургитации и легочной аспирации. Однако интубация трахеи требует большого клинического опыта, чтобы справиться с ней, и осложнения могут быть даже при правильном выполнении.
Чтобы интубация трахеи была простой, необходимо наличие четырех анатомических функций: адекватное открытие рта (полный диапазон движений). височно-нижнечелюстного сустава), достаточное пространство глотки (определяется путем исследования части рта ), достаточное поднижнечелюстное пространство (расстояние между щитовидным хрящом и подбородком, пространство, в котором язык должен быть перемещен, чтобы для осмотра голоса щели ларигоскописту) и адекватное удлинение шейного отдела позвоночника в атланто-затылочном суставе. Если любая из этих переменных каким-либо образом нарушена, следует ожидать, что интубация будет затруднена.
Незначительные осложнения часто после ларингоскопии и введения ротрахеальной трубки. Обычно они непродолжительны, такие как ангина, разрывы губ или десен или других структур в верхних дыхательных путях, сколы, переломы или с зубов и травмы носа. Другие распространенные, но ускоряют более сложные регулярные операции включают или нелярное сердцебиение, высокое кровяное давление, повышенное внутричерепное и внутричерепное давление и бронхоспазм.
Более серьезные осложнения включают ларингоспазм, перфорацию трахеи или пищевода, легочную аспирацию желудочного содержимого или другие инородные тела, перелом или вывих шейного отдела позвоночника, височно-нижнечелюстной сустав или черпаловидный хрящ, пониженное содержание кислорода, повышенный уровень углекислого газа в артериальной крови и вокал слабая шнура. В дополнение к этим осложнениям, интубация трахеи через нос несет риск тяжелого ущерба аденоидов и среднего носового кровотечения. Новые технологии, такие как гибкая волоконно-оптическая ларингоскопия, показали лучшие в снижении частоты некоторых из этих осложнений, хотя наиболее частой причиной травм при интубации остается недостаток навыков ларингоскописта.
Также могут быть осложнения. тяжелые и длительные или постоянные, такие как повреждение голосовых связок, перфорация пищевода и заглоточный абсцесс, интубация бронхов или повреждение нерва. Они могут быть даже непосредственно опасными для жизни, например, ларингоспазм и отрицательное давление отек легких, аспирация, нераспознанная интубация пищевода или случайное отсоединение или смещение трахеальной трубки. Потенциально фатальные осложнения, чаще связанные с длительной интубацией или трахеотомией, включая нарушение связи между трахеей и близлежащими структурами, такими как безымянная артерия (трахеономинальная артерия фистула ) или пищевод (трахеоэзофагеальный свищ ). Другие большие осложнения включают обструкцию дыхательных путей из-за потери жесткости трахеи, вентилятор-ассоциированной пневмонии и сужения голосовой щели или трахеи. Давление в манжете контролируется, чтобы избежать осложнений от чрезмерного накачивания, многие из которых связаны с чрезмерным давлением в манжете , ограничивающим кровоснабжение оболочки оболочки трахеи. Проведенное в 2000 г. испанское исследование прикожной чрескожной трахеотомии показало общую частоту осложнений 10–15% и процедурную смертность 0%, что сопоставимо с результатами других серий, описанных в литературе из Нидерландов и США.
Неспособность защитить дыхательные пути с последующим нарушением оксигенации и вентиляции является опасным для жизни осложнений, которое, если немедленно не исправить, приводит к снижению содержания кислорода, повреждению мозга, сердечно-сосудистому коллапсу и смерти. При неправильном выполнении сопутствующие осложнения (например, нераспознанная интубация пищевода) могут быть быстро фатальными. Без подготовки и опыта таких осложнений высока. Случай Эндрю Дэвиса Хьюза из Изумрудного острова, штат Северная Каролина, неправильно интубирован и из-за нехватки кислорода получил серьезное повреждение мозга и умер. Например, среди парамедиков в нескольких городских сообществах США нераспознанная интубация пищевода или гипофарингеальная составляла от 6% до 25%. Хотя это не является обычным явлением, когда базовым методами неотложной медицинской помощи разрешается интубация, зарегистрированные показатели успеха всего 51%. В одном исследовании почти половина пациентов с неправильно установленными трахеальными трубками умерли в отделении неотложной помощи. Из-за этого в недавних изданиях Руководства по сердечно-легочной реанимации Американской кардиологической ассоциации роль интубации трахеи приуменьшается в других методах обеспечения проходимости дыхательных путей, таких как вентиляция мешком-клапан-маска и гортани. маска для дыхательных путей и Combitube. Недавние исследования более высокого качества показали отсутствие выживаемости или неврологических преимуществ эндотрахеальной интубации по сравнению с надгортанными устройствами для прохождения дыхательных путей (ларингеальная маска или Combitube).
Одно осложнение - непреднамеренная и нераспознанная интубация пищевода - это часто (так же часто) как 25% в руках неопытного персонала) и может привести к пагубным или даже фатальным последствиям. В таких случаях случайно попадает в желудок, откуда он не может быть поглощен системой кровообращения вместо легких. Если эту ситуацию не выявить и не исправить, смерть наступит от церебральной и сердечной аноксии.
Из 4460 заявлений в базе данных Проект закрытых претензий Американского общества анестезиологов (ASA), 266 (приблизительно 6%) были связаны с повреждением дыхательных путей. Из этих 266 случаев 87% травм были временными, 5% - постоянными или инвалидизирующими и 8% закончились смертью. Сложная интубация, возраст старше 60 лет и женский пол были связаны с жалобами на перфорацию пищевода или глотки. Ранние признаки перфорации присутствовали в 51% случаях перфорации, тогда как поздние последствия имели место в 65%.
Во время SARS и COVID-19 пандемии, интубация трахеи использовалась с вентилятором в тяжелых случаях, когда пациенту трудно дышать. Однако процедура сопряжена с риском инфицирования лица, осуществляющего уход.
Хотя она обеспечивает максимальную степень защиты от срыгивания и легочной аспирации, интубация трахей - не единственный способ сохранить проходимость дыхательных путей.. Альтернативные методы обеспечения проходимости дыхательных путей и доставки кислорода, летучие анестетики или другие дыхательные газы, включая дыхательные пути ларингеальной маски, i-gel, ротоглоточные дыхательные пути с манжетами, постоянное положительное давление в дыхательных путях (маска CPAP), носовая маска BiPAP, простая маска для лица и назальная канюля.
Общая анестезия часто используемых интубации трахеи в отдельных случаях, когда процедура непродолжительна, или процедуры, при которых глубина анестезии недостаточна для существенного нарушения вентиляционной функции. Даже при более длительных или более инвазивных процедурах общий наркоз можно ввести без интубации трахеи при условии тщательного отбора пациентов и благоприятного соотношения риска и пользы (т. Е. Риски, связанные с незащищенным Считается, что проходимость путей дыхательных меньше, чем риск интубации трахеи).
Управление проходимостью дыхательных путей можно разделить на закрытые или открытые в зависимости от используемой системы вентиляции. Интубация трахеи - типичный пример закрытой техники, поскольку вентиляция осуществляется по замкнутому контуру. Существует несколько открытых методов, таких как спонтанная вентиляция, апноэ или струйная вентиляция. У каждого есть свои преимущества и недостатки, которые определяют, когда его следует использовать.
Самопроизвольная вентиляция, традиционно выполняемая с помощью ингаляционного агента (например, индукция газа или ингаляционная индукция с использованием галотана или севофлурана), однако ее также можно выполнять с использованием внутривенной анестезии (например, пропофолом, кетамином или дексмедетомидином). Спонтанное дыхание с использованием использования внутривенного анестезии и высокопотока носового кислорода (STRIVE Hi) - это методика открытых дыхательных путей, в которой используется восходящее движение внутри пропофола, которое поддерживает вентиляцию на глубоком уровне анестезии. Он использовался в хирургии дыхательных путей в качестве альтернативы интубации трахеи.
Самое раннее известное изображение трахеотомии найдено на двух египетских табличках, датируемых примерно 3600 годом до нашей эры. 110-страничный папирус Эберса, египетский медицинский папирус, датируемый примерно 1550 годом до нашей эры, также упоминает трахеотомию. Трахеотомия была описана в Ригведе, санскритском тексте аюрведической медицине, написанном около 2000 г. до н.э. в древней Индии. Сушрута Самхита примерно 400 г. до н.э. - это еще один текст с индийского субконтинента по аюрведической медицине и хирургии, в котором упоминается трахеотомия. Асклепиад из Вифинии (около 124–40 до н. Э.) Часто упоминается как был первым врачом, выполнившим неэкстренную трахеотомию. Гален из Пергамон (129–199 гг. Н.э.) прояснил анатомию трахеи и был первым, кто действал, что гортань создает голос. В одном из своих экспериментов Гален использовал сильфон, чтобы надуть легкие мертвого животного. Ибн Сина (980–1037) описал использование интубации трахеи для облегчения дыхания в 1025 году в своей 14-томной медицинской энциклопедии. Канон медицины. В медицинском учебнике XII века «Аль-Тайсир» Ибн Зухр (1092–1162) - также известный как Авензоар - из Аль-Андалус дал правильное описание трахеотомии.
Первые подробные описания интубации трахеи и последующего искусственного дыхания животных были сделаны Андреасом Везалием (1514–1564) из Брюсселя. В своей знаменательной книге, опубликованной в 1543 году, De humani corporis fabrica он описал эксперимент, в котором он вводил тростник в трахею умирающего животного, чья грудная клетка была открыта и поддерживала вентиляцию. путем периодического вдува в тростник. Антонио Муса Брассавола (1490–1554) из Феррары успешно вылечил пациента, страдающего перитонзиллярным абсцессом, путем трахеотомии. Брассавола опубликовал свой отчет в 1546 году; эта операция была идентифицирована как первая успешная трахотомия, несмотря на многочисленные предыдущие упоминания об этой операции. К концу XVI века Иероним Фабрициус (1533–1619) описал в своих трудах полезную технику трахеотомии, хотя на самом деле он никогда не выполнял эту операцию сам. В 1620 году французский хирург (1550–1624) опубликовал отчет о четырех успешных трахеотомиях. В 1714 году анатом Георг Детхардинг (1671–1747) из Университета Ростока выполнил трахеотомию утопающей жертвы.
, несмотря на известные случаи использования его с древности, только в начале 19 века трахеотомия стала, наконец, признана законным средством лечения тяжелой обструкции дыхательных путей. В 1852 году французский врач Арман Труссо (1801–1867) представил серию из 169 трахеотомий в Académie Impériale de Médecine. 158 из них были выполнены для лечения крупа, а 11 - для «хронических заболеваний гортани». Между 1830 и 1855 годами в Париже было выполнено более 350 трахеотомий, большинство из них в Hôpital des Enfants Malades, Государственная больнице, с общим показателем выживаемости всего 20-25 человек. %. Это сопоставимо с 58% из 24 частной практики Труссо, которому было лучше благодаря большему послеоперационному уходу.
В 1871 году немецкий хирург Фридрих Тренделенбург (1844–1924) опубликовал статью статья, описывающая первую успешную плановую трахеотомию человека, которая будет выполнена с целью проведения общей анестезии. В 1888 году сэр Морелл Маккензи (1837–1892) опубликовал книгу, в которой обсуждались показания к трахеотомии. В начале 20 века трахеотомия стала жизненно важным методом лечения пациентов с паралитическим полиомиелитом, которым требовалась искусственная вентиляция легких. В 1909 году ларинголог из Филадельфии шевалье Джексон (1865–1958) описал технику трахеотомии, которая используется по сей день.
 Ларингоскопия. Из Гарсия, 1884
Ларингоскопия. Из Гарсия, 1884 В 1854 году испанский учитель пения по имени Мануэль Гарсия (1805–1906) стал первым человеком, который увидел функционирующую голосовую щель в живой человек. В 1858 г. французский педиатр Эжен Буше (1818–1891) разработал новую технику нехирургической оротрахеальной интубации для обхода обструкции гортани, возникшей в результате псевдомембраны, связанной с дифтерией . В 1880 году шотландский хирург Уильям Мейсуэн (1848–1924) сообщил об использовании им оротрахеальной интубации в качестве альтернативы трахеотомии, позволяющей пациенту с отеком голосовой щели дышать, а также в условиях общей анестезии с помощью хлороформ. В 1895 г. (1863–1922) из Берлина впервые описал прямую визуализацию голосовых связок с помощью модифицированного им эзофагоскопа для этой цели; он назвал это устройство автоскопом.
В 1913 году шевалье Джексон первым сообщил о большом успехе использования прямой ларингоскопии в качестве средства интубации трахеи. Джексон представил новое лезвие ларингоскопа, которое включает в себя компонент, который оператор может выдвигать, чтобы оставить место для прохождения интубационной трубки или бронхоскопа. Также в 1913 году нью-йоркский хирург Генри Х. Джейнвей (1873–1921) опубликовал результаты, которых он достиг с помощью недавно разработанного им ларингоскопа. Другим пионером в этой области был сэр Иван Уайтсайд Мэджилл (1888–1986), который разработал технику назотрахеальной интубации слепых в сознании, щипцы Magill, лезвие ларингоскопа Magill и несколько аппаратов для введения летучих анестетиков. агенты. Кривая Магилла эндотрахеальной трубки также названа в честь Магилла. Сэр Роберт Макинтош (1897–1989) представил изогнутый ларингоскоп в 1943 году; лезвие Macintosh остается и по сей день наиболее широко используемым лезвием ларингоскопа для оротрахеальной интубации.
Между 1945 и 1952 годами инженеры-оптики опирались на более ранние работы Рудольфа Шиндлера (1888–1968), разработав первую гастрокамеру. В 1964 году технология оптического волокна была применена к одной из этих первых гастрокамер для создания первого гибкого волоконно-оптического эндоскопа. Первоначально использованное в эндоскопии верхних отделов ЖКТ, это устройство было впервые использовано для ларингоскопии и интубации трахеи английским анестезиологом Питером Мерфи в 1967 году. Концепция использования стилета для замены или замены ротрахеальных трубок была предложена Finucane и Купшик в 1978 году, используя центральный венозный катетер.
. К середине 1980-х годов гибкий волоконно-оптический бронхоскоп стал незаменимым инструментом в сообществах пульмонологов и анестезиологов. цифровая революция 21 века принесла новые технологии в искусство и науку интубации трахеи. Несколько производителей разработали видеоларингоскопы, в которых используется цифровая технология, например, CMOS датчик активных пикселей (CMOS APS), чтобы получить изображение голосовой щели, чтобы трахея могут быть интубированы.
| На Викискладе есть материалы, относящиеся к Интубация трахеи. |