| Осложнение диабета | |
|---|---|
| Специальность | Эндокринология |
Осложнения сахарного диабета включают проблемы, которые быстро развиваются ( острый) или с течением времени (хронический) и может затронуть многие системы органов. Осложнения диабета могут резко ухудшить качество жизни и привести к длительной инвалидности. В целом, осложнения гораздо реже и менее серьезны у людей с хорошо контролируемым уровнем сахара в крови. Некоторые немодифицируемые факторы риска, такие как возраст начала диабета, тип диабета, пол и генетика, могут влиять на риск. Другие проблемы со здоровьем усугубляют хронические осложнения диабета, такие как курение, ожирение, высокое кровяное давление, повышенный уровень холестерина и отсутствие регулярные упражнения.
Диабетический кетоацидоз (DKA) - это острый и опасное осложнение, которое всегда требует неотложной медицинской помощи и требует немедленной медицинской помощи. Низкий уровень инсулина заставляет печень превращать жирную кислоту в кетон в качестве топлива (т.е. кетоз ); кетоновые тела являются промежуточными субстратами в этой метаболической последовательности. Это нормально, когда периодически, но может стать серьезной проблемой, если будет продолжаться. Повышенный уровень кетоновых тел в крови снижает pH крови, что приводит к DKA. При поступлении в больницу пациент с ДКА обычно обезвожен, дышит быстро и глубоко. Боль в животе является обычным явлением и может быть очень сильной. Уровень сознания обычно нормален до поздних стадий процесса, когда летаргия может перейти в кому. Кетоацидоз легко может стать достаточно серьезным, чтобы вызвать гипотензию, шок и смерть. Анализ мочи покажет значительные уровни кетоновых тел (которые превысили свой почечный порог уровень в крови, чтобы появиться в моче, часто до появления других явных симптомов). Своевременное и правильное лечение обычно приводит к полному выздоровлению, хотя смерть может наступить в результате неадекватного или несвоевременного лечения или из-за осложнений (например, отека мозга ). Кетоацидоз гораздо чаще встречается при диабете 1 типа, чем при диабете 2 типа.
Некетотическая гиперосмолярная кома (HNS) - острое осложнение, которое имеет много симптомов с DKA, но совершенно другого происхождения и разное лечение. У человека с очень высоким (обычно считается, что выше 300 мг / дл (16 ммоль / л)) уровнем глюкозы в крови вода осмотически выводится из клеток в кровь, и почки в конечном итоге начинают сбрасывать глюкозу. в мочу. Это приводит к потере воды и повышению осмолярности крови. Если жидкость не заменяется (перорально или внутривенно), осмотический эффект высоких уровней глюкозы в сочетании с потерей воды в конечном итоге приведет к обезвоживанию. Клетки организма становятся все более обезвоженными по мере того, как из них выводится и выводится вода. Электролитный дисбаланс также обычен и всегда опасен. Как и при ДКА, необходимо срочное лечение, обычно начинающееся с восполнения объема жидкости. Летаргия в конечном итоге может перейти в кому, хотя это чаще встречается при диабете 2 типа, чем при диабете 1.
Гипогликемия, или аномально низкий уровень глюкозы в крови, является острым осложнением нескольких методов лечения диабета.. В противном случае это бывает редко, как у пациентов с диабетом, так и у пациентов без диабета. Пациент может стать возбужденным, вспотевшим, слабым и иметь много симптомов симпатической активации вегетативной нервной системы, что приводит к ощущениям, подобным страху и неподвижной панике. Сознание может быть изменено или даже потеряно в крайних случаях, что может привести к коме, судорогам или даже повреждению мозга и смерти. У пациентов с диабетом это может быть вызвано несколькими факторами, такими как слишком много или неправильно рассчитанный инсулин, слишком много или неправильно рассчитанное время физических упражнений (упражнения снижают потребность в инсулине) или недостаток пищи (особенно глюкозы, содержащей углеводы). Разнообразие взаимодействий во многих случаях затрудняет идентификацию причин.
Точнее отметить, что ятрогенная гипогликемия обычно является результатом взаимодействия абсолютного (или относительного) избытка инсулина и нарушенной контррегуляции глюкозы при диабете 1 типа и прогрессирующем диабете 2 типа. Снижение инсулина, увеличение глюкагона и, в отсутствие последнего, увеличение адреналина являются основными контррегулирующими факторами глюкозы, которые обычно предотвращают или (более или менее быстро) корректируют гипогликемию. При инсулино-дефицитном диабете (экзогенном) уровни инсулина не снижаются при падении уровня глюкозы, а комбинация недостаточных ответов глюкагона и адреналина вызывает нарушение контррегуляции глюкозы.
Кроме того, снижение симпатоадреналовой реакции может вызвать неосведомленность о гипогликемии. Концепция вегетативной недостаточности, связанной с гипогликемией (HAAF) или синдрома Крайера при диабете, предполагает, что недавние случаи гипогликемии вызывают как нарушение регуляции глюкозы, так и неосведомленность о гипогликемии. Путем сдвига гликемических порогов для симпатоадреналовой кислоты (включая адреналин) и возникающих в результате нейрогенных ответов на более низкие концентрации глюкозы в плазме предшествующая гипогликемия приводит к порочному кругу повторяющейся гипогликемии и дальнейшему нарушению контррегуляции глюкозы. Во многих случаях (но не во всех) кратковременное предотвращение гипогликемии обращает вспять незнание гипогликемии у пораженных пациентов, хотя это легче в теории, чем в клиническом опыте.
В большинстве случаев гипогликемию лечат сладкими напитками или едой. В тяжелых случаях для лечения применяют инъекцию глюкагона (гормон, действие которого в значительной степени противоположно эффектам инсулина) или внутривенное вливание декстрозы, но обычно только если человек без сознания. В любом конкретном случае глюкагон будет работать только один раз, поскольку он использует запасенный гликоген в печени в качестве источника глюкозы; при отсутствии таких запасов глюкагон в значительной степени неэффективен. В больницах часто применяют декстрозу внутривенно.
Диабетическая кома - это неотложная медицинская помощь, при которой человек с сахарным диабетом находится в коме (без сознания) из-за одного из острых осложнений диабета:
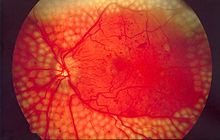 Изображение глазного дна с разбросом лазерной хирургии при диабетической ретинопатии
Изображение глазного дна с разбросом лазерной хирургии при диабетической ретинопатии Повреждение мелких кровеносных сосудов приводит к микроангиопатии, которые могут вызывать одно или несколько из следующих:
Макрососудистое заболевание приводит к сердечно-сосудистым заболеваниям, причиной которых является ускоренный атеросклероз виновник:
Иммунный ответ нарушается у людей с сахарным диабетом. Клеточные исследования показали, что гипергликемия как снижает функцию иммунных клеток, так и усиливает воспаление.
Сахарный диабет 2 типа в молодости приносит гораздо больше Распространенность таких осложнений, как диабетическая болезнь почек, ретинопатия и периферическая невропатия, по сравнению с диабетом 1 типа, хотя нет существенной разницы в шансах артериальной жесткости и гипертонии.
Исследование 1988 года, проведенное на 41 человека. месяцев показали, что улучшение контроля уровня глюкозы привело к начальному ухудшению осложнений, но не сопровождалось ожидаемым улучшением их числа. В 1993 году было обнаружено, что сыворотка от пациентов с диабетом 1 типа с невропатией токсична для нервов, даже если содержание сахара в крови пациентов в норме. Исследования 1995 года также поставили под сомнение теорию гипергликемии как причины диабетических осложнений. Тот факт, что у 40% диабетиков, которые тщательно контролировали уровень сахара в крови, тем не менее, развилась невропатия, ясно показывает, что были вовлечены и другие факторы. В метаанализе 6 рандомизированных контролируемых исследований с участием 27 654 пациентов с диабетом 2 типа, проведенного в 2013 г., жесткий контроль уровня глюкозы в крови снизил риск некоторых макрососудистых и микрососудистых событий, но не повлиял на смертность от всех причин и смертность от сердечно-сосудистых заболеваний.
Исследования 2007 года показали, что у диабетиков 1 типа продолжающееся аутоиммунное заболевание, которое первоначально разрушало бета-клетки поджелудочной железы, также может вызывать невропатию и нефропатию. В 2008 году даже было предложено лечить ретинопатию препаратами для подавления аномального иммунного ответа, а не контролем уровня сахара в крови.
Известная семейная группировка по типу и степени диабетических осложнений указывает на то, что генетика играет роль в возникновении осложнений:
Некоторые гены, по-видимому, обеспечивают защиту от диабетических осложнений, что наблюдается в подгруппе длительно перенесших диабет типа 1 без осложнений.
Хронические повышение уровня глюкозы в крови приводит к повреждению кровеносных сосудов, что называется ангиопатией. эндотелиальные клетки, выстилающие кровеносные сосуды, поглощают больше глюкозы, чем обычно, поскольку они не зависят от инсулина. Затем они образуют больше поверхностных гликопротеинов, чем обычно, и заставляют базальную мембрану становиться толще и слабее. Возникающие в результате проблемы сгруппированы в категории «микрососудистое заболевание » из-за повреждения мелких кровеносных сосудов и «макрососудистое заболевание » из-за повреждения артерий.
Исследования показывают, что DM1 и DM2 вызывают изменение баланса метаболитов, таких как углеводы, факторы свертывания крови и липиды, и впоследствии вызывают осложнения, такие как микрососудистые и сердечно-сосудистые осложнения.
Роль металлопротеаз и ингибиторов при диабетической почечной недостаточности неясна.
Многочисленные исследования показали противоречивые результаты о роли витаминов в риске развития диабета и его осложнениях.
Тиамин действует как важный кофактор в метаболизме глюкозы, поэтому он может модулировать диабетические осложнения, контролируя гликемический статус у пациентов с диабетом. Кроме того, дефицит тиамина был связан с дисфункцией β-клеток и нарушением толерантности к глюкозе. Различные исследования показали возможную роль добавок тиамина в профилактике или обращении ранней стадии диабетической нефропатии, а также в значительном улучшении липидного профиля.
Низкий уровень B12 в сыворотке крови - частая находка у диабетиков, особенно у тех, кто принимает Метформин или в пожилом возрасте. Дефицит витамина B12 был связан с двумя диабетическими осложнениями; атеросклероз и диабетическая невропатия.
Было обнаружено, что низкие концентрации фолиевой кислоты в плазме связаны с высокими концентрациями гомоцистеина в плазме. В клинических испытаниях концентрации гомоцистеина эффективно снижались в течение 4-6 недель перорального приема фолиевой кислоты. Более того, поскольку активность фермента эндотелиальной NO-синтазы может быть потенциально повышена фолатом, добавление фолиевой кислоты может быть способно восстановить доступность NO в эндотелии, тем самым улучшая функцию эндотелия и снижая риск атеросклероза. van Etten et al. обнаружили, что однократная доза фолиевой кислоты может помочь снизить риск сосудистых осложнений и улучшить эндотелиальную функцию у взрослых с диабетом 2 типа за счет улучшения статуса оксида азота.
Три витамина, аскорбиновая кислота; α-токоферол; и β-каротин хорошо известны своей антиоксидантной активностью у человека. Способность антиоксидантов улавливать свободные радикалы может снижать окислительный стресс и, таким образом, может защищать от окислительного повреждения. На основании обсервационных исследований среди здоровых людей было обнаружено, что концентрации антиоксидантов обратно коррелируют с несколькими биомаркерами инсулинорезистентности или непереносимости глюкозы.
Модуляция и Ослабление диабетических осложнений может улучшить общее качество жизни диабетических пациентов. Например; когда повышенное артериальное давление строго контролировалось, смертность, связанная с диабетом, снизилась на 32% по сравнению с теми, у кого артериальное давление не контролировалось.
Для изучения роли было проведено множество наблюдательных и клинических исследований витаминов при диабетических осложнениях,
В ходе Первого Национального исследования здоровья и питания (NHANES I), последующее эпидемиологическое исследование, витаминные добавки были связаны с 24% снижением риска диабета, наблюдаемые в течение 20 лет наблюдения.
Многие обсервационные исследования и клинические испытания связывают несколько витаминов с патологическим процессом диабета; Эти витамины включают фолиевая кислота, тиамин, β-каротин и витамины E, C, B12 и D.
Недостаточность витамина D часто встречается у диабетиков. Наблюдательные исследования показывают, что витамин D в сыворотке обратно связан с биомаркерами диабета; нарушение секреции инсулина, инсулинорезистентность и непереносимость глюкозы. Было высказано предположение, что витамин D может оказывать благоприятное воздействие на осложнения диабета, модулируя дифференцировку и рост β-клеток поджелудочной железы и защищая эти клетки от апоптоза, тем самым улучшая функции и выживаемость β-клеток. Было также высказано предположение, что витамин D действует на иммунную систему и модулирует воспалительные реакции, влияя на пролиферацию и дифференциацию различных иммунных клеток. Более того, дефицит витамина D может способствовать диабетическим осложнениям, вызывая гиперпаратиреоз, поскольку повышенный уровень паратироидного гормона связан со снижением Функция β-клеток, нарушение чувствительности к инсулину и непереносимость глюкозы. Наконец, витамин D может снизить риск сосудистых осложнений за счет изменения липидного профиля.
Было высказано предположение, что витамин С вызывает положительные эффекты с помощью двух других механизмов. Он может заменять глюкозу во многих химических реакциях из-за своего сходства по структуре, может предотвращать неферментативное гликозилирование белков и может снижать уровни гликозилированного гемоглобина (HbA1c). Во-вторых, витамин С, как предполагалось, играет роль в регуляции липидов как контролирующий катаболизм холестерина в желчную кислоту.
| Классификация | D |
|---|