| Удушье | |
|---|---|
| Другие названия | Обструкция дыхательных путей инородным телом |
 | |
| Демонстрация толчков в живот у человека с признаками удушья | |
| Специализация | Скорая помощь |
Удушье возникает, когда дыхание затруднено из-за сужения или закупорка горла или дыхательное горло. В некоторых случаях поток воздуха полностью перекрывается, в других случаях некоторое количество воздуха может пройти в легкие. Недостаточная доставка кислорода к телу приведет к кислородной недостаточности. Хотя кислород, накопленный в крови и легких, может поддерживать жизнь человека в течение нескольких минут после остановки дыхания, такая последовательность событий может привести к смерти. Удушение было четвертой по частоте причиной непреднамеренной смерти, связанной с травмами, в США в 2011 году.
Смерть от удушья чаще всего встречается у самых маленьких (дети до 2 лет) и пожилых людей (взрослые старше 75 лет). лет). Обструкция дыхательных путей может возникать на уровне глотки или трахеи. Пища, форма которой может адаптироваться к форме глотки (например, бананы, зефир или студенистые конфеты), может представлять опасность не только для детей, но и для людей любого возраста.
Удушье - один из видов обструкция дыхательных путей, которая включает любую закупорку воздуховодных каналов, включая закупорку из-за опухолей, отек тканей дыхательных путей и сдавление гортани, гортани или трахея позвоночного при удушении.
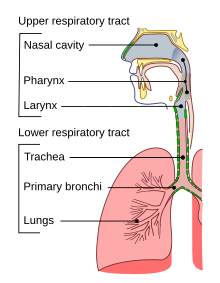 Дыхательные пути.
Дыхательные пути. Удушье часто вызывается посторонним предметом, также называемым инородным телом, блокирующим дыхательные пути. Предмет может блокировать верхние или нижние дыхательные пути. Обструкция дыхательных путей обычно частичная, но может быть и полной.
Среди детей наиболее частыми причинами удушья являются еда, монеты, игрушки и воздушные шары. В одном исследовании арахис был наиболее частым объектом, обнаруживаемым в дыхательных путях детей, у которых предполагалось аспирация инородного тела. Продукты, которые представляют высокий риск удушья, включают хот-доги, леденцы, орехи, семена, цельный виноград, сырую морковь, яблоки, попкорн, арахисовое масло, зефир, жевательную резинку и сосиски. Самая частая причина смерти детей от удушья - это латексные шары. Маленькие круглые непищевые предметы, такие как шары, шарики, игрушки и детали игрушек, также связаны с высоким риском смерти от удушья, поскольку они могут полностью заблокировать дыхательные пути ребенка.
Дети младше трех лет. особенно подвержены риску удушья, поскольку исследуют окружающую среду, кладя предметы в рот. Кроме того, маленькие дети все еще развивают способность полностью пережевывать пищу. Коренные зубы, которые появляются примерно в возрасте 1,5 лет, необходимы для измельчения пищи. Даже после появления коренных зубов у детей в раннем детстве продолжает развиваться способность полностью пережевывать пищу и глотать. Кроме того, дыхательные пути ребенка на диаметр меньше, чем дыхательные пути взрослого, а это означает, что более мелкие предметы могут вызвать обструкцию дыхательных путей у детей. Младенцы и маленькие дети кашляют менее сильно, чем взрослые, поэтому кашель может быть не таким эффективным для облегчения обструкции дыхательных путей. Наконец, дети с нервно-мышечными расстройствами, задержкой развития, черепно-мозговой травмой и другими состояниями, влияющими на глотание, подвержены повышенному риску удушья.
У взрослых удушье часто связано с закупоркой дыхательных путей пищей. Факторы риска включают употребление алкоголя или седативных средств, прохождение процедуры с участием ротовой полости или глотки, ношение оральных приспособлений или наличие заболевания, которое вызывает затруднения при глотании или нарушает кашлевой рефлекс. Состояния, которые могут вызвать затруднение глотания и / или нарушение кашля, включают неврологические состояния, такие как инсульты, болезнь Альцгеймера или болезнь Паркинсона. У пожилых людей к факторам риска также относятся проживание в одиночестве, ношение зубных протезов и трудности с глотанием.
Дети и взрослые с неврологическими, когнитивными или психическими расстройствами могут столкнуться с задержкой в диагностике из-за может не быть известной истории попадания инородного тела в дыхательные пути.
При удушье время реакции довольно короткое, а в худших случаях - смертельный исход. По этим причинам это удобно предотвратить, поэтому этого даже не происходит.
Базовая профилактика
Как правило, удушье возникает при проглатывании слишком большого или обильного глотка, который плохо пережевывается. Этот риск исчезает, если человек научится разбивать пищу на куски умеренного размера и полностью пережевывать их, не проглатывая раньше. Если пищу можно пережевывать, ее необходимо пережевывать, какой бы она ни была, даже если она очень мягкая или гелеобразная, например пасты и мягкие десерты. Еда пригоршнями (это может происходить с такими продуктами, как попкорн, различные очищенные орехи и т. Д.) Требует более тщательного жевания, чем обычно, и не превышая количества, попадающего в рот. Имея под рукой немного жидкости для питья, полезно помочь закончить глотание (до того, как произошло удушье). Чтобы глотать хорошо, рекомендуется, чтобы шея была в нормальном положении, прямо к телу едока, с головой вперед, сидя или стоя (не лежа или слишком откинувшись).
Опасные продукты
Пища, вызывающая наиболее сложное удушье, - это продукты, форма которых адаптируется к форме глотки или трахеи: сосиски и сосиски, бананы, пищевые блоки и т. Д. Легче подавиться пищей сушат ротовую полость (пережаренное мясо, бисквит, холодная пицца и т. д.), которые требуют питья жидкости или сопровождаются пюре или соусами. Также легче подавиться жесткой пищей (мясо осьминога или каракатицы, крупные животные, некоторые рептилии и т. Д.), Их, возможно, нужно есть вместе с чем-то, что помогает зубам измельчать их (например, буханка хлеба), или любым конкретным способом приготовления или приготовления.
Группы риска
Некоторые группы населения имеют более высокий риск удушья, например: пожилые люди, дети, инвалиды (физические или умственные), люди, находящиеся под воздействием алкоголя или наркотиков, люди, которые принимали лекарства, которые серьезно снижают способность выделять слюну или реагировать, пациенты с затрудненным глотанием (дисфагия), суицидальные люди, эпилептики, люди с аутизмом, люди с такими расстройствами, как pica, которые заставляют их потреблять несъедобные предметы и т. Им может потребоваться дополнительная помощь, чтобы прокормить себя, и, возможно, потребуется присматривать за ними, пока они едят. Если они не могут правильно пережевывать пищу, их пища не может быть жесткой или жесткой. Если им трудно нормально есть, не рекомендуется давать им пищу, которая может вызвать проблемы, или разделять ее на очень маленькие кусочки. В тех случаях, когда человек не может безопасно принимать пищу, пища может подаваться с помощью шприцев, которые вливают жидкость в рот пациента. Если проблема в том, что они принимали какие-либо лекарства или вещества, снижающие слюноотделение, они не могут есть твердую пищу, пока их слюноотделение не восстановится.
Профилактика у младенцев и детей
Все маленькие дети нуждаются в осторожном питании. Они должны научиться полностью пережевывать пищу, чтобы не подавиться. Кормление их, пока они занимаются другим делом (когда они бегают, играют, смеются и т. Д.), Увеличивает риск удушья. Воспитатели могут присматривать за детьми во время еды или игр. Поставщики медицинских услуг, такие как педиатры и стоматологи, могут предоставить родителям и опекунам информацию о том, какие продукты питания и игрушки подходят по возрасту, чтобы предотвратить удушье. Американская академия педиатров рекомендует подождать до 6-месячного возраста, прежде чем вводить твердую пищу младенцам. Лица, осуществляющие уход, могут не давать детям младше 5 лет продукты с высоким риском удушья, такие как кусочки хот-догов, бананы, сырные палочки, сырные кусочки, леденцы, орехи, виноград, зефир или попкорн. Позже, когда они привыкнут к этим продуктам, их можно разделить на мелкие кусочки. Например: если они собираются есть хот-доги, можно разрезать колбасу вдоль, нарезать или и то, и другое. То же самое и с бананами, виноградом, зерном и т. Д. Родителям, учителям, воспитателям и другим лицам, ухаживающим за детьми, рекомендуется пройти обучение методам оказания первой помощи при удушье и сердечно-легочной реанимации (СЛР).
Дети могут класть в рот мелкие предметы (сдутые воздушные шары, шарики, маленькие предметы, пуговицы, монеты, батарейки и т. Д.), Что может привести к тому, что ребенок их проглотит или захлебнется. Когда младенцы задыхаются от сдутых воздушных шаров или пластиковых пакетов (например, мешков для упаковки грязных подгузников, мешков для подгузников, которые представляют собой своего рода мешки, которые иногда опасно размещают рядом с младенцами), это создает сложное препятствие, которое потребует непосредственного удаления. пальцами, если видно. Чтобы дети не могли проглотить предметы, необходимо принять меры предосторожности в отношении окружающей среды, поместив опасные предметы вне досягаемости. Кроме того, за ними нужно следить, уделяя достаточно внимания тому, что они делают. Необходимо учить детей не класть вещи в рот. Они могут попробовать съесть маленькие кусочки игрушек. На упаковках игрушек и игр может быть указан возраст, для которого они безопасны. В США производители детских игрушек и товаров обязаны по закону наносить на свою упаковку соответствующие предупреждающие надписи. Однако игрушки, которые продаются повторно, могут не иметь предупреждающих надписей. Воспитатели могут попытаться предотвратить удушье, рассматривая особенности игрушки (такие как размер, форма, консистенция, мелкие детали), прежде чем давать ее ребенку. Детские товары, вызывающие риск удушья, могут быть сняты с продажи.
(Как распознать обструкцию дыхательных путей)
Симптомы и признаки:
Times:
Удушение лечится с помощью ряда различных процедур, которые включают управление дыхательными путями. Сюда входят базовые методы, доступные для лиц, оказывающих первую помощь, и более продвинутые методы, доступные для специалистов здравоохранения.
 Медики США обучают толчкам в живот афганцам
Медики США обучают толчкам в живот афганцам Базовое лечение удушья включает ряд неинвазивных методов, помогающих удалить инородные тела из дыхательных путей. Большинство современных протоколов, включая протоколы Американской кардиологической ассоциации и Американского Красного Креста, рекомендуют несколько этапов, предназначенных для оказания все большего давления. Для сознательной жертвы удушья большинство протоколов рекомендуют побуждать жертву кашлять с последующими резкими шлепками по спине и, если ничего из этого не работает, толчками в живот (маневр Геймлиха) или толчками грудью. После того, как жертва удушья теряет сознание, рекомендуется начать СЛР.
Если удушающий человек находится в сознании и кашляет, Американский Красный Крест рекомендует побуждать его остаться. успокойте и продолжайте свободно кашлять; возможно, будет легче вдохнуть воздух через нос, чтобы наполнить легкие. Если человек, задыхающийся, не может кашлять или если кашель не эффективен, Американский Красный Крест рекомендует перейти к другим методам, подробно описанным ниже.
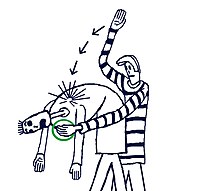 Изображение ударов по спине (ударов по спине). Спасатель максимально сгибает тело жертвы, а затем дает ему пощечину.
Изображение ударов по спине (ударов по спине). Спасатель максимально сгибает тело жертвы, а затем дает ему пощечину. Многие ассоциации, такие как Американский Красный Крест и Клиника Мэйо рекомендуется использовать удары спиной (пощечины) для помощи жертвам удушья. Эта техника начинается с того, что удушающую жертву максимально наклоняют вперед, даже пытаясь опустить его голову ниже груди, чтобы избежать риска, что удары могут загнать предмет глубже в горло человека (это редкое осложнение, но возможно). Сгибание в спине, шея не должна быть чрезмерно согнутой. Удары спиной наносятся путем нанесения сильных ударов ладонью по спине жертвы между лопатками.
Удары спиной отталкивают блокировку, способную вытеснить посторонний предмет. В некоторых случаях физическая вибрация при действии может вызвать достаточное движение объекта, чтобы помочь пациенту очистить дыхательные пути.
 Толчки в живот, предотвращающие удушье: применяйте их в области, расположенной между грудью и пупком.
Толчки в живот, предотвращающие удушье: применяйте их в области, расположенной между грудью и пупком. Толчки в живот выполняются, когда спасатель стоит за удушающим телом. жертва. Спасатель сжимает свою умелую руку, хватает ее другой рукой и с силой давит внутрь и вверх обеими руками на область, расположенную между грудью и пупком пострадавшего. Давление не направлено непосредственно на ребра, чтобы не сломать ни одно из них. Если первый укол не устраняет удушение, его можно повторить несколько раз. Младенцам младше 1 года не рекомендуется использование брюшных толчков из-за риска причинения травм; для них существуют адаптированные методы (подробнее см. ниже). Также не следует использовать толчки в брюшную полость, когда у пациента возникают проблемы с их восприятием, например беременность или чрезмерный размер; тогда рекомендуются толчки грудью (см. ниже).
Цель толчков в живот - создать давление, способное вытолкнуть предмет, застрявший в дыхательных путях, и снять препятствие. Этот метод был открыт доктором Генри Хаймлихом в 1974 году, поэтому он получил название «Маневр Геймлиха». Доктор Генри Хеймлих утверждал, что его маневр был лучше, чем удары по спине, аргументируя это тем, что удары по спине могут привести к более глубокому застреванию препятствия в дыхательных путях жертвы. Это утверждение вызвало дискуссию в медицинском сообществе, которая закончилась рекомендацией чередовать обе техники, но заставляя пациента сгибать спину перед получением пощечин. Таким образом, сам маневр Геймлиха использует только абдоминальные толчки, но также является частью протоколов против удушья, которые включают в себя технику ударов спиной (пощечины).
 Удары грудью против удушья: если жертва не может получить толчки в живот, используйте толчки грудью; приложите их к нижней половине грудной кости, но не в самой конечной точке.
Удары грудью против удушья: если жертва не может получить толчки в живот, используйте толчки грудью; приложите их к нижней половине грудной кости, но не в самой конечной точке. Когда абдоминальные толчки не могут быть выполнены пострадавшему (в случае беременных или слишком тучных жертв, и другие) вместо этого рекомендуются толчки в грудь.
Выпады в грудь выполняются, когда спасатель стоит позади удушающей жертвы. Спасатель сжимает свою умелую руку и хватает ее другой рукой. Это может произвести несколько видов кулаков, но любой из них может быть действительным, если его можно приложить к груди жертвы, не вонзив в нее сустав слишком болезненно. Удерживая кулак обеими руками, спасатель с силой надавливает им внутрь на нижнюю половину грудной кости (приблизительно), но не в самой конечной точке (то есть мечевидном отростке). В качестве общего ориентира можно отметить, что, когда жертвой является женщина, зона давления грудных толчков обычно выше, чем уровень груди. Давление не направлено на мечевидный отросток, чтобы не сломать его. Если первый укол не устраняет удушение, его можно повторить несколько раз.
Американский Красный Крест рекомендует протокол чередования пяти ударов в спину и пяти толчков в живот для жертв удушья в сознании, пока объект не блокирует дыхательные пути. смещается. Для беременных или слишком страдающих ожирением протокол тот же, но рекомендуется делать толчки грудью вместо брюшных. Если пострадавший теряет сознание, рекомендуется базовая СЛР. В любом случае, до того, как это произойдет, удобно заставить кого-нибудь позвонить в скорую помощь.
Красный Крест конкретно не называет свой протокол удушения жертвы «Техникой пяти и пяти», и он отличается от маневра Геймлиха, поскольку включает нанесение ударов спиной жертве вопреки процедуре доктора Хеймлиха. в котором специально не использовались удары в спину и основывались только на его технике.
В течение десятилетия 2010-2020 годов были разработаны и выпущены на рынок некоторые эффективные устройства защиты от удушья. Они вытеснили примитивные изобретения, появившиеся в 20 веке. Современные устройства защиты от удушения имеют некоторые преимущества по сравнению с ручными методами. Использовать эти устройства всегда довольно просто. Они могут быть особенно полезны в сложных случаях, таких как пациенты с ограниченными возможностями, пожилые люди, потерпевшие без сознания или когда жертвой является сам человек. Также они могут быть полезны в общественных местах и на многолюдных мероприятиях. И, наконец, они достигают такого уровня давления на всасывании, которого невозможно достичь ручными методами. В худших случаях удушья никакая ручная техника не смогла бы вытеснить инородный объект, поскольку необходимо использование одного из этих устройств или своего рода хирургическая операция. Вот почему врачи рекомендуют проявлять осторожность в еде.
Конструкция этих устройств основана на механическом воздействии вакуума, без использования батарей или электрического тока. Обычно они представляют собой прикрепленную маску, чтобы создать вакуум из носа и рта пациента. Современные модели устройств, предотвращающих удушье, очень похожи: инструмент с прямым поршнем (LifeVac) или вакуумный шприц (шприц с обратным ходом), который удерживает язык на месте, вставляя трубку в рот (Dechoker). Оба получили сертификаты и доказали свою эффективность во многих реальных случаях, о которых сообщают СМИ. Некоторые другие механические модели находятся в стадии разработки, например, Lifewand (в настоящее время выпущенный на рынок), который создает вакуум путем прямого давления на лицо пациента, и прототип доктора Де Луки (сейчас ищущий средства [1] ), в котором используется кнопка. Задачи будущего изобретения против удушья состоят в том, чтобы просто улучшить их портативность, еще больше уменьшив их размер, и разработать устройство, которое специально работает с младенцами (несмотря на то, что у всех предыдущих есть какие-либо модели для маленьких детей).
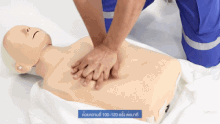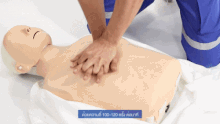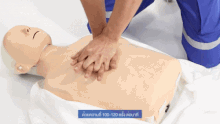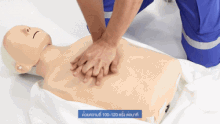 Компрессии грудной клетки при сердечно-легочной реанимации (СЛР).
Компрессии грудной клетки при сердечно-легочной реанимации (СЛР). Когда жертва удушья теряет сознание, необходимо обязательно вызвать скорую медицинскую помощь, если это еще не было сделано.
 Экстренное дыхание при сердечно-легочной реанимации (СЛР).
Экстренное дыхание при сердечно-легочной реанимации (СЛР). В остальном пострадавший от удушья без сознания должен получить первую помощь, аналогичную случаю любого другого недышащего пациента: сердечно-легочная реанимация (СЛР), чередуя серию примерно из 30 компрессий (на нижнюю половину грудной кости) с серией из 2-х искусственных вдохов (ущемление носа пострадавшего и выдыхание воздуха внутри рта; также можно наклонить голову пострадавшего вверх или вниз и дать 2 дополнительные вдохи, чтобы воздух мог проникнуть через завал). Разница между СЛР у жертв удушья и нормальной СЛР заключается в том, что СЛР у жертв удушья включает в себя попытку удалить препятствующий объект (в основном с помощью движения пальцем, когда объект уже виден) в конце каждой серии сжатий. Сжатие грудной клетки при сердечно-легочной реанимации (СЛР) по совпадению дает тот же эффект подавления удушья, что и метод грудных толчков, поэтому сама СЛР может вытолкнуть объект. Если объект выталкивается и затем удаляется, СЛР необходимо продолжать до тех пор, пока пострадавший не восстановит дыхание. Младенцы (младше 1 года) требуют специальной адаптации процедуры (описанной ниже).
Устройство для предотвращения удушья может разблокировать дыхательные пути у потерявших сознание жертв, но не обязательно может вывести препятствующий объект изо рта (может потребоваться удаление вручную). В любом случае, пострадавшему потребуется сердечно-легочная реанимация (СЛР) после этого, как было описано выше, но только с чередованием 30 компрессий и 2 искусственных вдохов.
У потерявших сознание жертв удушья Американская медицинская ассоциация рекомендует проводить пальцами по задней части горла, чтобы попытаться выбить дыхательные пути. препятствия. Однако многие современные протоколы не рекомендуют использовать протягивание пальцем. Процедуры Красного Креста специально предписывают спасателям не проводить пальцами, если во рту жертвы не виден какой-либо предмет из-за риска проникновения препятствия глубже в дыхательные пути жертвы. Другие протоколы предполагают, что, если пациент находится в сознании, он сможет удалить инородный объект самостоятельно, или, если он находится без сознания, спасатель должен просто поместить его в положение восстановления, если это позволяет (в определенной степени) дренаж жидкости изо рта, а не вниз по трахее под действием силы тяжести. Существует также риск причинения дальнейшего вреда (например, рвоты) при использовании техники движения пальцем. Нет исследований, которые изучали бы полезность техники движения пальцем, когда в дыхательных путях нет видимого объекта. Рекомендации по использованию пальца были основаны на неподтвержденных данных.
Для младенцев (младенцы до 1 года) old) Американская кардиологическая ассоциация рекомендует выполнять циклы ударов по спине (5 ударов по спине) с последующими толчками грудной клетки (5 адаптированных сжатий грудной клетки).
 Удары в спину и толчки грудью для младенцев
Удары в спину и толчки грудью для младенцев При выполнении ударов по спине рекомендуется перед их применением слегка наклонить ребенка вверх ногами, поддерживая предплечье спасателя и его соответствующую руку (при этом маневре необходимо осторожно удерживать голову ребенка, обычно с челюсть). Чтобы достичь этого положения, спасатель может сесть вместе с младенцем на любое сиденье, чтобы тело ребенка (поддерживаемое предплечьем и рукой спасателя) можно было опереть на бедра спасателя. В качестве альтернативы этому (в случае, если ребенок слишком большой или возникла другая проблема), спасатель может сесть на кровать или диван, или даже на пол (когда рядом нет сиденья), поддерживая на коленях тело ребенка., чтобы сделать перевернутый наклон с колен вправо или влево. Если спасатель не может сесть, по крайней мере, он может попытаться выполнить маневр низко над мягкой поверхностью (чтобы уменьшить возможное падение). В случае, если предыдущие варианты невозможны, но спасатель достаточно опытен, спасатель все еще может встать на колени и поместить тело ребенка вдоль бедра, которое находится выше (при этом предплечье все еще поддерживается между бедром и ребенком), так что ребенка можно немного наклонить, двигая вперед этим бедром. Когда ребенок уже наклонен (с помощью любой из систем), спасатель наносит пощечины.
В маневре грудных толчков тело ребенка ложится. Затем спасатель выполняет компрессию грудной клетки, нажимая двумя пальцами на ее нижнюю половину (ближе к животу). Толчки в живот не рекомендуются детям младше 1 года, поскольку они могут вызвать повреждение печени.
Циклы из 5 ударов спиной и 5 сжатий грудной клетки чередуются, пока предмет не выйдет из дыхательных путей ребенка или пока ребенок не выйдет из дыхательных путей.
Если младенец теряет сознание, Американская кардиологическая ассоциация рекомендует начать сердечно-легочную реанимацию (СЛР), которая должна быть адаптирована к младенцам. В этой процедуре ребенка кладут лицом вверх на горизонтальную поверхность с головой в прямом положении (слишком большой наклон головы ребенка назад может закрыть доступ к трахее). Затем следует применить чередующийся цикл из 30 сжатий грудной клетки (но с изменениями: спасатель нажимает только двумя пальцами на нижнюю часть грудной кости) и 2 искусственных вдоха (также изменено: рот спасателя выдыхает воздух, закрывая рот ребенка. и нос одновременно). Между компрессиями грудной клетки и искусственным дыханием спасатель смотрит в рот, проверяя, не вышел ли препятствующий объект (из-за эффекта сжатия), и, если он виден, пытается извлечь его (в основном, подметая пальцем). Если объект извлечен, сердечно-легочная реанимация продолжается до тех пор, пока дыхание ребенка не восстановится или пока не прибудет медицинская помощь.
Американская кардиологическая ассоциация рекомендует грудные толчки, а не абдоминальные толчки беременным или страдающим ожирением людям, которые задыхаются. Толкания грудью выполняются аналогично толчкам в живот, но руки кладутся на нижнюю часть груди удушающего человека, на нижнюю половину грудной кости (грудина ), а не на грудь. середина живота, как при традиционных толчках живота. Затем прикладываются сильные толчки внутрь. Для справки, у женщин зона давления грудных толчков (нижняя половина грудины) обычно выше, чем уровень груди. Толкания грудью можно чередовать с ударами спиной (пощечинами), которые наносятся пострадавшему по спине, когда она сильно наклонена вперед.
Если жертва удушья является инвалидом и пользуется инвалидной коляской, процедура оказания первой помощи очень похожа, чем в случае с другими пострадавшими. Разница заключается в том, чтобы пытаться применять техники напрямую, пока жертва все еще сидит в инвалидном кресле.
Удары спиной (пощечины) можно использовать после того, как спина жертвы сильно согнута вперед. насколько возможно. Для выполнения толчков в живот (маневр Геймлиха) спина пострадавшего также должна быть согнута, а спасатель должен сесть за инвалидную коляску. Затем спасатель может обнять живот пострадавшего сзади и вверх, опираясь на спинку кресла-коляски. Если это слишком сложно, спасатель может спуститься, чтобы обнять живот пострадавшего и спинку кресла-коляски вместе. То же самое можно попробовать со стороны или по-другому. Наконец, спасатель должен оказать внезапное давление внутрь и вверх на живот. Следует помнить, что, если пострадавший не может получить толчки в живот (это касается беременных или слишком тучных людей), вместо этого следует использовать толчки в грудь. Они применяются, когда пострадавший тоже находится в инвалидном кресле, но при этом происходит внезапное давление внутрь нижней части грудной кости на спинку кресла-коляски и тело спасателя. Если для этого есть трудности, можно попробовать тот же маневр со стороны или другим способом.
Из-за дополнительных трудностей в оказании помощи инвалидам, удобно избегать помещения их в слишком узкие и замкнутые пространства во время еды. Открытые пространства упрощают доступ к ним для спасателей.
Наличие под рукой устройства защиты от удушья может быть особенно полезно, когда рядом находится инвалид.
 Положение головы вниз для самолечения удушья, если другие подходы не помогли
Положение головы вниз для самолечения удушья, если другие подходы не помогли Маневр Геймлиха (толчки в живот) можно выполнять или самостоятельно. Самостоятельное выполнение этого маневра требует размещения своего живота над стулом, перилами или столешницей и резких движений живота по объекту вверх. Это служит заменой уколов руками, сделанных другим человеком. Одно исследование показало, что эти самодельные абдоминальные толчки были так же эффективны, как и те, которые выполнял другой человек, хотя люди с ожирением не были включены в исследование. В качестве альтернативы, многочисленные источники доказательств предполагают, что одним из многообещающих подходов к самолечению во время удушья может быть применение положения головы вниз (перевернутое).
С другой стороны, использование современного устройства защиты от удушья - одно лучшие и наиболее реалистичные варианты самолечения в случае серьезного приступа удушья.
Существует множество передовых методов лечения для облегчения удушья или обструкции дыхательных путей. К ним относятся осмотр дыхательных путей с помощью ларингоскопа или бронхоскопа и удаление предмета под контролем зрения. В тяжелых случаях, когда невозможно удалить объект, может потребоваться крикотиротомия (экстренная трахеостомия). Крикотиротомия включает в себя разрез на шее пациента и введение трубки в трахею для обхода верхних дыхательных путей. Процедура обычно выполняется только тогда, когда другие методы не дали результата. Во многих случаях экстренная трахеостомия может спасти жизнь пациента, но при неправильном выполнении она может положить конец жизни пациента.
Удушье - четвертая по частоте причина непреднамеренной смерти, связанной с травмами, в США. О многих эпизодах не сообщается, потому что они короткие и разрешаются без обращения за медицинской помощью. Среди зарегистрированных событий большинство эпизодов (80%) происходит у детей младше 15 лет, а меньшее количество эпизодов (20%) - у детей в возрасте 15 лет и старше. Смертность от удушья низка в большинстве возрастов, но увеличивается примерно с 74 лет. Удушение из-за постороннего предмета привело к 162 000 смертей (2,5 на 100 000) в 2013 году по сравнению с 140 000 смертей (2,9 на 100 000) в 1990 году.
| Classification | D |
|---|