| Цервикальная интраэпителиальная неоплазия | |
|---|---|
| Другие названия | Дисплазия шейки матки |
 | |
| Положительный визуальный осмотр с уксусная кислота шейки матки для CIN-1 | |
| Специальность | Гинекология |
Цервикальная интраэпителиальная неоплазия (CIN ), также известная как дисплазия шейки матки, - это аномальный рост клеток на поверхности шейки матки, который потенциально может привести к раку шейки матки. Более конкретно, CIN относится к потенциально предраковой трансформации клеток шейки матки.
КИН чаще всего возникает в плоскоколонном соединении шейки матки, переходной области между плоским эпителием влагалища и столбчатым эпителием эндоцервикса.. Это может также произойти на стенках влагалища и эпителии вульвы. CIN оценивается по шкале от 1 до 3, где 3 является наиболее ненормальным (см. Раздел классификации ниже).
Инфекция вируса папилломы человека (HPV ) необходима для развития CIN, но не у всех с этой инфекцией развивается рак шейки матки. У многих женщин с инфекцией ВПЧ никогда не развивается ЦИН или рак шейки матки. Как правило, ВПЧ проходит самостоятельно. Однако те, у кого ВПЧ-инфекция длится более одного или двух лет, имеют более высокий риск развития ЦИН более высокой степени.
Как и другие интраэпителиальные неоплазии, ЦИН не является раком и не является раком. обычно излечимо. Большинство случаев CIN либо остаются стабильными, либо устраняются иммунной системой человека без необходимости вмешательства. Однако небольшой процент случаев прогрессирует до рака шейки матки, обычно плоскоклеточного рака шейки матки (SCC), если не лечить.
Нет никаких специфических симптомов одной только CIN.
Как правило, признаки и симптомы рака шейки матки включают:
ВПЧ инфекция вульвы и влагалища может вызвать остроконечные кондиломы или протекать бессимптомно.
Причиной CIN является хроническая инфекция шейки матки ВПЧ, особенно инфекция ВПЧ высокого риска типов 16 или 18. Считается, что инфекции ВПЧ высокого риска имеют способность инактивировать гены-супрессоры опухоли, такие как ген p53 и ген RB, что позволяет инфицированным клеткам бесконтрольно расти и накапливать последовательные мутации, что в конечном итоге приводит к рак.
Было обнаружено, что некоторые группы женщин подвержены более высокому риску развития КИН:
Кроме того, Было показано, что ряд факторов риска увеличивает вероятность развития у человека CIN 3 / карциномы in situ (см. ниже):
 T Зона трансформации
T Зона трансформации Самым ранним микроскопическим изменением, соответствующим CIN, является дисплазия эпителия или поверхностная выстилка шейки матки, которую женщина практически не может обнаружить. Большинство этих изменений происходит в чешуйчато-столбчатом соединении или зоне трансформации, области нестабильного эпителия шейки матки, которая склонна к аномальным изменениям. Клеточные изменения, связанные с инфекцией ВПЧ, такие как койлоциты, также часто наблюдаются при CIN. Хотя инфицирование ВПЧ необходимо для развития ЦИН, у большинства женщин с ВПЧ-инфекцией не развиваются интраэпителиальные поражения высокой степени или рак. Один только ВПЧ не является достаточно причинным.
Известно, что из более чем 100 различных типов ВПЧ примерно 40 влияют на эпителиальную ткань области аногенитальной области и имеют разные вероятность возникновения злокачественных изменений.
Тест на ВПЧ, называемый Digene HPV-тест, очень точен и служит как прямым диагнозом, так и вспомогательным средством к крайне важному мазку Папаниколау, который представляет собой скрининговое устройство, позволяющее исследовать клетки, но не структуру ткани, необходимую для диагностики. кольпоскопия с направленной биопсией является стандартом для выявления заболевания. Эндоцервикальный забор кисточки во время мазка Папаниколау для выявления аденокарциномы и ее предшественников необходим наряду с бдительностью врача / пациента в отношении абдоминальных симптомов, связанных с карциномой матки и карциномой яичников. Диагноз ЦИН или карциномы шейки матки требует биопсии для гистологического анализа.
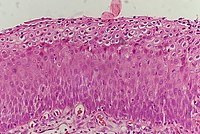
 Нормальный эпителий шейки матки
Нормальный эпителий шейки матки Исторически аномальные изменения эпителиальных клеток шейки матки описывались как легкие, умеренные, или тяжелая дисплазия эпителия. В 1988 году Национальный институт рака разработал «Систему Bethesda для регистрации цервикальных / вагинальных цитологических диагнозов». Эта система обеспечивает единообразный способ описания аномальных эпителиальных клеток и определения качества образцов, обеспечивая тем самым четкое руководство для клинического ведения. Эти аномалии были классифицированы как плоскоклеточные или железистые, а затем были классифицированы по стадиям дисплазии: атипичные клетки, легкие, умеренные, тяжелые и карцинома.
В зависимости от нескольких факторов и местоположения поражения может начаться CIN на любом из трех этапов и может либо прогрессировать, либо регрессировать. Степень плоского интраэпителиального поражения может варьироваться.
CIN классифицируется по степеням:
| степень гистологии | соответствующая цитология | Описание | Изображение |
|---|---|---|---|
| CIN 1 (степень I) | Плоскоклеточное интраэпителиальное поражение низкой степени (LSIL ) |
| 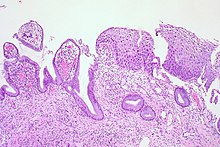 |
| CIN 2/3 | Плоскоклеточное интраэпителиальное поражение высокой степени (HSIL ) |
. | |
| CIN 2 (степень II) |
|  | |
| CIN 3 (степень III) |
|  |
 Расположение результатов CIN может быть описано в терминах квадрантов или в соответствии с циферблатом, когда субъект находится в положении лежа на спине.
Расположение результатов CIN может быть описано в терминах квадрантов или в соответствии с циферблатом, когда субъект находится в положении лежа на спине. вторжение связано с высоким
вторжение связано с высоким Колледж американской патологии и Американское общество кольпоскопии и патологии шейки матки объединились в 2012 году, чтобы опубликовать изменения в терминологии для описания плоских поражений аногенитальной области, связанных с ВПЧ. трактат как LSIL или HSIL, как показано ниже:
CIN 1 упоминается как LSIL.
CIN 2, отрицательный для p16, маркера HPV высокого риска, называется LSIL. Те, которые являются p16-положительными, называются HSIL.
CIN 3 упоминается как HSIL.
Два доступных метода скрининга - это мазок Папаниколау и тестирование на ВПЧ. CIN обычно обнаруживается с помощью скринингового теста, мазка Папаниколау. Цель этого теста - выявить потенциально предраковые изменения путем случайной выборки зоны трансформации. О результатах мазка Папаниколау можно сообщить с помощью системы Bethesda (см. Выше). Чувствительность и специфичность этого теста варьировались в ходе систематического обзора точности теста. Ненормальный результат мазка Папаниколау может привести к рекомендации к кольпоскопии шейки матки - офисной процедуре, во время которой шейку матки исследуют под увеличением. Биопсия берется из любых аномальных участков.
Кольпоскопия может быть болезненной, поэтому исследователи попытались найти, какое обезболивающее лучше всего использовать для женщин с КИН. Исследования показывают, что по сравнению с плацебо инъекция местного анестетика и вазоконстриктора (лекарства, которое вызывает сужение кровеносных сосудов) в шейку матки может снизить кровопотерю и боль во время кольпоскопии.
Тест на ВПЧ может выявить большую часть типы ВПЧ высокого риска, ответственные за CIN. Скрининг на ВПЧ проводится либо как совместный тест с мазком Папаниколау, либо может проводиться после того, как мазок Папаниколау показывает аномальные клетки, что называется рефлекторным тестированием. Частота скрининга изменяется в соответствии с рекомендациями Общества заболеваний нижних половых путей (ASCCP). Всемирная организация здравоохранения также имеет рекомендации по скринингу и лечению предраковых поражений шейки матки и профилактике рака шейки матки.
Вакцинация против ВПЧ - это подход к первичной профилактика как ЦИН, так и рака шейки матки.
| Вакцина | Генотипы ВПЧ, защищенные от | Кому достанется? | Количество доз | Рекомендации по срокам |
|---|---|---|---|---|
| Гардасил - четырехвалентный | 6, 11 (вызывают остроконечные кондиломы) 16, 18(вызывает большинство случаев рака шейки матки) | женщины и мужчины в возрасте 9-26 лет | 3 | до начала половой жизни или вскоре после этого |
| Церварикс - двухвалентный | 16, 18 | женщины в возрасте 9-25 лет | 3 | |
| Гардасил 9 - неавалентная вакцина | 6, 11, 16, 18, 31, 33, 45, 52, 58 (≈15% рака шейки матки) | женщины и мужчины в возрасте 9– 26 | 3 |
Важно отметить, что эти вакцины не защищают от 100% типов ВПЧ, вызывающих рак. Таким образом, скрининг по-прежнему рекомендуется вакцинированным лицам.
Надлежащее ведение с мониторингом и лечением - это подход к вторичной профилактике рака шейки матки у лиц с КИН.
 Криотерапия шейки матки
Криотерапия шейки матки Лечение CIN 1, легкой дисплазии, не рекомендуется, если оно длится менее 2 лет. Обычно, когда биопсия обнаруживает CIN 1, у женщины есть инфекция ВПЧ, которая может пройти сама по себе в течение 12 месяцев. Таким образом, вместо лечения он используется для последующего тестирования. У молодых женщин также представляется разумным пристальное наблюдение за поражениями CIN 2.
Лечение CIN более высокого уровня включает удаление или разрушение аномальных клеток шейки матки с помощью криокаутеризации, электрокаутеризации, лазерная коагуляция, процедура электрического иссечения петли (LEEP) или конизация шейки матки. Типичный порог лечения - CIN 2+, хотя для молодых людей и беременных можно применять более сдержанный подход. В Кокрановском обзоре не было обнаружено четких доказательств того, какая хирургическая техника может быть лучше для лечения КИН. Имеющиеся данные свидетельствуют о том, что, хотя ретиноиды не эффективны в предотвращении прогрессирования CIN, они могут быть эффективными в отношении регресса заболевания у людей с CIN2. Лечебные вакцины в настоящее время проходят клинические испытания. Частота рецидивов CIN в течение всей жизни составляет около 20%, но неясно, какая доля этих случаев приходится на новые инфекции, а не на рецидивы первоначальной инфекции.
Исследование, посвященное изучению того, могут ли профилактические антибиотики помочь предотвратить инфекцию у женщин, подвергающихся иссечению зоны трансформации шейки матки, выявило отсутствие качественных доказательств.
Хирургическое лечение поражений ЦИН связано с повышенным риском развития бесплодие или субфертильность. Исследование случай-контроль показало, что риск увеличивается примерно вдвое.
Результаты обсервационных исследований низкого качества предполагают, что женщины, получающие лечение от КИН во время беременности, могут повышенный риск преждевременных родов. Людей с ВИЧ и CIN 2+ следует первоначально лечить в соответствии с рекомендациями для населения в целом в соответствии с обновленными консенсусными рекомендациями ASCCP 2012 года.
Раньше считалось, что случаи CIN прогрессировали через 1-3 классы в сторону рака линейным образом.
Однако большая часть CIN спонтанно регрессирует. При отсутствии лечения около 70% CIN 1 регрессирует в течение одного года; 90% регрессируют в течение двух лет. Около 50% случаев CIN 2 регрессируют в течение 2 лет без лечения.
Прогресс до рака шейки матки in situ (CIS) происходит примерно в 11% случаев CIN 1 и 22% случаев CIN 2. Прогрессирование до инвазивного рака происходит примерно в 1% случаев CIN 1, 5% CIN 2 и как минимум 12% случаев CIN 3.
Прогрессирование до рака обычно занимает 15 лет с диапазоном от 3 до 40 лет. Кроме того, данные свидетельствуют о том, что рак может возникать без предварительного детектируемого прогрессирования по степени CIN и что может возникнуть интраэпителиальная неоплазия высокой степени , не существовавшая сначала в качестве низшей степени.
Исследования показывают, что лечение действительно помогает. не влияет на шансы забеременеть, но ассоциируется с повышенным риском выкидыша во втором триместре.
Ежегодно от 250 000 до 1 миллиона американских женщин диагностируется CIN. У женщин может развиться CIN в любом возрасте, однако женщины обычно заболевают в возрасте от 25 до 35 лет. По оценкам, ежегодная частота CIN в США среди лиц, проходящих скрининг, составляет 4% для CIN 1 и 5% для CIN 2 и CIN. 3.
| Классификация | D |
|---|---|
| Внешние ресурсы |