| Бета-лактамаза | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
 Структура Streptomyces albus бета-лактамаза Структура Streptomyces albus бета-лактамаза | |||||||||||
| Идентификаторы | |||||||||||
| Символ | домен β-лактамаз | ||||||||||
| Pfam | PF00144 | ||||||||||
| Pfam клан | CL0013 | ||||||||||
| InterPro | IPR001466 | ||||||||||
| ПРОФИЛЬ | PS00146 | ||||||||||
| SCOPe | 56601 / SUPFAM | ||||||||||
| |||||||||||
| β-лактамаза | |||||||||
|---|---|---|---|---|---|---|---|---|---|
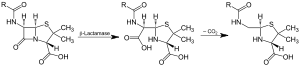 Действие β-лактамазы и декарбоксилирование промежуточного звена Действие β-лактамазы и декарбоксилирование промежуточного звена | |||||||||
| Идентификаторы | |||||||||
| Номер ЕС | 3.5.2.6 | ||||||||
| Номер CAS | 9073-60-3 | ||||||||
| Базы данных | |||||||||
| IntEnz | Просмотр IntEnz | ||||||||
| BRENDA | Запись BRENDA | ||||||||
| ExPASy | Просмотр NiceZyme | ||||||||
| KEGG | Запись KEGG | ||||||||
| MetaCyc | метаболический путь | ||||||||
| PRIAM | профиль | ||||||||
| PDB структуры | RCSB PDB PDBe PDBsum | ||||||||
| Онтология генов | AmiGO / QuickGO | ||||||||
| |||||||||
 Основная структура пенициллинов (вверху) и цефалоспоринов (внизу). β-лактам кольцо красного цвета.
Основная структура пенициллинов (вверху) и цефалоспоринов (внизу). β-лактам кольцо красного цвета.  Бактерии Escherichia coli справа чувствительны к двум бета-лактамным антибиотикам и не растут в полукруглых областях, окружающих антибиотики. Бактерии E. coli слева устойчивы к бета-лактамным антибиотикам, растут рядом с одним антибиотиком (внизу) и в меньшей степени ингибируются другим антибиотиком (вверху).
Бактерии Escherichia coli справа чувствительны к двум бета-лактамным антибиотикам и не растут в полукруглых областях, окружающих антибиотики. Бактерии E. coli слева устойчивы к бета-лактамным антибиотикам, растут рядом с одним антибиотиком (внизу) и в меньшей степени ингибируются другим антибиотиком (вверху). Бета-лактамазы являются ферментами (EC 3.5.2.6 ), продуцируемые бактериями, которые обеспечивают мульти- устойчивость к β-лактамным антибиотикам, таким как пенициллины, цефалоспорины, цефамицины и карбапенемы (эртапенем ), хотя карбапенемы относительно устойчивы к бета-лактамазе. Бета-лактамаза обеспечивает устойчивость к антибиотикам, разрушая структуру антибиотиков '. Все эти антибиотики имеют общий элемент в их молекулярной структуре: четырехатомное кольцо, известное как β-лактам. Посредством гидролиза фермент лактамаза разрывает β-лактамное кольцо, дезактивируя антибактериальные свойства молекулы.
Бета-лактамные антибиотики обычно используются для лечения широкого спектра грамположительных и грамотрицательных бактерий.
Бета-лактамазы, продуцируемые грамотрицательными организмами, обычно секретируются, особенно когда в окружающей среде присутствуют антибиотики.
Структура β-лактамазы Streptomyces дается 1BSG.
Пенициллиназа представляет собой специфический тип β-лактамазы, проявляющий специфичность в отношении пенициллинов, опять же посредством гидролиза β-лактамное кольцо. Молекулярные массы различных пенициллиназ имеют тенденцию к кластеризации около 50 килодальтон.
Пенициллиназа была первой идентифицированной β-лактамазой. Впервые он был выделен Абрахамом и Чейном в 1940 году из грамотрицательной кишечной палочки еще до того, как пенициллин стал применяться в клинической практике, но продукция пенициллиназы быстро распространилась на бактерии, которые раньше не производили ее или вырабатывали ее лишь изредка. Были разработаны устойчивые к пенициллиназе бета-лактамы, такие как метициллин, но в настоящее время широко распространена устойчивость даже к ним.
Среди грамотрицательных бактерий возникновение устойчивости к цефалоспоринам расширенного спектра вызывает серьезную озабоченность. Первоначально он появился у ограниченного числа видов бактерий (E. cloacae, C. freundii, S. marcescens и P. aeruginosa ), которые могут мутировать, приводя к гиперпродукции β-лактамазы хромосомного класса C. Спустя несколько лет резистентность появилась у видов бактерий, не продуцирующих ферменты AmpC (K. pneumoniae, Salmonella spp., P. mirabilis ) из-за продукции БЛРС TEM- или SHV-типа (бета-лактамазы расширенного спектра). Как правило, такая устойчивость включает оксиимино- (например, цефтизоксим, цефотаксим, цефтриаксон и цефтазидим, а также оксимино- монобактам азтреонам ), но не 7-альфа-метокси-цефалоспорины (цефамицины ; другими словами, цефокситин и цефотетан ); блокируется ингибиторами, такими как клавуланат, сульбактам или тазобактам, и не включает карбапенемы и темоциллин. Хромосомно-опосредованные β-лактамазы AmpC представляют новую угрозу, поскольку они придают устойчивость к 7-альфа-метоксицефалоспоринам (цефамицинам ), таким как цефокситин или цефотетан но не подвержены действию коммерчески доступных ингибиторов β-лактамаз и могут в штаммах с потерей поринов внешней мембраны обеспечивать устойчивость к карбапенемам.
Члены этого семейства обычно экспрессируют β-лактамазы (например, ТЕМ-3, ТЕМ-4 и SHV-1), которые придают устойчивость к цефалоспоринам расширенного спектра (расширенного спектра). В середине 1980-х годов эта новая группа ферментов, β-лактамазы расширенного спектра (БЛРС), была обнаружена (впервые обнаружена в 1979 году). Распространенность бактерий, продуцирующих БЛРС, в больницах неотложной помощи постепенно увеличивается. БЛРС представляют собой бета-лактамазы, которые гидролизуют цефалоспорины расширенного спектра с оксимино-боковой цепью. Эти цефалоспорины включают цефотаксим, цефтриаксон и цефтазидим, а также оксимино-монобактам азтреонам. Таким образом, БЛРС придают множественную резистентность этим антибиотикам и родственным оксиимино-бета-лактамам. В типичных обстоятельствах они происходят из генов TEM-1, TEM-2 или SHV-1 в результате мутаций, которые изменяют конфигурацию аминокислот вокруг активного сайта этих β-лактамаз. Более широкий набор β-лактамных антибиотиков подвержен гидролизу этими ферментами. Недавно было описано возрастающее количество ESBL, не принадлежащих к линии TEM или SHV. ESBL часто кодируются плазмидой. Плазмиды, ответственные за продукцию ESBL, часто несут гены, кодирующие устойчивость к другим классам лекарств (например, аминогликозидам). Следовательно, варианты антибиотиков при лечении организмов, продуцирующих БЛРС, крайне ограничены. Карбапенемы являются препаратом выбора при серьезных инфекциях, вызванных организмами, продуцирующими БЛРС, однако недавно появились сообщения об изолятах, устойчивых к карбапенему (в первую очередь, устойчивых к эртапенему ). Организмы, продуцирующие БЛРС, могут оказаться чувствительными к некоторым цефалоспоринам расширенного спектра действия. Однако лечение такими антибиотиками было связано с высокой частотой неудач.
ТЕМ-1 - наиболее часто встречающийся бета-лактамаз. -лактамаза в грамотрицательных бактериях. До 90% устойчивости к ампициллину у E. coli происходит из-за продукции ТЕМ-1. Также отвечает за резистентность к ампициллину и пенициллину, которая наблюдается у H. influenzae и N. gonorrhoeae во все больших количествах. Хотя бета-лактамазы ТЕМ-типа чаще всего обнаруживаются в E. coli и К. pneumoniae, они также все чаще обнаруживаются у других видов грамотрицательных бактерий. Аминокислотные замены, ответственные за фенотип бета-лактамазы расширенного спектра (ESBL), группируются вокруг активного сайта фермента и изменяют его конфигурацию, обеспечивая доступ к субстратам оксиимино-бета-лактама. Открытие активного центра для бета-лактамных субстратов также обычно увеличивает чувствительность фермента к ингибиторам β-лактамазы, таким как клавулановая кислота. Единичные аминокислотные замены в положениях 104, 164, 238 и 240 вызывают фенотип БЛРС, но БЛРС с самым широким спектром обычно имеют более одной аминокислотной замены. На основании различных комбинаций изменений в настоящее время описано 140 ферментов ТЕМ-типа. ТЕМ-10, ТЕМ-12 и ТЕМ-26 являются одними из самых распространенных в США. Термин ТЕА происходит от имени афинского пациента (Темониера), от которого изолят был извлечен в 1963 году.
SHV-1 составляют 68 процентов его аминокислоты с ТЕМ-1 и имеют аналогичную общую структуру. Бета-лактамаза SHV-1 чаще всего обнаруживается в K. pneumoniae и является причиной до 20% опосредованной плазмидой устойчивости к ампициллину у этого вида. ESBL этого семейства также имеют аминокислотные изменения вокруг активного сайта, чаще всего в положениях 238, 238 и 240. Известно более 60 разновидностей SHV. SHV-5 и SHV-12 являются одними из самых распространенных.
Эти ферменты были названы из-за их большей активности против цефотаксима, чем другие субстраты оксиимино-бета-лактама (например, цефтазидим, цефтриаксон или цефепим ). Они не возникают в результате мутации, а представляют собой примеры приобретения плазмид генов бета-лактамаз, обычно обнаруживаемых на хромосоме видов Kluyvera, группы редко патогенных комменсальных организмов. Эти ферменты не очень тесно связаны с бета-лактамазами TEM или SHV в том смысле, что они показывают только приблизительно 40% идентичности с этими двумя обычно изолированными бета-лактамазами. В настоящее время известно более 80 ферментов CTX-M. Несмотря на свое название, некоторые из них более активны в отношении цефтазидима, чем цефотаксима. В основном они были обнаружены в штаммах Salmonella enterica серовара Typhimurium и E. coli, но также были описаны у других видов Enterobacteriaceae и являются преобладающим типом ESBL в некоторых частях Южной Америки. (Их также можно встретить в Восточной Европе) CTX-M-14, CTX-M-3 и CTX-M-2 являются наиболее распространенными. CTX-M-15 в настоящее время (2006 г.) является наиболее распространенным типом в E. coli в Великобритании и широко распространена среди населения. Недавно было обнаружено, что бета-лактамаза CTX-M-15 вместе с ISEcp1 транспонировалась на хромосому Klebsiella pneumoniae ATCC BAA-2146.
Бета-лактамазы OXA долгое время считались менее распространенной, но также опосредованной плазмидой разновидностью бета-лактамаз, которая может гидролизовать оксациллин и родственные антистафилококковые пенициллины. Эти бета-лактамазы отличаются от ферментов ТЕМ и SHV тем, что они принадлежат к молекулярному классу D и функциональной группе 2d. Бета-лактамазы OXA-типа придают устойчивость к ампициллину и цефалотину и характеризуются своей высокой гидролитической активностью против оксациллина и клоксациллина и тот факт, что они плохо ингибируются клавулановой кислотой. Аминокислотные замены в ферментах OXA также могут давать фенотип ESBL. Хотя большинство БЛРС было обнаружено в E. coli, К. pneumoniae и других Enterobacteriaceae, БЛРС типа OXA были обнаружены в основном у P. aeruginosa. БЛРС типа OXA были обнаружены в основном в изолятах Pseudomonas aeruginosa из Турции и Франции. Семейство бета-лактамаз OXA было первоначально создано как фенотипическая, а не генотипическая группа для нескольких бета-лактамаз, которые имели специфический профиль гидролиза. Следовательно, гомология последовательностей среди некоторых членов этого семейства составляет всего 20%. Однако недавние дополнения к этому семейству показывают некоторую степень гомологии с одним или несколькими существующими членами семейства бета-лактамаз OXA. Некоторые придают устойчивость преимущественно к цефтазидиму, но OXA-17 придает большую устойчивость к цефотаксиму и цефепиму, чем к цефтазидиму.
Другие плазмид-опосредованные БЛРС, такие как PER, VEB, GES и бета-лактамазы IBC, описаны, но встречаются редко и обнаруживаются в основном у P. aeruginosa и на ограниченном количестве географических участков. PER-1 в изолятах в Турции, Франции и Италии; ВЭБ-1 и ВЭБ-2 у штаммов из Юго-Восточной Азии; и GES-1, GES-2 и IBC-2 в изолятах из Южной Африки, Франции и Греции. PER-1 также распространен среди видов acinetobacter с множественной устойчивостью в Корее и Турции. Некоторые из этих ферментов также обнаружены у Enterobacteriaceae, тогда как другие необычные ESBL (такие как BES-1, IBC-1, SFO-1 и TLA-1) были обнаружены только у Enterobacteriaceae.
В то время как организмы, продуцирующие БЛРС, ранее были связаны с больницами и учреждениями, в настоящее время эти организмы все чаще встречаются в обществе. CTX-M-15-положительный E. coli являются причиной внебольничных инфекций мочевыводящих путей в Великобритании и, как правило, устойчивы ко всем пероральным β-лактамным антибиотикам, а также к хинолонам и сульфаниламиды. Варианты лечения могут включать нитрофурантоин, фосфомицин, мециллинам и хлорамфеникол. В отчаянии можно также использовать инъекции эртапенема или гентамицина один раз в день.
Хотя резистентные к ингибиторам β-лактамазы не являются БЛРС, их часто обсуждают с БЛРС, поскольку они также являются производными классического ТЕМ- или SHV-типа. ферменты. Эти ферменты сначала получили обозначение IRT для резистентной к ингибитору ТЕМ β-лактамазы; однако впоследствии все они были переименованы в числовые обозначения ТЕА. Существует по крайней мере 19 различных устойчивых к ингибиторам β-лактамаз ТЕА. Устойчивые к ингибиторам β-лактамазы ТЕМ были обнаружены в основном в клинических изолятах E. coli, но также некоторые штаммы K. pneumoniae, Klebsiella oxytoca, P. mirabilis и Citrobacter freundii. Хотя устойчивые к ингибитору варианты ТЕА устойчивы к ингибированию клавулановой кислотой и сульбактамом, тем самым демонстрируя клиническую устойчивость к комбинациям бета-лактам-ингибитор лактамазы амоксициллина - клавуланат (со-амоксиклав ), тикарциллин - клавуланат (ко-тикарцлав ) и ампициллин / сульбактам, они обычно остаются чувствительными к ингибированию тазобактамом, а затем комбинацией пиперациллин / тазобактам, хотя устойчивость была описана. Это больше не в первую очередь европейской эпидемиологии, это часто встречается в северных частях Америки и должно быть проверено на комплексные ИМП.
AmpC β-лактамазы типа обычно выделяют из устойчивых к цефалоспоринам грамотрицательных бактерий с расширенным спектром действия. Β-лактамазы AmpC (также называемые классом C или группой 1) обычно кодируются на хромосомах многих грамотрицательных бактерий, включая виды Citrobacter, Serratia и Enterobacter. где его выражение обычно индуцируется ; он также может возникать на Escherichia coli, но обычно не индуцируется, хотя может быть гиперэкспрессирован. Β-лактамазы типа AmpC также могут переноситься на плазмидах. Β-лактамазы AmpC, в отличие от БЛРС, гидролизуют цефалоспорины широкого и расширенного спектра (цефамицины, а также до оксиимино-β-лактамов), но не ингибируются ингибиторами β-лактамаз, такими как клавулановая кислота. Организмы β-лактамазы AmpC-типа часто клинически группируются по аббревиатуре «SPACE»: Serratia, Pseudomonas или Proteus, Acinetobacter, Citrobacter и Enterobacter.
Карбапенемы, как известно, стабильны по отношению к β-лактамазам AmpC и β-лактамазам расширенного спектра действия. Карбапенемазы представляют собой разнообразную группу β-лактамаз, которые активны не только против оксиимино-цефалоспоринов и цефамицинов, но также и против карбапенемов. Азтреонам устойчив к металло-β-лактамазам, но многие продуценты IMP и VIM устойчивы из-за других механизмов. Ранее считалось, что карбапенемазы происходят только из классов A, B и D, но была описана карбапенемаза класса C.
Опосредованные плазмидой карбапенемазы IMP-типа (IMP означает активное на имипенеме), 19 разновидностей которых являются известный в настоящее время, был установлен в Японии в 1990-х годах как у кишечных грамотрицательных организмов, так и у видов Pseudomonas и Acinetobacter. Ферменты ИМФ медленно распространились в другие страны Дальнего Востока, были зарегистрированы в Европе в 1997 году и были обнаружены в Канаде и Бразилии.
Второе растущее семейство карбапенемаз, семейство VIM, было зарегистрировано в Италии в 1999 году и сейчас включает 10 членов., которые имеют широкое географическое распространение в Европе, Южной Америке и на Дальнем Востоке и были обнаружены в Соединенных Штатах. VIM-1 был обнаружен у P. aeruginosa в Италии в 1996 г.; с тех пор ВИМ-2 - теперь преобладающий вариант - неоднократно обнаруживался в Европе и на Дальнем Востоке; VIM-3 и -4 - второстепенные варианты VIM-2 и -1 соответственно. Ферменты VIM встречаются в основном у P. aeruginosa, также у P. putida и, в меньшей степени, у Enterobacteriaceae.
Разнообразие аминокислотных последовательностей составляет до 10% в семействе VIM, 15% в семействе IMP и 70% между VIM и IMP. Тем не менее, ферменты обоих семейств схожи. Оба они связаны с интегроном, иногда внутри плазмид. Оба гидролизуют все β-лактамы, кроме монобактамов, и уклоняются от всех ингибиторов β-лактама. Ферменты VIM являются одними из наиболее широко распространенных MBL, о которых сообщалось>40 вариантов VIM. Биохимические и биофизические исследования показали, что варианты VIM имеют лишь небольшие вариации кинетических параметров, но существенные различия в их термостабильности и профилях ингибирования.
Группа β-лактамаз OXA встречается в основном у видов Acinetobacter и делится на два кластера. OXA-карбапенемазы очень медленно гидролизуют карбапенемы in vitro, и высокие МИК, наблюдаемые для некоторых хозяев Acinetobacter (>64 мг / л), могут отражать вторичные механизмы. Иногда они усиливаются в клинических изолятах за счет дополнительных механизмов резистентности, таких как непроницаемость или отток. OXA-карбапенемазы также имеют тенденцию иметь пониженную гидролитическую эффективность по отношению к пенициллинам и цефалоспоринам.
Несколько ферментов класса A, большинство из которых опосредованы плазмидами. Ферменты KPC также являются эффективными карбапенемазами. Известно десять вариантов, от KPC-2 до KPC-11, и они отличаются одной или двумя заменами аминокислоты (KPC-1 был повторно секвенирован в 2008 году и оказался на 100% гомологичным опубликованным последовательностям. КЗК-2). KPC-1 был обнаружен в Северной Каролине, KPC-2 в Балтиморе и KPC-3 в Нью-Йорке. Они имеют только 45% гомологии с ферментами SME и NMC / IMI и, в отличие от них, могут кодироваться самотрансмиссивными плазмидами.
По состоянию на февраль 2009 г. карбапенемаза класса A Klebsiella pneumoniae (KPC ) во всем мире была наиболее распространенной карбапенемазой и была впервые обнаружена в 1996 г. в Северная Каролина, США. В публикации 2010 года указывалось, что KPC, продуцирующие Enterobacteriaceae, становятся обычным явлением в США.
Карбапенемаза первого класса C была описана в 2006 году и была выделена из вирулентного штамма Enterobacter aerogenes. Он находится на плазмиде pYMG-1 и поэтому передается другим бактериальным штаммам.
В общем, они не имеют большого клинического значения.
CcrA (CfiA). Его ген встречается ок. 1–3% изолятов B. fragilis, но меньше продуцируют фермент, поскольку для экспрессии требуется соответствующая миграция инсерционной последовательности. CcrA был известен до того, как был введен имипенем, и производители не показали его дальнейшего увеличения.
Первоначально описанный в Нью-Дели в 2009 г., этот ген в настоящее время широко распространен в Escherichia coli и Klebsiella pneumoniae из Индии и Пакистана. По состоянию на середину 2010 года бактерии, несущие NDM-1, были завезены в другие страны (включая США и Великобританию), скорее всего, из-за большого количества туристов, путешествующих по миру, которые, возможно, переняли штамм из окружающей среды поскольку штаммы, содержащие ген NDM-1, были обнаружены в образцах окружающей среды в Индии. У NDM есть несколько вариантов, которые обладают разными свойствами.
В общем, предполагается, что изолят продуцирует ESBL, когда он проявляет in vitro чувствительность к цефалоспоринам второго поколения (цефокситин, цефотетан ), но устойчивость к цефалоспоринам третьего поколения и азтреонаму. Более того, следует заподозрить эти штаммы, если лечение этими агентами от грамотрицательных инфекций не дает результатов, несмотря на сообщенную чувствительность in vitro. После обнаружения штамма, продуцирующего БЛРС, лаборатория должна сообщить о нем как о «устойчивом» ко всем пенициллинам, цефалоспоринам и азтреонаму, даже если он проверен (in vitro) как чувствительный. Сопутствующая устойчивость к аминогликозидам и триметоприму - сульфаметоксазолу, а также высокая частота сосуществования устойчивости к фторхинолону создает проблемы. Ингибиторы бета-лактамаз, такие как клавуланат, сульбактам и тазобактам in vitro, ингибируют большинство БЛРС, но клиническая эффективность комбинаций бета-лактама / ингибитора бета-лактамазы нельзя постоянно полагаться на терапию. Цефамицины (цефокситин и цефотетан ) не гидролизуются большинством ESBL, но гидролизуются ассоциированной β-лактамазой AmpC-типа. Кроме того, комбинации ингибиторов β-лактам / β-лактамаз могут быть неэффективными против организмов, продуцирующих β-лактамазу AmpC-типа. Иногда эти штаммы снижают экспрессию белков внешней мембраны, делая их устойчивыми к цефамицинам. Исследования in vivo дали смешанные результаты в отношении продуцирующего БЛРС K. pneumoniae. (Цефепим, цефалоспорин четвертого поколения, продемонстрировал стабильность in vitro в присутствии многих штаммов ESBL / AmpC.) В настоящее время карбапенемы, как правило, считаются предпочтительным агентом для лечения инфекций, вызванных микроорганизмами, продуцирующими БЛРС. Карбапенемы устойчивы к опосредованному БЛРС гидролизу и проявляют превосходную активность in vitro против штаммов Enterobacteriaceae, экспрессирующих БЛРС.
Штаммы продуцирующие только БЛРС чувствительны к цефамицинам и карбапенемам in vitro и практически не проявляют себя с этими агентами.
Для организмов, продуцирующих БЛРС типа ТЕМ и SHV, очевидная чувствительность in vitro к цефепиму и к пиперациллину / тазобактаму является обычным явлением, но оба препарата проявляют эффект инокулята с пониженной восприимчивостью, поскольку размер инокулята увеличивается с 10 до 10 организмов.
Штаммы с некоторыми БЛРС CTX-M и OXA -типа устойчивы к цефепиму при тестировании, несмотря на использование стандарта посевной материал.
Хотя устойчивые к ингибиторам варианты ТЕА устойчивы к ингибированию клавулановой кислотой и сульбактамом, тем самым демонстрируя клиническую устойчивость к комбинациям бета-лактам-ингибиторов бета-лактамаз амоксициллин - клавуланат (Ко-амоксиклав ), тикарциллин - клавуланат и ампициллин / сульбактам, они остаются чувствительными к ингибированию тазобактамом и, следовательно, комбинацией пиперациллин / тазобактам.
Штаммы, продуцирующие AmpC, обычно устойчивы к цефамицинам и к ним, а также чувствительны к карбапенемам ; однако пониженная экспрессия порина может также сделать такой штамм устойчивым к карбапенему.
Штаммы с карбапенемазами типа IMP-, VIM- и OXA обычно остаются чувствительными. Устойчивость к небета-лактамным антибиотикам является обычным явлением для штаммов, вырабатывающих любой из этих ферментов, поэтому альтернативные варианты небета-лактамной терапии необходимо определять путем прямого тестирования чувствительности. Особенно высока устойчивость к фторхинолонам и аминогликозидам.
Для инфекций, вызванных продуцирующими ESBL видами Escherichia coli или Klebsiella, лечение имипенемом или меропенемом было связано с лучшими результатами с точки зрения выживаемости и бактериологического клиренса. Цефепим и пиперациллин / тазобактам оказались менее успешными. Цефтриаксон, цефотаксим и цефтазидим неэффективны даже чаще, несмотря на чувствительность организма к антибиотику in vitro. В нескольких отчетах документально подтверждена неэффективность терапии цефамицином в результате резистентности из-за потери порина. Некоторые пациенты ответили на терапию аминогликозидом или хинолоном, но при недавнем сравнении ципрофлоксацина и имипенема при бактериемии, связанной с ESBL- производство К. pneumoniae, имипенем дает лучший результат
Было проведено несколько клинических исследований для определения оптимальной терапии инфекций, вызванных продуцированием ESBL Штаммы Pseudomonas aeruginosa.
Ферментативная активность бета-лактамазы может быть обнаружена с использованием нитроцефина, хромогенного субстрата цефалоспорина, который меняет цвет с желтого на красный при бета- гидролиз, опосредованный лактамазой.
Бета-лактамазы - это древние бактериальные ферменты. Бета-лактамазы класса B (металло-бета-лактамазы) делятся на три подкласса: B1, B2 и B3. Предполагается, что подклассы B1 и B2 возникли около одного миллиарда лет назад, а подкласс B3s предположительно возник до расхождения грамположительных и грамотрицательных эубактерий около двух миллиардов лет назад. PNGM-1 (металло-β-лактамаза-1 Папуа-Новой Гвинеи) обладает активностью как металло-β-лактамазы (MBL), так и тРНКазы Z, что позволяет предположить, что PNGM-1 произошел от тРНКазы Z, и что MBL B3 активность PNGM-1 является беспорядочной активностью, и считается, что MBL подкласса B3 эволюционировали благодаря активности PNGM-1.
Остальные три группы представляют собой сериновые ферменты, которые мало гомологичны друг другу. Структурные исследования показали, что группы A и D являются сестринскими таксонами, а группа C разошлась раньше, чем A и D. Эти сериновые ферменты, такие как бета-лактамазы группы B, имеют древнее происхождение и предположительно возникли около двух миллиардов лет назад.
В частности, предполагается, что группа OXA (в классе D) развивалась на хромосомах и перемещалась в плазмиды по крайней мере в двух разных случаях.
"β «(бета ) относится к положению азота на втором атоме углерода в кольце. Лактам представляет собой портманто лактона (от латинского lactis, молоко, поскольку молочная кислота была выделена из кислого молока) и амида. Суффикс -аза, обозначающий фермент, происходит от диастаза (от греческого диастаз, «разделение»), первого фермента, открытого в 1833 году Пайеном и Персозом.