| Астма | |
|---|---|
 | |
| Пикфлоуметры используются для измерения пиковая скорость выдоха, важная как для мониторинга, так и для диагностики астмы. | |
| Специальность | Пульмонология |
| Симптомы | Повторяющиеся эпизоды хрипов, кашель, стеснение в груди, одышка |
| Продолжительность | Долгосрочный |
| Причины | Генетические и факторы окружающей среды |
| Факторы риска | Загрязнение воздуха, аллергены |
| Метод диагностики | На основании симптомов реакции на терапию, спирометрии |
| Лечение | Избегать триггеры, ингаляционные кортикостероиды, сальбутамол |
| Частота | 358 миллионов (2015) |
| Смертей | 397,100 (2015) |
Астма представляет собой долгосрочное воспалительное заболевание дыхательных путей легких. Он характеризует переменными и другими симптомами, обратной обструкцией воздушного потока и легко вызываемыми бронхоспазмами. Симптомы включают эпизоды хрипов, кашля, стеснения в груди и одышки. Это может происходить несколько раз в день или несколько раз в неделю. В зависимости от человека симптомы астмы могут усиливаться ночью или при физической нагрузке.
Считается, что астма вызывается комбинацией генетических и факторов окружающей среды. К факторам окружающей среды воздействие загрязнения воздуха и аллергенов. Другие потенциальные триггеры включают такие лекарства, как аспирин и бета-блокаторы. Диагноз обычно основывается на характере симптомов, реакции на терапию с течением времени и спирометрии функциональном тесте легких. Астма классифицируется по частотам, объем форсированного выдоха за одну секунду (FEV1) и пиковая скорость выдоха. Он также может быть классифицирован как атопический или неатопический, где атопия относится к предрасположенности к развитию гиперчувствительности типа 1.
От астмы нет лекарств.. Симптомы можно предотвратить, избегая триггеров, таких как аллергены и раздражители, и использовать вдыхаемые кортикостероиды. бета-агонисты длительного действия (LABA) или антилейкотриеновые агенты мая в дополнение к ингаляционным кортикостероидам, если симптомы астмы остаются неконтролируемыми. Лечение быстро ухудшающихся симптомов обычно проводится с помощью ингаляционных препаратов короткого действия бета-2-агонистов, таких как сальбутамол, и кортикостероидов, принимаемых внутрь. В очень тяжелых случаях могут потребоваться внутривенные кортикостероиды, сульфат магния и госпитализация.
В 2015 году во всем мире астмой болели 358 миллионов человек по со 183 миллионами в 1990 году. Она вызвала около 397 100 человек. смертей в 2015 году, большинство из которых произошло в развивающемся мире. Астма часто начинается в детстве, и с 1960-х годов заболеваемость ею значительно возросла. Астма была признана еще в Древнем Египте. Слово «астма» происходит от греческого ἅσθμα, ásthma, что означает «одышка».
Астма проявляет свои эпизодами хрипов, одышки, стеснения в груди и кашля. Мокрота может выделяться из легких при кашле, но ее часто трудно извлечь. Во время выздоровления от приступа астмы (обострения) он может выглядеть гноем из-за высокого уровня лейкоцитов, называемых эозинофилами. Симптомы обычно усиливаются ночью и рано утром или в ответ на физическую нагрузку или холодный воздух. Некоторые люди, страдающие астмой, редко испытывают симптомы, обычно в ответ на триггеры, тогда как другие реагируют часто и легко и испытывают стойкие симптомы.
Ряд других состояний здоровья чаще возникают у людей с астмой, включая гастроэзофагеальную рефлюксную болезнь (ГЭРБ), риносинусит и обструктивное апноэ во сне. Психологические расстройства также более распространены: тревожные расстройства встречаются у 16–52%, а расстройства настроения - у 14–41%. Неизвестно, вызывает ли астма психологические проблемы или психологические проблемы вызывают к астме. Больные астмой, особенно если она плохо контролируется, подвержены повышенному риску радиоконтрастных факторов.
Кариес чаще возникает у людей, страдающих астмой. Это может быть связано с действием агонистов бета 2 на уменьшение слюноотделения. Эти препараты также повышают риск эрозий зубов.
Астмается вызывается сочетанием сложных и не до конца изученных экологических и генетических факторов. Они влияют как на тяжесть, так и на реакцию на лечение. Считается, что недавнее повышение заболеваемости связано с изменением эпигенетики (наследуемых факторов, кроме тех, связанных с последовательностью ДНК ) и изменением среды обитания.. Астма, которая начинается в возрасте до 12 лет, более вероятно из-за генетического влияния, тогда как начало после 12 лет более вероятно из-за влияния окружающей среды.
Многие факторы окружающей среды были связаны с развитием и обострением астмы, включая аллергены, загрязнение воздуха и другие химические вещества в окружающей среде. Курение во время беременности и после родов связано с повышенным риском развития астматических симптомов. Низкое качество воздуха из-за факторов окружающей среды, таких как загрязнение дорожным движением или высокий уровень озона, было связано как с развитием астмы, так и с повышением ее тяжести. Более половины случаев заболеваний детей в США происходит в регионах, где качество воздуха ниже стандартов EPA. Низкое качество воздуха чаще встречаются в малообеспеченных сообществах и меньшинствах.
Воздействие внутри помещений летучих соединений может триггером астмы; Например, воздействие формальдегида имеет положительную связь. Фталаты в некоторых типах ПВХ связаны с астмой как у детей, так и у взрослых. Хотя воздействие пестицидов связано с развитием астмы, причинно-следственная связь еще не установлена.
Большинство данных не подтвердили причинную роль между ацетаминофен (парацетамол) или использование антибиотиков и астма. Показан связь между употреблением парацетамола и астмой исчезла, если принять во внимание респираторные инфекции. Использование ацетаминофена матерью во время беременности также связано с повышенным риском развития у ребенка астмы. Материнский психологический стресс во время беременности является фактором риска развития астмы у ребенка.
Астма связана с воздействием аллергенов в помещении. Обычные домашние аллергены включают пылевых клещей, тараканов, шерсть животных (фрагменты меха или перьев) и плесень. Было обнаружено, что уменьшить количество пылевых клещей неэффективны в отношении симптомов у сенсибилизированных субъектов. Слабые данные свидетельствуют о том, что уменьшить плесень ремонта зданий может помочь улучшить симптомы астмы у взрослых. Некоторые респираторные респираторные инфекции, такие как респираторно-синцитиальный вирус и риновирус, могут повышать риск развития астмы при приобретении в раннем детстве. Однако некоторые другие инфекции могут снизить риск.
Гипотеза гигиены пытается объяснить рост заболеваемости астмой во всем мире как прямой и непреднамеренный результат снижения воздействия в детстве непатогенных бактерий и вирусов. Было предположение, что уменьшение воздействия бактерий и вирусов отчасти с повышенной чистотой и уменьшением размера семьи в современном обществех. Воздействие бактериального эндотоксина в раннем детстве может предотвратить развитие астмы, но воздействие в более старшем возрасте может спровоцировать сужение бронхов. Доказательства, подтверждающие гипотезу гигиены, включая более низкие показатели астмы на фермах и в семьех с домашними животными.
Использование антибиотиков в раннем возрасте связано с развитием астмы. Кроме того, родоразрешение посредством <>кесарева сечения связано с повышенным риском астмы (по оценкам, на 20–80%) - этот повышенный риск связан с отсутствием здоровой бактериальной колонизации, который новорожденный получил бы при прохождении через родовые пути. Существует связь между астмой и степенью изобилия, которая может быть связана с гипотезой гигиены, поскольку люди часто подвержены воздействию бактерий и вирусов.
| Уровни эндотоксина | Генотип CC | Генотип TT |
|---|---|---|
| Высокая экспозиция | Низкий риск | Высокий риск |
| Низкая экспозиция | Высокий риск | Низкий риск |
Семейный анамнез является фактором риска астмы, в задействовано множество различных генов. Если поражен один идентичный близнец, вероятность заражения другого составляет примерно 25%. К концу 2005 г. 25 генов были связаны с астмой в шести или более отдельных популяциях, включая GSTM1, IL10, CTLA-4, SPINK5, LTC4S, IL4R и ADAM33 и другие. Многие из этих генов связаны с иммунной системой или модулируют воспаление. Даже среди этого списка генов, подтвержденных широко тиражируемых исследований, результаты не были последовательными среди всех протестированных популяций. В 2006 г. более 100 генов были связаны с астмой только в одном исследовании генетической ассоциации ; продолжают открываться новые.
Некоторые генетические варианты могут вызвать астму только в сочетании с определенным воздействием на окружающую среду. Примером является специфический однонуклеотидный полиморфизм в области CD14 и воздействие эндотоксина (бактериальный продукт). Воздействие эндотоксина может происходить из источников окружающей среды, включая табачный дым, собак и фермы. Таким образом, риск астмы определяется как генетикой человека, так и уровнем воздействия эндотоксина.
Триада атопической экземы, аллергической ринит и астма называются атопией. Самый сильный фактор риска развития астмы - это атопическое заболевание в анамнезе; причем астма чаще встречается у тех, у кого экзема или сенная лихорадка. Астма была связана с эозинофильным гранулематозом с полиангиитом (ранее известным как синдром Черга-Стросса), аутоиммунным заболеванием и васкулитом. Лица с определенными типами крапивницы также могут испытывать симптомы астмы.
Существует корреляция между ожирением и риском астмы, оба этих вида заболевания увеличились в последние годы. Могут быть задействованы несколько факторов, в том числе снижение респираторной функции из-за накопления жира и тот факт, что жировая ткань приводит к провоспалительному состоянию.
Бета-блокаторы лекарства, такие как пропранолол, могут вызвать астма у восприимчивых людей. Кардиоселективные бета-адреноблокаторы, однако кажутся безопасными для людей с легкой или средней степенью заболевания. Другие лекарства, которые могут вызвать проблемы у астматиков, - это ингибиторы ангиотензинпревращающего фермента, аспирин и НПВП. Использование препаратов, подавляющих кислотность (ингибиторов протонной помпы и блокаторов H2 ) во время беременности, связано с повышенным риском астмы у ребенка.
У некоторых людей астма будет стабильной в течение недель или месяцев, а затем внезапно разовьется приступ острой астмы. Разные люди по-разному реагируют на разные факторы. У многих людей может развиться тяжелое обострение из-за ряда провоцирующих факторов.
Домашние факторы, которые могут привести к обострению астмы, включают пыль, живот перхоть (особенно кошек и собак волос), тараканов аллергенов и плесени. Духи - частая причина острых приступов у женщин и детей. И вирусные, и бактериальные инфекции верхних дыхательных путей могут усугубить заболевание. Психологический стресс может усугубить симптомы - это считается, что стресс изменяет иммунную систему и таким образом, усиливает воспалительную реакцию дыхательных путей на аллергены и раздражители.
Обострения астмы у детей школьного возраста достигают пика осенью, вскоре после того, как дети вернутся в школу. Это может отражать комбинацию факторов, включая плохую приверженность к лечению, повышенное воздействие аллергенов и вирусов, а также измененную иммунную толерантность. Имеются ограниченные данные, позволяющие определить возможные подходы к уменьшению осенних обострений, но, несмотря на то, что сезонное лечение омализумабом за четыре-шесть недель до возвращения в школу дорогостоящим, оно может уменьшить обострения осенней астмы.
Астма результатом хронического воспаления проводящей зоны дыхательных путей (особенно бронхов и бронхиол ), что приводит к повышенной сокращаемости окружающих гладких мышц. Это среди других факторов приводит к приступам дыхательных путей и классическим симптомам хрипов. Сужение обычно обратимо при лечении или без лечения. Иногда меняются сами дыхательные пути. Типичные изменения в дыхательных путях включают увеличение эозинофилов и утолщение lamina reticularis. Гладкие мышцы дыхательных путей могут хронически увеличиваться в размерах вместе с объемами тканей дыхательных путей. Другие задействованные типы клеток включают: Т-лимфоциты, макрофаги и нейтрофилы. Также могут быть вовлечены другие компоненты иммунной системы, включая: цитокины, хемокины, гистамин и лейкотриены и др..

На рисунке показано расположение легких и дыхательных путей в организме. На рисунке B показано поперечное сечение нормального дыхательного пути. На рисунке C показано поперечное сечение дыхательных путей во время симптомов астмы.

Обструкция просвета бронхиолы слизистым экссудатом, бокаловидными клетками метаплазией и утолщением эпителиальной базальной мембраны у человека при астме.
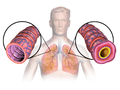
Диаграмма астмы
Хотя астма - это хорошо известное заболевание, не существует единого общепринятого определения. Глобальная инициатива по астме определяет его как «хроническое воспалительное заболевание дыхательных путей, в котором участвуют многие клетки и клеточные элементы. Хроническое воспаление связано с гиперчувствительностью дыхательных путей, что приводит к повторяющимся эпизодам. хрипов, одышки, стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с широко распространенной, но непостоянной обструкцией воздушного потока в легких, которая обычно используется как спонтанно, либо после лечения ".
. Астму можно заподозрить, если в анамнезе есть повторяющиеся хрипы, кашель или затрудненное дыхание, и эти симптомы ухудшаются из-за физических упражнений, вирусных инфекций, аллергенов или загрязнения воздуха. У детей в возрасте до шести лет диагноз поставить сложнее, поскольку они слишком малы для проведения спирометрии.
Спирометрия рекомендуется для помощи в диагностике и лечении. Если ОФВ1, измеренный с помощью этого метода, улучшается более чем на 12% и увеличивается по крайней мере на 200 миллилитров после введения бронходилататора, такого как сальбутамол, это свидетельствует в пользу диагноз. Однако это может быть нормальным для людей с легкой астмой в анамнезе, которые в настоящее время не действуют. Поскольку кофеин является бронхорасширяющим средством у людей с астмой, использование кофеина перед тестом функции легких может повлиять на результаты. Способность диффузии при однократном вдохе может помочь отличить астму от ХОБЛ. Разумно проводить спирометрию каждые один или два года, чтобы следить за тем, насколько хорошо у человека контролируется астма.
метахолиновая проба включает вдыхание возрастающих концентраций вещество, вызывающее сужение дыхательных путей у предрасположенных. Если отрицательный, значит, у человека нет астмы; однако если положительный результат, он не является специфическим для заболевания.
Другие подтверждающие доказательства включают: разница ≥20% в пиковой скорости выдоха по крайней мере три дня в неделю в течение не менее не менее двух недель, улучшение пиковой скорости кровотока на ≥20% после лечения сальбутамолом, ингаляционными кортикостероидами или преднизоном или снижение на ≥20% максимальной скорости потока после воздействия триггера. Однако тестирование пикового потока выдоха более вариабельно, чем спирометрия, и поэтому не рекомендуется для рутинной диагностики. Это может быть полезно для ежедневного самоконтроля у пациентов с умеренным и тяжелым заболеванием, а также для проверки эффективности новых лекарств. Он также может быть полезен при лечении пациентов с обострениями.
| Степень тяжести | Частота симптомов | Ночные симптомы | % ОФВ 1 от прогнозируемой | ОФВ 1 изменчивости | Использование SABA |
|---|---|---|---|---|---|
| Прерывистое | ≤2 / неделя | ≤2 / месяц | ≥80% | <20% | ≤2 дней / неделя |
| Легкая постоянная | >2 / неделя | 3–4 / месяц | ≥80% | 20–30% | >2 дня в неделю |
| Умеренно постоянное | Ежедневно | >1 раз в неделю | 60–80% | >30% | ежедневно |
| Тяжелая постоянная | Постоянно | Частые (7 / неделя) | <60% | >30% | ≥дважды / день |
Астма клинически классифицируется в зависимости от частоты симптомов, объема форсированного выдоха за одну секунду ( FEV 1 ) и пиковая скорость выдоха. Астму также можно классифицировать как атопическую (внешнюю) или неатопическую (внутреннюю), в зависимости от того, вызваны ли симптомы аллергенами (атопическая) или нет (неатопическая). Хотя астма классифицируется по степени тяжести, в настоящее время несуществует четкого метода различных подгрупп астмы, выходящего за рамки этой системы. Использование методов подгруппы.
Хотя астма является хроническим обструктивным состоянием, она не рассматривается как часть хроническая обструктивная болезнь легких, поскольку этот конкретно относится к комбинациям необратимых заболеваний, таких как бронхоэктазы и эмфизема. В отличие от этих заболеваний обструкция дыхательных путей при астме обычно обратима; однако, если его не лечить, хроническое воспаление от астмы может привести к необратимой закупорке легких из-за ремоделирования дыхательных путей. В отличие от эмфиземы, астма поражает бронхи, а не альвеолы .
| Почти смертельный исход | Высокая PaCO 2, или требующие искусственной вентиляции легких, или и то и другое | |
|---|---|---|
| Угроза жизни. (любой из) | ||
| Клинические признаки | Измерения | |
| Измененный уровень сознания | Пиковая скорость потока < 33% | |
| Истощение | Насыщение кислородом < 92% | |
| Аритмия | PaO 2 < 8 kPa | |
| Низкое кровяное давление | «Нормальный» PaCO 2 | |
| Цианоз | ||
| Тихая грудь | ||
| Слабое дыхательное усилие | ||
| Острая тяжелая. (любое из) | ||
| Пиковая скорость потока 33–50% | ||
| Частота дыхания ≥ 25 вдохов в минуту | ||
| ЧСС ≥ 110 ударов в минуту | ||
| Невозможно закончить предложения за один вдох | ||
| Умер | Симптомы ухудшение | |
| Пиковая скорость потока на 50–80% лучше или предсказуема | ||
| Нет признаков острой тяжелой астмы | ||
Обострой астмы обычно называют приступом астмы. Классическими симптомами являются одышка, хрипы и стеснение в груди. Хрипы чаще всего занимаются при выдохе. Хотя это основные симптомы астмы, у некоторых в первую очередь проявляется кашель, в тяжелых случаях движение воздуха может быть нарушено, так что хрипы не слышны. У детей часто присутствует боль в груди.
Признаки, развивающие во время приступа астмы, включая использование использования мышц дыхания (грудино-ключично-сосцевидной мышцы и лестничные мышцы шеи), может быть парадоксальный пульс (пульс, который слабее во время вдоха и сильнее во время выдоха), а также чрезмерное вздутие грудной клетки. синий цвет кожи и ногтей может быть из-за недостатка кислорода.
При легком обострении пиковая скорость выдоха (PEFR) составляет ≥200 л / мин, или ≥50% от прогнозируемого наилучшего. Умеренная определяется как от 80 до 200 л / мин, или от 25% до 50% от прогнозируемого наилучшего, в то время как тяжелая как ≤ 80 л / мин, или ≤25% от прогнозируемого наилучшего.
Острая тяжелая астма, ранее известное как астматический статус, представляет собой острое обострение астмы, которое не поддается стандартному лечению бронходилататорами и кортикостероидами. Половина связана с другими инфекциями, вызванными аллергеном, загрязнением воздуха или ненадлежащим использованием лекарств.
Хрупкая астма - это разновидность астмы, которую можно отличить по повторяющимся приступам. Хрупкая астма 1 типа - это заболевание с большой вариабельностью пикового течения, несмотря на интенсивное лечение. Хрупкая астма 2 типа - это фоновая хорошо контролируемая астма с внезапными тяжелыми обострениями.
Физическая нагрузка может вызвать бронхоспазм как у людей, страдающих астмой, так и без нее. Это происходит у людей с астмой и до 20% людей без астмы. Бронхоспазм, вызванный физической нагрузкой, часто встречается у профессиональных спортсменов. Самые высокие показатели у велосипедистов (до 45%), пловцов и лыжников. Хотя это может произойти при любых погодных условиях, чаще встречается в сухую и холодную погоду. Вдыхаемые бета2-агонисты, по-видимому, не улучшают спортивные результаты у людей, не страдающих астмой, однако пероральные дозы улучшают выносливость и силу.
Астма в результате (или усугубляется) на рабочем месте облучение - это часто регистрируемое профессиональное заболевание. Однако о многих случаях не сообщается и не признается таковым. Подсчитано, что в 5–25% случаев астмы у взрослых связаны с работой. Было задействовано несколько сотен различных агентов, наиболее распространенными из которых являются: изоцианаты, зерно и древесная пыль, колофония, флюс для пайки, латекс, животные и альдегиды. Распылитель краски, пекари и те, кто обрабатывает пищу, медсестры, химические рабочие, те, кто работает с животными, сварщики, парикмахеры и
респираторное заболевание, обостренное аспирином (AERD), также известное как аспириновая -индуанная астма, поражает до 9% астматиков. AERD включает астму, полипы носа, заболевание носовых пазух и респираторные реакции на аспирин и НПВП (например, ибупрофен и напроксен). У людей также часто наблюдается потеря обоняния и возникает реакция респираторных на алкоголь.
Алкоголь может усугубить астматические симптомы примерно у трети людей. Это может быть даже более распространено в некоторых этнических группах, таких как японцы и люди с аспириновой астмой. Другие исследования улучшения симптомов астмы от алкоголя.
Неатопическая астма, также известная как внутренняя или неаллергическая, составляет от 10 до 33% случаев. Кожная проба отрицательна на распространенные ингаляционные аллергены и нормальные концентрации IgE в сыворотке. Часто это начинается в более позднем возрасте, и женщины страдают чаще, чем мужчины. Обычные методы лечения также могут не работать.
Многие другие состояния могут вызывать симптомы, похожие на симптомы астмы. У детей симптомы могут быть вызваны другими заболеваниями верхних дыхательных путей, такими как аллергический ринит и синусит, а также другими причинами обструкции дыхательных путей, включая аспирацию инородного тела, стеноз трахеи, ларинготрахеомаляция, сосудистые кольца, увеличенные лимфатические узлы или образования на шее. Бронхиолит и другие вирусные инфекции может также вызвать хрипы. У взрослых ХОБЛ, застойная сердечная недостаточность, в дыхательных путях, а также лекарственный кашель, вызванный ингибиторами АПФ, могут вызывать аналогичные симптомы. В обеих популяциях дисфункция голосовых связок может проявляться одинаково.
Хроническая обструктивная болезнь легких может сосуществовать с астмой и может возникнуть осложнение хронической астмы. После 65 лет у людей с обструктивным заболеванием дыхательных путей развивается астма и ХОБЛ. В этом случае ХОБЛ можно дифференцировать по увеличению количества нейтрофилов в дыхательных путях, аномально увеличенной толщины стенок и увеличению гладкой мускулатуры бронхов. Однако этот уровень исследования не проводится из-за того, что ХОБЛ и астма разделяют принципы лечения: кортикостероиды, бета-агонисты длительного действия и отказ от курения. Это очень похоже на астму по симптомам, коррелирует с более частым воздействием сигаретного дыма, более старым возрастом, снижает обратимость симптомов после приема бронходилататоров и снижением вероятности семейной истории атопии.
Доказательства эффективности мер по предупреждению развития астмы слабы. Всемирная организация здравоохранения рекомендует снизить факторы риска, такие как табачный дым, загрязнение воздуха, химические раздражители, включая духи, и количество инфекций нижних дыхательных путей. Другие многообещающие усилия включают: ограничение воздействия дыма внутриутробно, грудное вскармливание, а также более частое обращение в детский сад или большие, но ни один из них не получил достаточной поддержки, чтобы рекомендовать его по этому показанию. 341>
Раннее знакомство с питомцем может быть полезно. Результаты контакта с домашними животными в другое время неубедительны, и удалить домашних животных из дома рекомендуется только в том случае, если у человека есть симптомы аллергии на указанное животное.
Диетические ограничения во время беременности или при кормлении грудью не обнаружены. быть эффективным для профилактики астмы у детей и не рекомендуется. Эффективным может быть уменьшение или устранение соединений, известных чувствительных людей, с рабочего места. Неясно, влияет ли ежегодная вакцинация против гриппа на риск обострений. Однако иммунизация рекомендована Всемирной организации здравоохранения. Запрет на курение эффективен для уменьшения обострений астмы.
Хотя лекарства от астмы не существует, симптомы обычно можно улучшить. Наиболее эффективное лечение астмы - это выявление триггеров, таких как сигаретный дым, домашние животные или аспирин, и устранение их воздействия. Если предотвращение триггера рекомендуется, рекомендуется использование лекарства. Фармацевтические препараты выбираются на основании других заболеваний и частоты симптомов. Специфические лекарства от астмы в целом подразделяются на категории быстрого и длительного действия.
Бронходилататоры рекомендуются для краткосрочного облегчения симптомов. При эпизодических приступах другие лекарства не нужны. Если присутствует легкое персистирующее заболевание (более двух приступов в неделю), рекомендуются низкие дозы ингаляционных кортикостероидов или альтернативно, внутрь антагонист лейкотриена или стабилизатор тучных клеток. Тем, у кого приступы ежедневные, используются более высокие дозы ингаляционных кортикостероидов. При умеренном или тяжелом обострении этим препаратом увеличить кортикостероиды внутрь.
У людей, страдающих астмой, более высокий уровень тревоги, психологического стресса и депрессия. Это связано с плохим контролем астмы. Когнитивно-поведенческая терапия может улучшить качество жизни, контроль астмы и уровень тревожности у людей, страдающих астмой.
Повышение осведомленности людей об астме и использовании письменных действий План определен как важный компонент управления астмой. Проведение учебных занятий, которые включают информацию, относящуюся к культуре, вероятно, будет эффективным будет. Необходимы дополнительные исследования, чтобы определить, приводит повышение готовности и осведомленности об астме среди школьного персонала и семейных вмешательств, к долгосрочному повышению безопасности для детей, страдающих астмой. Вмешательства по самоконтролю при астме в школах, улучшении знаний об астме, ее триггерах и важности регулярного осмотра практикующим врачом, сокращении количества госпитализаций и посещений отделений неотложной помощи. Эти меры также уменьшают количество дней, в течение которых у детей возникают симптомы астмы. Необходимы дополнительные исследования, чтобы определить, определить ли совместное принятие решений для ведения взрослых с астмой или эффективен и необходим индивидуальный план действий по борьбе с астмой. Некоторые люди с астмой используют пульсоксиметры для собственного контроля уровня кислорода в крови во время приступа астмы. Однако нет никаких доказательств использования в этих случаях.
Избегание триггеров является ключевым компонентом улучшения контроля и предотвращения атак. Наиболее распространенные триггеры включают аллергены, дым (от табака или других источников), загрязнение воздуха, неселективные бета-блокаторы и продукты, содержащие сульфиты. Курение сигарет и пассивное курение (пассивное курение) могут снизить эффективность лекарств, таких как кортикостероиды. Законы, ограничивающие курение, уменьшают количество людей, госпитализированных по поводу астмы. Меры по борьбе с пылевыми клещами, включая фильтрацию воздуха, химические вещества для уничтожения клещей, чистку пылесосом, наматрасники и другие методы, не повлияли на симптомы астмы. Недостаточно доказательств того, что осушители могут помочь контролировать астму.
В целом упражнения полезны для людей со стабильной астмой. Йога может немного улучшить качество жизни и улучшить симптомы у людей с астмой. Необходимы дополнительные исследования, чтобы определить, насколько эффективно снижение веса влияет на качество жизни, использование медицинских услуг и побочные эффекты для людей всех возрастов, страдающих астмой.
Используемые лекарства для лечения астмы делятся на два основных класса: препараты быстрого действия, используемые для лечения острых симптомов; и препараты длительного действия, используемые для предотвращения дальнейшего обострения. Антибиотики обычно не нужны для внезапного обострения симптомов или для лечения астмы в любое время.
 Сальбутамол дозирующий ингалятор, обычно используемый для лечения приступов астмы.
Сальбутамол дозирующий ингалятор, обычно используемый для лечения приступов астмы.  Дозированный ингалятор флутиказона обычно используется для длительного контроля.
Дозированный ингалятор флутиказона обычно используется для длительного контроля. Обычно используются лекарства. Получены в виде дозированных ингаляторов (MDI) в сочетании с спейсером для лечения астмы или в виде ингалятора для сухого порошка. Спейсер представляет собой пластиковый цилиндр, в котором лекарство смешивается с воздухом, что упрощает полную дозу лекарства. Также можно использовать небулайзер. Небулайзеры и спейсеры одинаково эффективны при симптомах от легкой до умеренной. Однако недостаточно данных, чтобы определить, существует ли разница у пациентов с тяжелым заболеванием. Для доставки бета-агонистов короткого действия при острой астме у детей спейсеры могут иметь преимущества по сравнению с небулайзерами, но дети с опасной для жизни астмой не изучались. Нет убедительных доказательств использования внутривенной ДДБА для взрослых, страдающих острой астмой. Недостаточно доказательств прямого сравнения эффективности дозированного ингалятора, прикрепленного к самодельному спейсеру, по сравнению с коммерчески доступным спейсером для лечения детей с астмой.
Долгосрочное использование Ингаляционные кортикостероиды в обычных дозах несут незначительный рискочных эффектов. Риски включают молочницу, развитие катаракты и немного замедленную скорость роста. Полоскание рта после приема ингаляционных стероидов может снизить риск молочницы. Более высокие дозы ингаляционных стероидов могут привести к снижению минеральной плотности костей.
Воспаление в легких можно оценить по уровню выдыхаемых оксида азота. Использование уровней оксида азота в выдыхаемом воздухе (FeNO) для определения дозировки лекарств от астмы может иметь небольшие преимущества для предотвращения приступов астмы, но этот подход рекомендован в методах лечения астмы у взрослых и детей.
Когда астма не поддается лечению обычными лекарствами, доступны другие варианты как для оказания неотложной помощи, так и для предотвращения обострений. Дополнительные параметры включают:
Многие люди с астмой, как и люди с другими хроническими заболеваниями, используют альтернативные методы лечения ; Опросы показывают, что примерно 50% используют какую-либо форму нетрадиционной терапии. Мало данных, подтверждающих эффективность распространения этих методов лечения.
Доказательств недостаточно, чтобы поддерживать использование витамина C или витамина E для борьбы с астмой. Предварительная поддержка использования витамина С при бронхоспазме, вызванном физической нагрузкой. Рыбий жир пищевые добавки (морские жирные кислоты n-3) и пониженное содержание натрия в рационе, по-видимому, не улучшает контроль над астмой. У людей с астмой легкой и средней степени тяжести лечение добавками витамина D может снизить риск обострений астмы, однако неясно, полезно только для людей с низким уровнем витамина D с самого начала (низкий исходный уровень витамина D). Дополнительные доказательства того, что добавки витамина улучшают повседневные симптомы астмы или функцию легких человека. Нет убедительных доказательств того, что взрослым следует избегать страдающих продуктов, глутамат натрия (глутамат натрия). Не было проведено достаточно качественных исследований, чтобы определить, следует ли детям с астмой не использовать пищу, содержащую глутамат натрия.
Иглоукалывание не рекомендуется для лечения, так как нет достаточных доказательств, подтверждающих его использование. Ионизаторы воздуха не имеют доказательств того, что они улучшают симптомы астмы или улучшают функцию легких; это в равной степени относилось к генераторам положительных и отрицательных сил. Мануальные методы лечения, включая остеопатические, хиропрактические, физиотерапевтические и респираторные терапевтические маневры, не имеют достаточных доказательств в их использовании при лечении астмы. Дыхательная техника Бутейко для контроля гипервентиляции может привести к сокращению употребления лекарств; однако этот метод не влияет на функцию легких. Таким образом, группа экспертов сочла, что доказывает недостаточно подтверждения его использования. Нет четких доказательств того, что дыхательные упражнения эффективны при лечении детей с астмой.
Прогноз при астме в целом хороший, особенно для детей с легкой формой заболеваний. Смертность снизилась за последние несколько десятилетий благодаря лучшему распознаванию и улучшению ухода. В 2010 году уровень смертности составлял 170 миллионов для мужчин и 90 миллионов для женщин. Показатели варьируются в зависимости от страны в 100 раз.
По состоянию на 2004 год он вызывает умеренную или тяжелую инвалидность у 19,4 миллионов человек (16 миллионов из которых находятся в странах с низким и средним уровнем доходов). В частых случаях астмы, диагностированной в детстве, через десять лет диагноз больше не будет. Наблюдается ремоделирование дыхательных путей, но неизвестно, добавляет ли они вредные изменения. Раннее лечение кортикостероидами, по-видимому, предотвращает или улучшает снижение функций легких. Астма у детей также оказывает негативное влияние на качество жизни их родителей.
 Смертность от астмы на миллион человек в 2012 г.
Смертность от астмы на миллион человек в 2012 г. Год жизни с поправкой на инвалидность для астмы на 100 000 жителей в 2004 г.
Год жизни с поправкой на инвалидность для астмы на 100 000 жителей в 2004 г. Уровень заболеваемости астмой в 2017 г.
Уровень заболеваемости астмой в 2017 г. По состоянию на 2011 г. 235–330 миллионов человек во всем мире страдают от астмы, и примерно 250 000–345 000 человек ежегодно ежегодно умирают от болезни. Показатели различаются в зависимости от страны и составляют от 1 до 18%. Это чаще встречается в развитых, чем в опасных странах. Таким образом, более низкие ставки наблюдаются в Азии, Восточной Европе и Африке. В разных странах это чаще встречается у экономически неблагополучных слоев населения. Причина этих различий малоизвестна. На страны с низким уровнем доходов приходится более 80% смертности.
Хотя астма в два раза чаще встречается у мальчиков, чем у девочек, самая большая форма встречается с одинаковой формой. Напротив, у взрослых женщин чаще встречается у женщин, чем у мужчин. У детей астма была наиболее частой причиной госпитализации после посещения отделения неотложной помощи в США в 2011 году.
Глобальные показатели астмы значительно выросли в период между 1960-ми и 2008 годами, и она была признана одной из основных. проблема общественного здравоохранения с 1970-х гг. С середины 1990-х годов уровень заболеваемости астмой в развитых странах стабилизировался, а в последнее время наблюдается рост, прежде всего в странах страны. Астма поражает примерно 7% населения США и 5% жителей Соединенного Королевства. В Канаде, Австралии и Новой Зеландии этот показатель составляет около 14–15%.
Средний уровень смертности от астмы с 2011 по 2015 год в Великобритании был примерно на 50% выше, чем в среднем по Европейскому Союзу, и увеличился на около 5% за это время. Дети с большей вероятностью обращаются к врачу из-за симптомов астмы после начала школы в сентябре.
С 2000 по 2010 год средняя стоимость пребывания в больнице по поводу астмы в США оставалась относительно стабильной и составляла около 3600 долларов, в то время как средняя стоимость пребывания в больнице по поводу астмы для взрослых увеличилась с 5200 до 6600 долларов. В 2010 году Medicaid был наиболее частым плательщиком среди детей и взрослых в возрасте 18–44 лет в США; частное страхование было вторым по частоте плательщиком. Как среди детей, так и среди взрослых в общинах с низким доходом в Штатах в 2010 г. соответствует более высокий процент госпитализаций по поводу астмы, чем среди самых высоких доходом.
 Папирус Эберса детализация лечение астмы
Папирус Эберса детализация лечение астмы  1907 г. Реклама индийских сигарет Гримо, рекламируемые как средство от астмы. Они содержали белладонну и каннабис.
1907 г. Реклама индийских сигарет Гримо, рекламируемые как средство от астмы. Они содержали белладонну и каннабис.Астма была обнаружена в Древнем Египте и лечилась путем употребления смеси ладана, известная как кифи. Гиппократ около 450 г. до н.э. официально назвал это заболевание специфической респираторной болезнью, и в основе современного названия лежит греческое слово «одышка». В 200 г. до н.э. считалось, что это хотя бы частично связано с эмоциями. В XII веке еврейский врач-философ Маймонид написал трактат об астме на арабском языке, частично основанный на арабских источниках, в котором он обсудил симптомы, одобренные диетические и другие средства лечения и оценка климата и чистого воздуха.
В 1873 году в одной из первых работ медицины на одну из первых работ медицины на эту тему была предпринята попытка объяснить патофизиологию болезни, а в одной из 1872 года был сделан выводлеч статей, что астма может быть выили натиранием груди хлороформным линиментом. Лечение в 1880 году включало использование внутривенных доз препарата под названием пилокарпин. В 1886 году Ф. Х. Босворт теоретизировал связь между астмой и сенной лихорадкой. Адреналин впервые был упомянут при лечении астмы в 1905 году. При этом заболевании начали использовать пероральные кортикостероиды. 1950-е годы, когда ингаляционные кортикостероиды и селективные бета-агонисты короткого действия стали широко использоваться в 1960-х.
Заметным и хорошо задокументированным случаем в XIX веке был случай молодого Теодора Рузвельта (1858–1858). 1919). В то время не было эффективного лечения. Юность Рузвельта во многом определялась его слабым здоровьем, отчасти связанным с его астмой. У него были повторяющиеся приступы астмы в ночное время, из-за которых он задыхался до смерти, пугая мальчика и его родителей.
В период с 1930-х по 1950-е годы астма была известна как одна из «святой семерки» психосоматических болезни. Его причина считалась психологической, и лечение часто основывалось на психоанализе и других разговорных методах. Поскольку эти психоаналитики интерпретировали астматический хрип как подавленный крик ребенка о своей матери, они считали, что лечение депрессии особенно важно для людей, страдающих астмой.
| Классификация | D |
|---|---|
| Внешние ресурсы |