 Тесты на устойчивость к антибиотикам : бактерии окрашены в белые полосы на посуде диски, пропитанные разными антибиотиками. Четкие кольца, такие как те, что слева, показывают, что бактерии не выросли, что указывает на то, что эти бактерии не устойчивы. Бактерии справа полностью устойчивы ко всем из семи протестированных антибиотиков, кроме двух.
Тесты на устойчивость к антибиотикам : бактерии окрашены в белые полосы на посуде диски, пропитанные разными антибиотиками. Четкие кольца, такие как те, что слева, показывают, что бактерии не выросли, что указывает на то, что эти бактерии не устойчивы. Бактерии справа полностью устойчивы ко всем из семи протестированных антибиотиков, кроме двух. . Устойчивость к противомикробным препаратам (AMR или AR ) обнаруживается у микробов которые в результате эволюции разработали биологические механизмы, которые защищают их от воздействия противомикробных препаратов. Термин устойчивость к антибиотикам (ARили ABR ) представляет собой подгруппу AMR, поскольку он применяется к бактериям, которые становятся устойчивыми к антибиотикам. Устойчивые микробы труднее лечить, требуя более высоких доз или альтернативных лекарств, которые могут оказаться более токсичными. Эти подходы также могут быть более дорогими. Микробы, устойчивые к нескольким противомикробным препаратам, называются множественной лекарственной устойчивостью (МЛУ).
Все классы микробов могут развить устойчивость. Грибы развивают противогрибковую устойчивость. Вирусы развивают противовирусную устойчивость. Простейшие развивают антипротозойную устойчивость, а бактерии развивают устойчивость к антибиотикам. Те бактерии, которые считаются широко устойчивыми к лекарственным средствам (XDR) или полностью устойчивыми к лекарственным средствам (TDR), иногда называют «супербактериями». Устойчивость бактерий может возникать естественным путем, в результате генетической мутации или в результате того, что один вид приобретает устойчивость у другого. Устойчивость может возникать спонтанно из-за случайных мутаций. Однако расширенное использование противомикробных препаратов, по-видимому, способствует отбору мутаций, которые могут сделать противомикробные препараты неэффективными.
Профилактика злоупотребления антибиотиками, которое может привести к устойчивости к антибиотикам, включает назначение или использование антибиотиков только тогда, когда они необходимы. По возможности, антибиотики узкого спектра действия предпочтительнее, чем антибиотики широкого спектра действия, поскольку эффективное и точное поражение конкретных организмов с меньшей вероятностью вызовет резистентность, а также побочные эффекты. Людям, которые принимают эти лекарства дома, важно знать, как правильно их использовать. Поставщики медицинских услуг могут свести к минимуму распространение устойчивых инфекций с помощью надлежащих санитарии и гигиены, включая мытье рук и дезинфекцию между пациентами, и должны поощрять то же самое в отношении пациента., посетителей и членов их семей.
Рост устойчивости к лекарственным средствам вызван, главным образом, применением противомикробных препаратов у людей и других животных, а также распространением устойчивых штаммов между ними. Растущее сопротивление также связано со сбросом неочищенных сточных вод фармацевтической промышленности, особенно в странах, где производятся лекарственные средства в больших объемах. Антибиотики повышают давление отбора в популяциях бактерий, вызывая гибель уязвимых бактерий; это увеличивает процент устойчивых бактерий, которые продолжают расти. Даже при очень низких уровнях антибиотика устойчивые бактерии могут иметь преимущество в росте и расти быстрее, чем уязвимые бактерии. Поскольку устойчивость к антибиотикам становится все более распространенной, возрастает потребность в альтернативных методах лечения. Раздаются призывы к применению новых методов лечения антибиотиками, но разработка новых лекарств становится все реже.
Устойчивость к противомикробным препаратам растет во всем мире из-за более широкого доступа к антибиотикам в развивающихся странах. По оценкам, ежегодно в результате умирает от 700 000 до нескольких миллионов человек, которые по-прежнему представляют серьезную угрозу общественному здоровью во всем мире. Каждый год в Соединенных Штатах не менее 2,8 миллиона человек заражаются бактериями, устойчивыми к антибиотикам, и в результате не менее 35 000 человек умирают. По оценкам Всемирной организации здравоохранения (ВОЗ), к 2050 году УПП может быть вызвано триста пятьдесят миллионов смертей.
Общественность призывает к глобальным коллективным действиям по устранению угрозы, в том числе предложения по международным договорам по устойчивости к противомикробным препаратам. Устойчивость к антибиотикам в мире полностью не идентифицирована, но более бедные страны с более слабой системой здравоохранения страдают от этого больше.
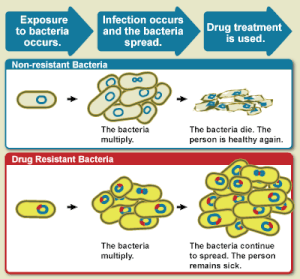 Диаграмма, показывающая разницу между неустойчивыми бактериями и бактериями, устойчивыми к лекарствам. Неустойчивые бактерии размножаются, и при медикаментозном лечении бактерии погибают. Бактерии, устойчивые к лекарствам, также размножаются, но после лекарственного лечения бактерии продолжают распространяться.
Диаграмма, показывающая разницу между неустойчивыми бактериями и бактериями, устойчивыми к лекарствам. Неустойчивые бактерии размножаются, и при медикаментозном лечении бактерии погибают. Бактерии, устойчивые к лекарствам, также размножаются, но после лекарственного лечения бактерии продолжают распространяться. ВОЗ определяет устойчивость к противомикробным препаратам как устойчивость микроорганизмов к противомикробным препаратам, которые когда-то могли лечить инфекцию этим микроорганизм. Человек не может стать устойчивым к антибиотикам. Устойчивость - это свойство микроба, а не человека или другого организма, инфицированного микробом.
Устойчивость к антибиотикам - это подмножество устойчивости к противомикробным препаратам. Эта более конкретная устойчивость связана с патогенными бактериями и, таким образом, разбита на две дополнительные подгруппы, микробиологические и клинические. Связанная микробиологически устойчивость является наиболее распространенной и происходит от генов, мутировавших или унаследованных, что позволяет бактериям сопротивляться механизму, связанному с определенными антибиотиками. Клиническая резистентность проявляется в неэффективности многих терапевтических методов, когда бактерии, которые обычно восприимчивы к лечению, становятся устойчивыми после того, как пережили исход лечения. В обоих случаях приобретенной устойчивости бактерии могут передавать генетический катализатор устойчивости посредством конъюгации, трансдукции или трансформации. Это позволяет резистентности распространяться через один и тот же патоген или даже похожие бактериальные патогены.
В отчете ВОЗ, выпущенном в апреле 2014 г., говорится: «Эта серьезная угроза больше не является предсказанием на будущее, она происходит прямо сейчас во всех регионах мира и может повлиять на любого человека любого возраста и в любой стране. Устойчивость к антибиотикам - когда бактерии меняются так, что антибиотики больше не работают у людей, которым они нужны для лечения инфекций, - теперь является основным угроза общественному здоровью ". В 2018 году ВОЗ считала устойчивость к антибиотикам одной из самых серьезных угроз для глобального здоровья, продовольственной безопасности и развития. Европейский центр профилактики и контроля заболеваний подсчитал, что в 2015 году в ЕС и Европейской экономической зоне было 671 689 случаев инфицирования, вызванных устойчивыми к антибиотикам бактериями, в результате чего умерло 33 110 человек. Большинство из них было приобретено в медицинских учреждениях.
Устойчивость к противомикробным препаратам в основном вызвана чрезмерным использованием противомикробных препаратов. Это приводит к тому, что микробы либо вырабатывают защиту от лекарств, используемых для их лечения, либо определенные штаммы микробов, которые обладают естественной устойчивостью к противомикробным препаратам, становятся гораздо более распространенными, чем те, которые легко победить с помощью лекарств. В то время как устойчивость к противомикробным препаратам действительно возникает естественным образом с течением времени, использование противомикробных средств в различных условиях как в сфере здравоохранения, так и за ее пределами привело к тому, что устойчивость к противомикробным препаратам становится все более распространенной.
 CDC инфографики о том, как возникает и распространяется устойчивость к антибиотикам (основной тип устойчивости к противомикробным препаратам).
CDC инфографики о том, как возникает и распространяется устойчивость к антибиотикам (основной тип устойчивости к противомикробным препаратам). Устойчивость к противомикробным препаратам может развиваться естественным путем из-за продолжающегося воздействия противомикробных препаратов. Естественный отбор означает, что организмы, способные адаптироваться к окружающей среде, выживают и продолжают производить потомство. В результате типы микроорганизмов, которые способны выжить в течение долгого времени при продолжающемся воздействии определенных противомикробных агентов, естественным образом станут более распространенными в окружающей среде, а те, которые не обладают такой устойчивостью, станут устаревшими. Со временем большинство имеющихся штаммов бактерий и инфекций станут устойчивыми к антимикробному агенту, используемому для их лечения, что делает этот агент сейчас неэффективным для поражения большинства микробов. С увеличением использования противомикробных препаратов этот естественный процесс ускоряется.
Самолечение потребителями определяется как «прием лекарств по собственной инициативе или по инициативе. предложение другого человека, который не является сертифицированным медицинским специалистом », и это было определено как одна из основных причин развития устойчивости к противомикробным препаратам. Пытаясь справиться со своей болезнью, пациенты следуют советам ложных источников информации, друзей и родственников, заставляя их принимать противомикробные препараты без необходимости или в избытке. Многие люди прибегают к этому по необходимости, когда у них ограниченная сумма денег для посещения врача или во многих развивающихся странах слаборазвитая экономика и отсутствие врачей являются причиной самолечения. В этих развивающихся странах правительства разрешают продажу противомикробных препаратов как безрецептурных лекарств, чтобы люди могли получить к ним доступ без необходимости искать или платить за посещение медицинского работника. Такой расширенный доступ делает чрезвычайно простым получение противомикробных препаратов без консультации врача, в результате чего многие противомикробные препараты принимаются неправильно, что приводит к появлению устойчивых штаммов микробов. Одним из основных примеров страны, которая сталкивается с этими проблемами, является Индия, где в штате Пенджаб 73% населения прибегали к лечению своих незначительных проблем со здоровьем и хронических заболеваний с помощью самолечения.
Основная проблема с самим собой. -медикаментозное лечение - это незнание общественности об опасных последствиях устойчивости к противомикробным препаратам и о том, как они могут способствовать этому из-за неправильного обращения или неправильной диагностики. Чтобы определить общественные знания и предвзятые представления об устойчивости к антибиотикам, как об основном типе устойчивости к противомикробным препаратам, был проведен скрининг 3537 статей, опубликованных в Европе, Азии и Северной Америке. Из 55 225 опрошенных людей 70% слышали об устойчивости к антибиотикам ранее, но 88% из них думали, что это связано с физическими изменениями в организме. Поскольку так много людей во всем мире имеют возможность заниматься самолечением с помощью антибиотиков, и подавляющее большинство не знает, что такое устойчивость к противомикробным препаратам, это делает повышение устойчивости к противомикробным препаратам гораздо более вероятным.
Неправильное использование в клинических условиях со стороны медицинских работников - еще одна причина повышения устойчивости к противомикробным препаратам. Исследования, проведенные CDC, показывают, что показания к лечению антибиотиками, выбор используемого средства и продолжительность терапии были неверными почти в 50% изученных случаев. В другом исследовании, проведенном в отделении интенсивной терапии в крупной больнице Франции, было показано, что от 30% до 60% назначенных антибиотиков не нужны. Такое ненадлежащее использование противомикробных агентов способствует развитию устойчивости к противомикробным препаратам, поддерживая бактерии в развитии генетических изменений, которые приводят к устойчивости. В исследовании, проведенном Американским журналом инфекционного контроля, направленном на оценку отношения врачей и их знаний об устойчивости к противомикробным препаратам в амбулаторных условиях, только 63% опрошенных указали, что устойчивость к антибиотикам является проблемой в их местной практике, в то время как 23% сообщили об агрессивном назначении. антибиотиков по мере необходимости, чтобы избежать неспособности оказать адекватную помощь. Это демонстрирует, как большинство врачей недооценивают влияние их собственных привычек при назначении лекарств на устойчивость к противомикробным препаратам в целом. Это также подтверждает, что некоторые врачи могут быть чрезмерно осторожными, когда дело доходит до назначения антибиотиков как по медицинским, так и по юридическим причинам, даже если показания к применению этих препаратов не всегда подтверждаются. Это может привести к ненужному применению противомикробных препаратов.
Неочищенные сточные воды фармацевтических производств, больниц и клиник, а также неправильная утилизация неиспользованных или просроченных лекарств могут подвергнуть микробы окружающей среде воздействию антибиотиков и вызвать развитие резистентности.
 Инфографика CDC о том, как устойчивость к антибиотикам распространяется среди сельскохозяйственных животных.
Инфографика CDC о том, как устойчивость к антибиотикам распространяется среди сельскохозяйственных животных. Кризис устойчивости к противомикробным препаратам распространяется также на пищевую промышленность, особенно на животных, производящих продукты питания. Антибиотики скармливают скоту, чтобы они действовали как добавки для роста и профилактическая мера для снижения вероятности инфекций. Это приводит к переносу устойчивых штаммов бактерий в пищу, которую едят люди, вызывая потенциально смертельный перенос заболевания. Хотя такая практика действительно приводит к повышению урожайности и увеличению мясных продуктов, это серьезная проблема с точки зрения предотвращения устойчивости к противомикробным препаратам. Хотя данные, связывающие использование противомикробных препаратов в животноводстве с устойчивостью к противомикробным препаратам, ограничены, Консультативная группа Всемирной организации здравоохранения по комплексному надзору за устойчивостью к противомикробным препаратам настоятельно рекомендовала сократить использование важных с медицинской точки зрения противомикробных препаратов в животноводстве. Кроме того, Консультативная группа заявила, что такие противомикробные препараты должны быть прямо запрещены как для стимулирования роста, так и для профилактики заболеваний.
В исследовании, опубликованном Национальной академией наук, отображающем потребление противомикробных препаратов в животноводстве во всем мире, прогнозировалось, что в 228 исследованных странах к 2030 году общее потребление антибиотиков животноводством увеличится на 67%. В некоторых странах, таких как Бразилия, Россия, Индия, Китай и Южная Африка, прогнозируется, что 99% произойдет увеличение. Несколько стран ограничили использование антибиотиков в животноводстве, включая Канаду, Китай, Японию и США. Эти ограничения иногда связаны со снижением распространенности устойчивости к противомикробным препаратам у людей.
Большинство пестицидов защищают сельскохозяйственные культуры от насекомых и растений, но в некоторых случаях обладают противомикробными свойствами. пестициды используются для защиты от различных микроорганизмов, таких как бактерии, вирусы, грибки, водоросли и простейшие. Чрезмерное использование многих пестицидов в попытке получить более высокий урожай сельскохозяйственных культур привело к тому, что многие из этих микробов выработали толерантность к этим антимикробным агентам. В настоящее время существует более 4000 противомикробных пестицидов, зарегистрированных в EPA и проданных на рынок, что свидетельствует о широком использовании этих агентов. По оценкам, на каждый прием пищи, потребляемой человеком, приходится 0,3 г пестицидов, поскольку 90% всех используемых пестицидов используется в сельском хозяйстве. Большинство этих продуктов используются для защиты от распространения инфекционных заболеваний и, надеюсь, для защиты здоровья населения. Но из большого количества используемых пестицидов, по оценкам, менее 0,1% этих противомикробных агентов действительно достигают своих целей. Это оставляет более 99% всех пестицидов, используемых для заражения других ресурсов. В почве, воздухе и воде эти противомикробные агенты могут распространяться, вступая в контакт с большим количеством микроорганизмов и приводя к развитию у этих микробов механизмов, позволяющих переносить пестициды и в дальнейшем сопротивляться им.
 Критически важная задача: предотвращение устойчивости к антибиотикам (отчет CDC, 2014 г.)
Критически важная задача: предотвращение устойчивости к антибиотикам (отчет CDC, 2014 г.) В обществе все чаще звучат призывы к глобальным коллективным действиям по борьбе с угрозой, включая предложение о международном договоре об устойчивости к противомикробным препаратам. Дальнейшие детали и внимание по-прежнему необходимы, чтобы распознавать и измерять тенденции сопротивления на международном уровне; была предложена идея глобальной системы отслеживания, но ее реализация еще не началась. Система такого рода обеспечит понимание областей с высокой устойчивостью, а также информацию, необходимую для оценки программ и других изменений, внесенных для борьбы или обращения вспять устойчивости к антибиотикам.
Продолжительность лечения антибиотиками должна зависеть от инфекции и других проблем со здоровьем, которые могут быть у человека. В отношении многих инфекций после выздоровления мало доказательств того, что прекращение лечения вызывает усиление сопротивления. Поэтому некоторые считают, что в некоторых случаях может быть разумным досрочное прекращение работы.Однако другие инфекции требуют длительных курсов независимо от того, чувствует ли человек лучше.
Существует множество национальных и международных программ мониторинга лекарственно-устойчивых угроз, включая устойчивый к метициллину Staphylococcus aureus (MRSA), устойчивый к ванкомицину S. aureus (VRSA), бета-лактамаза расширенного спектра (ESBL), энтерококк, устойчивый к ванкомицину (VRE), Acinetobacter baumannii (MRAB) с множественной лекарственной устойчивостью.
ResistanceOpen - это глобальная онлайн-карта устойчивости к противомикробным препаратам, разработанная HealthMap, которая отображает агрегированные данные об устойчивости к противомикробным препаратам из общедоступных и предоставленных пользователями данных. Веб-сайт может отображать данные для радиуса 25 миль от местоположения. Пользователи могут отправлять данные из антибиотиков для отдельных больниц или лабораторий. Европейские данные взяты из EARS-Net (Европейская сеть наблюдения за устойчивостью к противомикробным препаратам), которая является частью ECDC.
ResistanceMap - веб-сайта Центра динамики заболеваний, экономики и политики, который предоставляет данные о устойчивость к противомикробным препаратам на глобальном уровне.
Программы управления антибиотиками оказываются полезными для снижения показателей устойчивости к антибиотикам. Программа управления антибиотиками также предоставит фармацевтам знания, чтобы научить пациентов, что антибиотики не действуют на вирус.
Чрезмерное употребление антибиотиков стало одним из основных факторов развития устойчивости к антибиотикам. С начала эры антибиотиков антибиотики использовались для лечения широкого спектра заболеваний. Чрезмерное употребление антибиотиков стало основной причиной повышения уровня устойчивости к антибиотикам. Основная проблема заключается в том, что врачи готовы прописывать антибиотики неосведомленным людям, которые считают, что антибиотики могут вылечить почти все болезни, включая вирусные инфекции, такие как простуда. При анализе рецептов на лекарства 36% людей с простудой или инфекцией верхних дыхательных путей (обе вирусные по происхождению) получали рецепты на антибиотики. Эти рецепты не привели ни к чему иному, кроме увеличения риска дальнейшей эволюции устойчивых к антибиотикам бактерий.
Контроль над антимикробными препаратами команды в больницах поощряют оптимальное использование противомикробных препаратов. Цели рационального использования противомикробных препаратов - помочь практикующим врачам выбрать правильное лекарство с правильной дозой и продолжительностью терапии, предотвращая неправильное использование и сводя к минимуму развитие резистентности. Управление может сократить продолжительность пребывания в среднем чуть более чем на 1 день, не увеличивая при этом риск смерти.
Установлено, что использование антибиотиков в животноводстве может вызвать устойчивость к УПП бактерий, обнаруженных у пищевых животных, к применяемым антибиотикам (с помощью инъекций или лечебного корма). По этой причине в этой практике используются только противомикробные препараты, которые считаются «не имеющими клинического значения».
Недавние исследования показали, что профилактическое использование «неприоритетных» или «не клинически значимых» противомикробных препаратов в кормах потенциально может в определенных условиях привести к совместному отбору бактерий AMR из окружающей среды, устойчивых к медицинским препаратам. важные антибиотики. Возможность совместного отбора резистентностей к УПП в пищевой цепи может иметь далеко идущие последствия для здоровья человека.
Учитывая объем медицинской помощи, оказываемой в первичной медико-санитарной помощи (Общая практика), недавние стратегии были сосредоточены на сокращении ненужного назначения антибиотиков в этих условиях. Было показано, что простые меры, такие как письменная информация, объясняющая бесполезность антибиотиков для лечения распространенных инфекций, таких как инфекции верхних дыхательных путей, сокращают количество выписываемых антибиотиков.
Лицо, выписывающее лекарство, должно строго придерживаться пяти прав приема лекарств: правильный пациент, правильное лекарство, правильная доза, правильный путь и правильное время.
Посевы следует проводить перед лечением, когда показано, и лечение может быть изменено на основании отчета о чувствительности.
Около трети рецептов на антибиотики, выписанные в амбулаторных условиях в США, не соответствовали требованиям в 2010 и 2011 годах. Врачи в США ежегодно выписывали 506 рецептов антибиотиков на каждую 1000 человек, из которых 353 были необходимы по медицинским показаниям.
Медицинские работники и фармацевты могут помочь в борьбе с резистентностью посредством: усиления профилактики инфекций и борьбы с ними; назначать и отпускать антибиотики только тогда, когда они действительно необходимы; назначение и выдача подходящих антибиотиков для лечения заболевания.
Люди могут помочь справиться с резистентностью, используя антибиотики только по назначению врача; выполнение полного рецепта, даже если они чувствуют себя лучше; никогда не делиться антибиотиками с другими и не использовать оставшиеся рецепты.
Контроль инфекционных заболеваний посредством улучшения инфраструктура водоснабжения, санитарии и гигиены (WASH) должна быть включена в повестку дня по устойчивости к противомикробным препаратам (AMR). «Межведомственная координационная группа по устойчивости к противомикробным препаратам» заявила в 2018 году, что «распространение патогенов через небезопасную воду приводит к высокому бремени желудочно-кишечных заболеваний, что еще больше увеличивает потребность в лечении антибиотиками». Это особенно остро стоит в развивающихся странах, где распространение инфекционных заболеваний, вызванных несоответствующими стандартами WASH, является основным фактором спроса на антибиотики. Растущее использование антибиотиков вместе с устойчивыми уровнями инфекционных заболеваний привело к опасному циклу, в котором зависимость от противомикробных препаратов возрастает, а их эффективность снижается. Надлежащее использование инфраструктуры водоснабжения, санитарии и гигиены (WASH) может привести к снижению на 47–72% случаев диареи, леченных антибиотиками, в зависимости от типа вмешательства и его эффективности. Снижение бремени диареи за счет улучшения инфраструктуры привело бы к значительному сокращению числа случаев диареи, леченных антибиотиками. По оценкам, к 2030 году этот показатель колеблется от 5 миллионов в Бразилии до 590 миллионов в Индии. Сильная связь между повышенным потреблением и сопротивляемостью указывает на то, что это напрямую смягчит ускоряющееся распространение УПП. Санитария и водоснабжение для всех к 2030 году - это цель номер 6 из целей в области устойчивого развития.
Повышение соблюдения мытья рук персоналом больницы приводит к снижению уровня резистентных организмов.
Инфраструктура водоснабжения и санитарии в медицинских учреждениях предлагает значительные сопутствующие выгоды для борьбы с УПП, и необходимо увеличить инвестиции. Есть много возможностей для улучшения: по оценкам ВОЗ и ЮНИСЕФ в 2015 году, в мире 38% медицинских учреждений не имели источника воды, почти 19% не имели туалетов и 35% не имели воды и мыла или средств для дезинфекции рук на спиртовой основе для мытья рук..
Производителям противомикробных препаратов необходимо улучшить очистку своих сточных вод (используя процессы очистки промышленных сточных вод ), чтобы уменьшить выброс остатков в окружающую среду..
В 1997 году министры здравоохранения Европейского Союза проголосовали за запрет авопарцина и четырех дополнительных антибиотиков, используемых для стимулирования роста животных. в 1999 году. В 2006 году вступил в силу запрет на использование антибиотиков в европейских кормах, за исключением двух антибиотиков в кормах для домашней птицы. В Скандинавии есть свидетельства того, что запрет привел к более низкой распространенности устойчивости к антибиотикам в (неопасных) популяциях бактерий животных. По состоянию на 2004 год в нескольких европейских странах наблюдалось снижение устойчивости людей к противомикробным препаратам за счет ограничения использования противомикробных препаратов в сельском хозяйстве и пищевой промышленности без ущерба для здоровья животных или экономических затрат.
Министерство сельского хозяйства США (USDA) и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) собирают данные об использовании антибиотиков у людей и, в более ограниченном виде, у животных. FDA впервые установило в 1977 году, что есть доказательства появления устойчивых к антибиотикам бактериальных штаммов у домашнего скота. Тем не менее, давно установившаяся практика разрешать безрецептурную продажу антибиотиков (включая пенициллин и другие лекарства) непрофессиональным владельцам животных для введения их собственным животным, тем не менее, продолжалась во всех штатах. В 2000 году FDA объявило о своем намерении отменить одобрение использования фторхинолона в птицеводстве из-за существенных доказательств, связывающих его с появлением устойчивых к фторхинолонам Campylobacter инфекций у людей. Судебные разбирательства со стороны пищевой животноводческой и фармацевтической промышленности отложили окончательное решение об этом до 2006 года. С 2007 года фторхинолоны были запрещены к использованию в пищевых животных в США без маркировки. Однако они по-прежнему широко используются для домашних и экзотических животных.
Растущая взаимосвязанность мира и тот факт, что новые классы антибиотиков не разрабатывались и не утверждались в течение более 25 лет, подчеркивают масштабы устойчивости к противомикробным препаратам. проблема глобального здравоохранения. Глобальный план действий по решению растущей проблемы устойчивости к антибиотикам и другим противомикробным препаратам был одобрен на Шестьдесят восьмой Всемирной ассамблее здравоохранения в мае 2015 года. Одна из ключевых целей плана - повысить осведомленность и понимание устойчивости к противомикробным препаратам посредством эффективного общения, обучения и обучения. Этот глобальный план действий, разработанный Всемирной организацией здравоохранения, был создан для борьбы с проблемой устойчивости к противомикробным препаратам и основывался на рекомендациях стран и основных заинтересованных сторон. Глобальный план действий ВОЗ состоит из пяти ключевых задач, которые могут быть решены с помощью различных средств, и представляет собой объединение стран для решения серьезной проблемы, которая может иметь последствия для здоровья в будущем. Эти цели заключаются в следующем:
Шаги к прогрессу
Всемирная организация здравоохранения организовала первую Всемирную неделю осведомленности об антибиотиках, которая пройдет с 16 по 22 ноября 2015 г. Цель проведения Неделя призвана повысить глобальную осведомленность об устойчивости к антибиотикам. Он также стремится способствовать правильному использованию антибиотиков во всех областях, чтобы предотвратить дальнейшие случаи устойчивости к антибиотикам.
Всемирная неделя осведомленности об антибиотиках проводится каждый ноябрь с 2015 года. На 2017 год Продовольственная и сельскохозяйственная организация Организация Объединенных Наций (ФАО), Всемирная организация здравоохранения (ВОЗ) и Всемирная организация охраны здоровья животных (МЭБ) вместе призывают к ответственному использованию антибиотиков у людей и животных, чтобы уменьшить возникновение устойчивости к антибиотикам.
Организация Объединенных Наций
В 2016 году Генеральный секретарь Организации Объединенных Наций созвал Межучрежденческую координационную группу (IACG) по устойчивости к противомикробным препаратам. IACG работала с международными организациями и экспертами в области здоровья человека, животных и растений, чтобы разработать план борьбы с устойчивостью к противомикробным препаратам. Их отчет, опубликованный в апреле 2019 года, подчеркивает серьезность устойчивости к противомикробным препаратам и угрозу, которую она представляет для здоровья мира. В нем предлагается пять рекомендаций, которым государства-члены должны следовать, чтобы противостоять этой растущей угрозе. The IACG